Ретинопатия при ревматоидном артрите
Наиболее частым офтальмологическим проявлением РА, встречающимся приблизительно у 10% больных, служит сухой кератоконъюнктивит. Для некоторых авторов этой патологии оказывается достаточно для диагностирования синдрома Шегрена; другие же полагают, что диагноз синдрома Шегрена требует одновременного наличия и ксеростомии.
Характерно, что с выраженностью симптомов сухого кератоконъюнктивита коррелируют возраст больных и длительность РА, но не тяжесть артрита как такового. У ряда больных сухой кератоконъюнктивит не вызывает жалоб. В большинстве случаев, однако, отмечаются сухость, жжение и ощущение «песка» в глазах, светобоязнь, недостаточное слезоотделение (на первых этапах оно, напротив, может быть избыточным).
Характерно вязкое слизистое отделяемое из обоих глаз, скапливающееся у внутренних углов глазной щели, иногда наблюдается редкое мигание. Больные склонны к местному присоединению вторичной инфекции. Сравнительно часто при РА, особенно у женщин моложе 30 лет, встречается эписклерит, характеризующийся небольшой болью и покраснением (обычно сегментарным). Сосуды в зоне покраснения расширены, но сохраняют радиальное направление;
при назначении капель с адреналином сосуды суживаются и гиперемия уменьшается. Специального лечения эписклерит не требует, его симптомы исчезают самостоятельно и сравнительно быстро (в течение 1—20 дней), иногда наблюдаются рецидивы. Реже отмечается узелковый эписклерит с образованием в воспаленной области одного или нескольких мелких ревматоидных узелков.
Этот вариант также проходит самостоятельно, но местное (в виде капель) применение кортикостероидов может ускорить его обратное развитие.
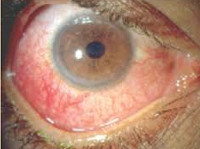
Склерит при РА очень редок, но протекает тяжелее и угрожает серьезными последствиями. Его основные клинические симптомы — сильная боль и выраженное покраснение склеры с пурпурным, иногда с серо-голубым оттенком. Сосуды значительно расширены, извиты и не суживаются при назначении капель с адреналином (рис. 3.10).
Особенно сильная боль возникает при нодулярном склерите с развитием в склере одного или нескольких темно-красных неподвижных ревматоидных узелков. Прогрессирующее увеличение узелка по периферии служит опасным признаком, поскольку это может привести к ослаблению стенки глаза и пролапсу внутриглазного содержимого. Перфорация угрожает развитием эндофтальмита и потерей глаза.
Весьма тяжело протекает некротизирующий склерит, приводящий к очаговому разрушению ткани склеры с выбуханием (стафиломой) ее глубоких слоев (так называемая scleromalacia perforans). Осложнениями склерита у отдельных больных бывают остаточные дефекты склеры, небольшие обратимые изменения сетчатки, катаракта, глаукома, крайне редко — увеит (как результат распространяющегося воспаления склеры).
В отличие от кератоконъюнктивита и эписклерита склерит в большинстве случаев коррелирует с более тяжелым течением РА и его системными проявлениями, оказываясь у ряда больных первым признаком серьезного обострения заболевания. Склерит может рассматриваться как определенный прогностический признак: летальность у больных РА и со склеритом выше, чем у больных без склерита.
Ирит и иридоциклит нехарактерны для РА и их наличие заставляет усомниться в этом нозологическом диагнозе.
Необходимо иметь в виду, что у некоторых больных глазная патология может быть вызвана антиревматическими средствами — кортикостероидами (катаракта, глаукома), хинолиновыми (отложения препарата в роговице, ретинопатия), препаратами золота (аллергические конъюнктивит и блефарит, отложения в роговице, очень редко — отложения в хрусталике, краевой язвенный кератит, ирит).

Рис. 3.10. Ревматоидный склерит.
Диагноз глазной патологии при РА достоверно устанавливается окулистом, соответствующая терапия должна назначаться и контролироваться совместно окулистом и ревматологом.
Сигидин Я.А.
Опубликовал Константин Моканов
Источник

Ревматический увеит – это аутоиммунное поражение структур увеального тракта глазного яблока. Общими симптомами для всех форм являются гиперемия, конъюнктивальная инъекция, боли, фотофобия и слезотечение. Диагностика ревматического увеита включает в себя наружный осмотр, визометрию, тонометрию, биомикроскопию, офтальмоскопию, гониоскопию. При переднем увеите показано местное применение мидриатиков, НПВС, глюкокортикостероидов (ГК). Препаратами второй линии являются производные аминосалициловой кислоты. При поражении задних отделов используются системные ГК и иммуносупрессоры. Анти-ФНО терапия рекомендована при отсутствии эффекта от базовой терапии.
Общие сведения
Ревматический увеит – это острое или хроническое заболевание в офтальмологии, характеризующееся воспалением увеального тракта у пациентов с активными аутоиммунным процессом в анамнезе. В 20% случаев увеит развивается в возрасте 25-35 лет на фоне ревматизма. У детей патологию зачастую диагностируют после достижения 3 лет, при этом серозно-пластический увеит чаще развивается в раннем и дошкольном возрасте. Болеют преимущественно лица женского пола. Для заболевания характерно рецидивирующее течение. Рецидивы возникают в весенне-осенний период. Ревматический увеит представляет собой важную медико-социальную проблему, т. к. поражает молодое трудоспособное население и в 30% случаев приводит к снижению остроты зрения с последующей инвалидизацией.
Причины ревматического увеита
Причиной ревматического увеита является иммуновоспалительное поражение сосудов глазного яблока стрептококкового генеза. Заболевание возникает чаще на фоне хронического, реже острого течения болезни Соколовского-Буйо. При этом поражаются передние отделы увеального тракта, цилиарное тело или сосудистая оболочка. Возможно одновременное вовлечение в патологический процесс всех вышеуказанных структур. Повышают риск развития данной патологии снижение реактивности и резистентности организма, переохлаждение. Провоцирующими факторами рецидивов заболевания могут быть частые ангины. Узелковая форма ревматического увеита, как правило, встречается у пациентов с артритом аутоиммунного происхождения. Также данная патология может быть одним из проявлений таких системных заболеваний, как серонегативный спондилоартрит, ювенильный хронический артрит, болезнь Бехчета.
Симптомы ревматического увеита
В зависимости от поражения того или иного отдела глазного яблока различают передний, задний, периферический увеит и панувеит. Ревматический увеит протекает остро или хронически. Как правило, воспалительный процесс характеризуется преобладанием экссудативного или транссудативного типа секреции. Ревматический пластический увеит развивается остро, часто ему предшествует конъюнктивит. Пациент предъявляет жалобы на ощущение инородного тела в глазу, жжение, повышенное отделение серозного содержимого, мидриаз. Через 3-4 дня присоединяется цилиарная инъекция. При этом расширение зрачков сменяется их сужением. Спустя 2-3 дня после развития первых симптомов нарастает болевой синдром в области глазницы, слезотечение и фотофобия. Больные отмечают изменения в окраске радужки, что вызвано отеком, гиперемией и секрецией экссудата. В результате образования синехий существует высокий риск развития вторичной катаракты или глаукомы.
Клинические проявления серозно-пластического переднего ревматического увеита сохраняются длительное время, но для этой формы характерно более легкое течение. Пациенты отмечают у себя незначительную болезненность и светобоязнь, реже инъекцию сосудов у края радужки. Наиболее частое осложнение – отслойка стекловидного тела. При серозном варианте заболевание имеет латентное течение без внешних проявлений воспалительного процесса. Как правило, хронический серозный увеит трансформируется в серозно-пластический и осложняется вторичной глаукомой или катарактой. Особенностью геморрагической формы ревматического увеита является преобладание экссудативного типа секреции над транссудатом. При этом в экссудате наблюдается примесь крови. В свою очередь при панувеите в патологический процесс вовлекается еще и сосудистая оболочка. Клинические симптомы периферического ревматического увеита представлены появлением «тумана» или «мушек» перед глазами.
Диагностика ревматического увеита
Диагностика ревматического увеита основывается на анамнестических данных, результатах наружного осмотра, визометрии, тонометрии, биомикроскопии, офтальмоскопии, гониоскопии. При наружном осмотре пациента с ревматическим пластическим увеитом определяется покраснение и инъекция сосудов конъюнктивы, незначительное расширение зрачка, отечность век. Методом биомикроскопии визуализируются пигментные и конусовидные синехии по краю зрачка, отек роговицы и исчерченность ее заднего отдела. Специфическим является симптом «решетки», образованной складками десцеметовой оболочки. В передних отделах радужки выявляются расширенные сосуды. С помощью щелевой лампы можно обнаружить сужение пространства позади хрусталика, ярко выраженный феномен Тиндаля. При серозно-пластической форме ревматического увеита визуализируются небольшие округлые преципитаты серого цвета. На длительное течение указывает изменение их контура с ровного на фестончатый.
При гониоскопии определяется опалесцирующая влага передней камеры глаза, желто-серый экссудат. Проведение офтальмоскопии указывает на незначительную гиперемию в зоне диска зрительного нерва. Макроскопическое исследование оптического среза позволяет выявить скопление патологических взвесей в ретролентальном пространстве и витреальные отслойки. При узелковой форме ревматического увеита методом биомикроскопии можно диагностировать розово-серые узелки, диаметр которых составляет 1-3 мм. После их исчезновения на зрачковом поясе радужки образуются участки атрофии, которые сменяются задними синехиями.
При геморрагической форме ревматического увеита методом гониоскопии выявляются скопления экссудата темно-красного цвета. Жидкость также накапливается в углу передней камеры, в области радужки и зрачка. После рассасывания экссудата при биомикроскопии визуализируются задние синехии. Очаги помутнения при вовлечении в патологический процесс сосудистой оболочки определяются в ходе офтальмоскопии. Они представляют собой желтоватые образования с нечетким контуром. Старые очаги имеют белую окраску. Данный метод позволяет выявить гиперемию диска зрительного нерва. При периферическом ревматическом увеите в ходе проведения биомикроскопии можно обнаружить воспалительные взвеси в стекловидном теле и цилиарную отслойку. Дополнительными методами исследования являются визометрия, позволяющая определить степень снижения остроты зрения, и тонометрия, проводимая для измерения ВГД у пациентов с подозрением на вторичную глаукому.
Лечение ревматического увеита
Тактика лечения ревматического увеита зависит от выраженности клинических проявлений и локализации патологического процесса. Основной метод консервативной терапии острого переднего ревматического увеита – местное использование глюкокортикоидов в каплях и инъекциях с циклоплегическими агентами. Также при данной форме показано закапывание мидриатиков. При рецидивирующем течении (больше 3 рецидивов в год или 2 за последние 3 месяца) рекомендовано назначение лекарственных средств из группы производных аминосалициловой кислоты.
Локальное применение глюкокортикостероидов в форме капель при заднем ревматическом увеите и панувеите малоэффективно. При монокулярном поражении гормональные средства следует вводить в виде ретро- или парабульбарных инъекций. Данный способ введения обеспечивает достаточную концентрацию препарата в зоне воспаления. При бинокулярном ревматическом увеите задних отделов проводится системная терапия иммуносупрессорами, цитостатиками и глюкокортикоидами. Анти-ФНО терапия показана при отсутствии эффекта от всех вышеперечисленных методов лечения. Применяемые препараты относятся к биологическим агентам, которые действуют на фактор некроза опухоли α (ФНО α).
Прогноз и профилактика ревматического увеита
Специфических мер по профилактике ревматического увеита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению системных аутоиммунных заболеваний в анамнезе, нормализации режима сна и бодрствования, коррекции рациона. Всем пациентам следует 2 раза в год проходить обследование у офтальмолога с обязательным проведением тонометрии, визометрии и биомикроскопии. Прогноз для жизни и трудоспособности при своевременной диагностике и лечении благоприятный. Прогрессирование ревматического увеита, образование большого количества синехий и развитие вторичных осложнений (катаракта, глаукома) может привести к полной потере зрения и дальнейшей инвалидизации пациента.
Источник
В данном обзоре находятся сведения о заболеваниях глаз при ювенильном ревматоидном артрите, в том числе, юверитах, и способах, помогающих защитить глаза вашего ребенка.
Что такое ювенильный артрит?
Ювенильный артрит является аутоиммунным заболеванием, при котором иммунная система начинает саморазрушаться. Заболевание имеет несколько названий: ювенильный ревматоидный артрит, юношеский артрит и болезнь Стилла. Это наиболее распространенный тип артрита среди детей.
При ювенильном артрите иммунная система начинает разрушать суставные ткани или синовиальную оболочку, которая, в свою очередь начинает усиленно вырабатывать синовиальную жидкость. В результате сустав опухает, становится болезненным и скованным. Воспаление вызывает разрушение хрящей и костей, а также может охватить внесуставные области, в том числе, глаза.
Каким образом ювенильный артрит поражает глаза?
У ребенка с ювенильным артритом может развиться патология глаз. Проблема может возникнуть как вследствие заболевания, так и медикаментозного лечения.
Наиболее распространенным заболеванием глаз у детей с ювенильным артритом является юверит. Юверит – воспаление внутренней области глаза или увеального тракта. Увеальный тракт состоит из следующих компонентов:
ирис – радужная оболочка глаза
ресничное тело, которое вырабатывает жидкость внутри глаза и контролирует движение хрусталика
сосудистая оболочка глаза, покрывающая глазное яблоко, отделяя его от радужной оболочки
При поражении глаз ювенильным артритом развивается ирит или иридоциклит.
Не вылеченная вовремя тяжелая форма юверита может вызвать рубцевание глаза. В результате могут возникнуть проблемы зрения:
глаукома – повышенное внутриглазное давление
катаракта – помутнение хрусталика
прогрессирующее ухудшение зрения, в том числе, слепота
Юверит может возникнуть за год до установления диагноза ювенильного артрита во время диагностирования или через 15 лет после установления диагноза. Юверит также может возникнуть через несколько лет, в период ремиссии ювенильного артрита.
Как определить, что причиной заболевания глаз у ребенка является ювенильный артрит?
Воспаление глаз в основном не сопровождается болью. При конъюнктивите покраснение глаз отсутствует. Следовательно, у большинства детей, больных ювенильным артритом, заболевание глаз протекает бессимптомно.
В редких случаях ребенок может жаловаться на нечеткость зрения или болезненную реакцию глаз на свет. Иногда у ребенка может быть покраснение и мутность глаз. Эти симптомы обычно развиваются очень медленно, и заболевания может прогрессировать без видимых симптомов.
Чтобы вовремя выявить заболевание и предотвратить его дальнейшее развитие, ваш ревматолог – врач, специализирующийся на лечении артрита – направит вашего ребенка к детскому офтальмологу.
Как проходит осмотр у офтальмолога?
Осмотр глаз – безболезненная процедура, занимающая всего несколько минут. Уведомите офтальмолога о лекарствах, которые принимает ваш ребенок. Вы можете указать названия лекарств, дозировки и причины, на основе которых они были назначены вашим ревматологом.
Перед проведением осмотра офтальмолог закапает ребенку глаза специальными каплями для расширения зрачка. Может быть незначительное жжение, но благодаря расширению зрачка врач имеет возможность хорошо рассмотреть внутреннюю область глаза.
Для диагностики воспаления глаз офтальмолог использует специальный микроскоп, который освещает глаз внутри тонким лучом света.
Врач также может провести фоновый осмотр зрения, чтобы выявить возможные изменения зрения. Данный осмотр используется для оценки периферийного зрения, то есть бокового зрения при фокусировании на объекте по центру.
Вы должны строго соблюдать предписания специалистов по детскому здоровью относительно приема лекарств. Вы также должны регулярно совершать визиты к ревматологу и офтальмологу.
Как часто мой ребенок должен проходить осмотр глаз?
Частота визитов к офтальмологу зависит от типа ювенильного артрита у ребенка. Также принимается во внимание длительность заболевания и принимаемые лекарства.
Юверит особенно распространен среди детей с определенными типами ювенильного артрита, такими как олигоартрит. Ребенок с этим типом артрита должен проходит осмотр глаз каждые три месяца. Детям с полиартритом требуется обследование каждые полгода. Дети с системным ювенильным артритом обычно нуждаются в осмотре у офтальмолога ежегодно.
После наступления ремиссии заболевания необходимо продолжать обследования.
Спросите у вашего ревматолога и офтальмолога о том, как часто ваш ребенок должен проходить осмотр, и придерживайтесь назначенного графика. При выявлении заболеваний глаз будут проводиться дополнительные обследования.
Лечение заболеваний глаз, обусловленных ювенильным артритом
При патологии глаз, обусловленнойювенильным артритом, ревматолог и офтальмолог обсудят методы лечения, чтобы прекратить прогрессирование заболевания и ухудшения зрения. Если вашему ребенку диагностировали юверит, ему будут назначены глазные капли для поддержания зрачков расширенными и предотвращения рубцевания.
Также вашему ребенку могут быть прописаны глазные капли на основе стероидов, например, капли кортизона для уменьшения опухания и воспаления. Однако длительное использование стероидных глазных каплей может вызвать серьезные побочные эффекты, в том числе, глаукому и катаракту.
Если глазные капли устраняют воспаление в недостаточной мере, вашему ребенку могут быть прописаны пероральные стероиды. Чтобы избежать негативного длительного последействия стероидов, ребенку будет назначен метотрексат перорально или в виде инъекций. При тяжелых случаях юверита могут быть использованы новейшие препараты, такие как инфликсимаб, использующиеся при лечении аутоиммунных заболеваний.
Источник