Ревматический артрита у детей

Ревматоидный (ювенильный) артрит у детей — это ревматическая воспалительная патология, поражающая все элементы сустава. Ведущими симптомами заболевания являются отечность, боли в суставах, ограничение подвижности. Течение ревматоидного артрита у ребенка нередко осложняется внесуставными признаками: формированием подкожных узелков, снижением силы мышц. Лечение консервативное с использованием препаратов, физиотерапевтических и массажных процедур, ЛФК.
Особенности протекания заболевания у ребенка
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
Для ювенильного артрита характерны эрозивно-деструктивные поражения периферических суставов. В воспалительный процесс постепенно вовлекаются крупные и мелкие симметрично расположенные сочленения рук, ног, что приводит к их деформации. Заболевание диагностируется у детей до 16 лет, в 2 раза чаще у девочек.
Течение ревматоидного артрита — неуклонно прогрессирующее. В тяжелых случаях повреждаются не только суставы, но и внутренние органы. Патология выявляется у детей форме моноартрита, олигоартрита или поражения множественных сочленений — полиартрита.
Ювенильное заболевание проявляется специфической симптоматикой. Ребенок отказывается от подвижных игр, жалуется родителям на слабость, становится капризным.

Стадии развития
Ревматоидный артрит у детей редко клинически проявляется до 2 лет. В некоторых случаях он стремительно прогрессирует, но чаще протекает с медленным, постепенным вовлечением в воспалительный процесс суставных структур. Для удобства диагностирования и быстрого определения тактики терапии выделяют две основные стадии развития ювенильного артрита.
Экссудативная фаза
На начальном этапе поражается только один, обычно крупный сустав. Спустя несколько месяцев возникают специфические признаки воспаления симметрично расположенного сочленения. Появляется отечность, кожа над суставом краснеет, становится горячей на ощупь. В отличие от взрослых, у ребенка первыми повреждаются локти, колени, голеностопы, а не межфаланговые, пястно-фаланговые сочленения. Один из типичных симптомов экссудативной фазы — принятие вынужденного положения тела для минимизации боли.
Пролиферативная стадия
На этой стадии развития ювенильного артрита в воспалительный процесс вовлекаются соединительнотканные структуры — сухожилия, связки, синовиальные оболочки. Постепенное разрушение суставов приводит к их деформации. Они становятся шаровидными или веретенообразными.
Для пролиферативной стадии характерны внесуставные симптомы — мышечная слабость, очаговые миозиты, сухость, истончение эпидермиса.
Формы проявления
У детей чаще диагностируется ревматоидный артрит, поражающий только крупные суставы, а при прогрессирующем течении — мелкие сочленения пальцев рук, ног. Но выявляются и патологии, осложненные повреждением внутренних органов. Такая форма заболевания требует несколько иного подхода к терапии, дополнительного применения фармакологических препаратов.
Суставная форма
Для суставной формы характерно образование кист, грыжевых выпячиваний, выраженные деформации пальцев. Она также проявляется следующими симптомами:
- повышением температуры тела до субфебрильных значений (37,1—38,0 °C);
- слабостью, быстрой утомляемостью;
- увеличением селезенки и лимфатических узлов;
- снижением массы тела;
- удлинением или укорочением конечностей;
- замедлением роста ребенка;
- уевитом, иридоциклитом, снижением остроты зрения.
При серопозитивном ревматоидном полиартрите под кожей формируются специфические узелки — округлые, мелкие уплотнения. Такой вид патологии чаще поражает подростков и характеризуется тяжелым течением.
Висцерально-суставная
У детей с такой формой патологии часто повышена температура тела, а на коже рук, ног, туловища образуется полиморфная сыпь. При проведении диагностики обнаруживается укрупнение лимфатических узлов, увеличение размеров печени и селезенки одновременно с повреждением их структур.
Суставные признаки ревматоидного артрита у детей возникают сразу с внесуставными или через несколько месяцев. У дошкольников патология нередко осложняется синдромом Стилла — тяжелым заболеванием, проявляющимся:
- лихорадкой;
- полиартритом;
- преходящими высыпаниями на коже;
- воспалением соматических органов.
В школьном возрасте чаще выявляется синдром Висслера-Фанкони (аллергический субсепсис), протекающий по типу полиартрита с вовлечением крупных суставов, не провоцирующий их деформацию.
Причины появления ревматоидного артрита
Причины развития ревматоидного артрита у детей пока точно не установлены. Но выявлена семейно-наследственная предрасположенность к тяжелому воспалению суставов. Немаловажную роль в патогенезе играют различные экзогенные факторы:
- вирусные или бактериальные инфекции;
- травмы суставов;
- длительный прием протеинсодержащих препаратов.
В ответ на внедрение чужеродных белков или повреждение тканей для защиты организма ребенка образуются иммуноглобулины. Но иммунная система принимает их за аутоантигены, поэтому начинает продуцировать к ним антитела (анти-IgG). В результате образуются комплексы аутоантиген-антитело, начинающие разрушать синовиальную оболочку и другие соединительнотканные структуры. Именно неадекватный иммунный ответ становится причиной развития ревматоидного артрита у детей.
Симптоматика заболевания
У детского ревматоидного артрита начало острое или подострое, особенно это характерно для висцерально-суставной формы. На патологию указывает сильная припухлость сустава, красный оттенок кожи, повышение местной температуры. На более поздних этапах наблюдается изменение формы сочленений. В состоянии покоя возникают умеренные боли, но при нагрузках их интенсивность может повышаться. Утром суставы скованные, отечные. Примерно через час выраженность этих симптомов заметно снижается.
Ревматоидный артрит проявляется в резком ограничении движений. А маленькие дети просто перестают ходить, проводят время в положении сидя или лежа. Ребенок намеренно ограничивает движения, чтобы минимизировать риск появления боли. Но при прогрессировании патологии причиной тугоподвижности становится разрушение суставных структур.
К какому специалисту обратиться
Лечением ювенильного артрита занимается детский ревматолог. Но под симптомы этого заболевания маскируются различные дегенеративно-дистрофические и воспалительные патологии суставов. Поэтому при жалобах ребенка на боли, ограничение подвижности целесообразно обратиться к педиатру. Он назначит необходимые исследования и после изучения результатов выпишет направление к ревматологу, который и займется дальнейшим лечением ребенка.
Диагностика патологии
Диагноз выставляется на основе результатов инструментальных и биохимических исследований. Детям назначаются УЗИ, КТ или МРТ суставов.

Один из наиболее информативных диагностических методов — рентгенография. На развитие ревматоидного артрита указывает обнаружение сужения суставных щелей, их частичного или полного сращения, костных эрозий, признаков остеопороза, наличие патологического экссудата.
Также основными диагностическими критериями заболевания являются качественные и количественные данные лабораторных исследований:
- ревматоидного фактора (может отсутствовать при серонегативной форме);
- С-реактивного белка;
- антистрептолизина-О;
- антинуклеарных антител;
- иммуноглобулинов G, М, А;
- сывороточных белков.
Проводится пункция с целью взятия биологических образцов синовиальной оболочки и жидкости для биохимического исследования.

Как лечить ревматоидный артрит у детей
К терапии приступают незамедлительно после выставления диагноза. Практикуется комплексный подход к лечению, направленный на достижение устойчивой ремиссии. Назначается прием препаратов различных клинико-фармакологических групп, проведение физиопроцедур, ежедневные занятия физкультурой и гимнастикой.
Во время рецидивов запрещено нахождение ребенка под прямыми солнечными лучами. Двигательная активность также должна быть ограничена. При необходимости используются ортопедические приспособления (корсеты, бандажи, ортезы), стабилизирующие суставы, предупреждающие повышение нагрузок на поврежденные хрящи, кости, сухожилия.
Медикаментозное лечение
При определении режима дозирования ревматолог учитывает тяжесть и форму патологии, вес, возраст ребенка. Многие препараты токсичны для внутренних органов и суставных структур, поэтому их назначают в небольших количествах. Выбирая лекарственные средства для детей, врач ориентируется и на перечень противопоказаний, вероятность развития местных или системных побочных проявлений.
Нестероидные противовоспалительные средства (НПВП)
НПВП обладают противовоспалительным, обезболивающим, антиэкссудативным действием, то есть снижают выраженность практически всех симптомов ювенильного артрита. Предпочтение отдается средствам для локального нанесения — мазям, кремам, гелям. Их активные ингредиенты почти не проникают в кровеносное русло, поэтому редко провоцируют системные побочные реакции.
| Лекарственные формы НПВП, используемые в терапии ювенильного артрита | Наименования препаратов |
| Мази, гели, кремы | Фастум, Вольтарен, Артрозилен, Долгит, Финалгель |
| Таблетки, капсулы, драже | Ибупрофен, Кетопрофен, Нимесулид, Диклофенак, Мелоксикам |
| Инъекционные растворы | Мовалис, Ортофен, Ксефокам, Кеторолак, Вольтарен |

Глюкокортикостероиды
В терапии ревматоидного артрита у взрослых гормональные средства используются довольно часто, в том числе для проведения медикаментозных блокад. Но у детей их применение ограничено из-за выраженных побочных проявлений. Глюкокортикостероиды обычно включаются в терапевтические схемы при неэффективности НПВП. Препараты этой группы быстро купируют воспаление и устраняют боли, оказывают иммунодепрессивное действие. Но при частом использовании глюкокортикостероидов отмечается необратимое поражение тканей печени, почек, желудочно-кишечного тракта, повышение хрупкости костей.
При необходимости применения гормональных средств проводится пульс-терапия. Препараты назначаются в высоких дозах в ограниченный промежуток времени при остро выраженной аутоиммунной патологии. Для лечения детей чаще используются Метилпреднизолон, Триамцинолон, Бетаметазон.
Иммуноподавляющая терапия (цитостатики)
Нередко препаратом первого выбора становится цитостатик Метотрексат. В терапии ревматоидного артрита этот препарат применяется в качестве иммуносупрессора, искусственно угнетающего иммунитет. Метотрексат купирует острые и хронические воспалительные процессы, устраняет припухлость суставов, боль, скованность движений.
В начале лечения Метотрексат применяется в минимальных дозировках, а затем его количество может быть повышено. Появление выраженных побочных эффектов становится сигналом для отмены препарата. В таких случаях он заменяется действующими аналогами — Лефлуномидом или Сульфасалазином.
Иммуносупрессоры-цитостатики подавляют деление клеток, поэтому изначально использовались в онкологии. Но их способность подавлять выработку антител для атаки на собственные клетки организма нашла применение в терапии детского ревматоидного артрита. Курсовой прием препаратов в 80% случаев позволяет затормозить или полностью остановить его прогрессирование.
Хирургическое вмешательство
При сильной деформации суставов, существенно ограничивающей подвижность, частичном или полном сращении костных поверхностей показано хирургическое вмешательство. К артроскопии обычно прибегают при поражении ювенильным артритом крупных суставов. Хирург делает три прокола кожи и мягких тканей, через которые вводит артроскоп и инструменты. Практикуется использование щипцов, ножниц, специальных крючков, шлифовального устройства. Артроскоп снабжен камерой, передающей изображение на экран монитора.
Если сустав не подлежит восстановлению, то проводится эндопротезирование. Он заменяется искусственным протезом, после чего следует длительный период реабилитации.
Соблюдение диеты
Диетологи рекомендуют исключить из питания детей продукты с высоким содержанием соли. Их употребление провоцирует задержку жидкости в организме, усиление интенсивности воспалительной отечности. Также следует ограничить белки, простые углеводы, жиры животного происхождения.
Ежедневное меню ребенка должно состоять из кисломолочных продуктов, свежих фруктов, овощей, крупяных каш, небольшого количества постного мяса. Дополнительно врачи назначают прием сбалансированных комплексов витаминов и микроэлементов.
Физиотерапия
В терапии ювенильного артрита используются такие же физиотерапевтические процедуры, что и у взрослых. Для купирования болей и воспаления применяется электрофорез и фонофорез с глюкокортикостероидами, анестетиками, витаминами группы B, растворами солей кальция, хондропротекторами. Проводятся и такие физиопроцедуры:
- ультрафиолетовое облучение;
- лазеротерапия;
- ударно-волновая терапия;
- магнитотерапия;
- гальванические токи.
Практикуются аппликации с озокеритом и парафином, терапия грязями и минеральными водами, санаторно-курортное лечение.
Возможные осложнения
При висцерально-суставной форме воспаляется мышечная и (или) серозная оболочка сердца, развивается плеврит, гломерулонефрит. Нередко заболевание у детей поражает шейные позвоночные структуры, что приводит к скованности, тугоподвижности этого отдела. В некоторых случаях развивается артрит височно-нижнечелюстного сустава. На поздних этапах в воспалительный процесс вовлекаются тазобедренные сочленения.
Профилактика и прогноз
Ювенильный артрит пока не удается полностью вылечить. Длительная ремиссия возможна при проведении адекватного лечения, соблюдении всех врачебных рекомендаций. Профилактика рецидивов заключается в правильном питании, регулярных занятиях лечебной физкультурой и гимнастикой. Следует избегать переохлаждений, длительного нахождения под солнцем.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
Источник
Дети более восприимчивы к этой патологии. Во взрослом возрасте чаще встречаются рецидивы заболевания, чем первичные случаи острой ревматической лихорадки.
Ревматический артрит у ребенка является одним из симптомов ревматизма (острой ревматической лихорадки). Это системное воспалительное заболевание соединительной ткани, возникающее после острого инфекционного процесса, вызванного β-гемолитическим стрептококком группы А.
 Как правило, наиболее подвержены болезни дети в возрасте от 7 до 15 лет.
Как правило, наиболее подвержены болезни дети в возрасте от 7 до 15 лет.
Причины заболевания
Способствуют развитию заболевания у ребенка индивидуальные особенности иммунитета, склонность к частому возникновению инфекционных болезней (особенно у детей, посещающих детский сад или начальную школу). Большое внимание отводится наследственной предрасположенности.
Острая ревматическая лихорадка возникает спустя две-три недели после перенесенной стрептококковой инфекции. У маленьких детей это может быть скарлатина, у ребенка постарше – ангина, фарингит, пиелонефрит и другие заболевания. Механизм развития ревматизма связан с действием токсинов возбудителя на организм и возникновению антител против собственных тканей. В результате в суставе возникает серозно-фибринозный синовит без поражения хряща и других структур. Поэтому ревматический артрит не оставляет после себя изменений в суставе.
Существуют следующие фазы ревматической лихорадки:

- активная;
- неактивная.
Различают 3 степени активности заболевания: I, II и III.
Течение ревматической лихорадки
- острое (яркие симптомы заболевания, течение процесса – до 3 месяцев);
- подострое (медленное возникновение заболевания, менее выраженные клинико-лабораторные проявления и длительность до 6 месяцев);
- затяжное (умеренные признаки, устойчивость к проводимой терапии и продолжительность более 6 месяцев);
- непрерывно-рецидивирующее (волнообразное течение);
- латентное (отсутствие симптомов).
Симптомы ревматизма у детей
 У детей заболевание проявляется высокой лихорадкой (38-39° С и выше) и интоксикацией (слабость, головная боль, «ломота» в мышцах и суставах), на фоне которых возникают следующие характерные симптомы ревматизма:
У детей заболевание проявляется высокой лихорадкой (38-39° С и выше) и интоксикацией (слабость, головная боль, «ломота» в мышцах и суставах), на фоне которых возникают следующие характерные симптомы ревматизма:
- артрит с преимущественным поражением крупных суставов (коленные, локтевые, голеностопные, лучезапястные);
- симметричность поражения суставов (например, возникает артрит обеих коленных суставов);
- «летучесть» патологического процесса (например, сегодня беспокоит один сустав, завтра – другой);
- увеличение суставов в размере и их деформация;
- кожа над воспаленным суставом становится покрасневшей и горячей наощупь;
- движения ограничены, резко болезненны.
Артрит при ревматизме длится недолго – от нескольких дней до недели, после чего подвижность в суставе полностью восстанавливается, не оставляя за собой никаких патологических изменений. Стойкие деформации и контрактуры не характерны.
В некоторых случаях заболевание может проявляться только в виде артрита одного сустава (моноартрит) или даже артралгий (болей в суставе).
Другие проявления острой ревматической лихорадки включают:
- Кардит (воспаление оболочек сердца) возникает у большинства детей (85% случаев) при первой атаке ревматизма. Поражаться могут все три сердечные оболочки (перикард, миокард и эндокард с возникновением перикардита, миокардита и эндокардита, соответственно) – вместе или по отдельности. Заболевание может протекать тяжело и сопровождаться такими симптомами, как одышка, сердцебиение, отеки и другие признаки недостаточности кровообращения. Если в воспалительный процесс вовлечен эндокард, то кардит может заканчиваться формированием порока сердца.
- Малая хорея. Возникает наиболее часто как проявление заболевания у девочек подросткового возраста. Ее симптомами являются: перепады настроения, снижение тонуса мышц, расстройство координации движений, гиперкинезы (беспорядочные подергивания мышц). Хорея обычно длится 1,5-2 месяца, полностью исчезая спустя 3 месяца.
- Поражение кожи. Характерным проявлениям заболевания является появление на коже туловища, реже – на лице, шее и конечностях анулярной эритемы (тонкие бледно-розовые кольцевидные высыпания, исчезающие при надавливании). Также могут обнаруживаться подкожные ревматические узелки, появляющиеся в активной фазе болезни и сохраняющиеся до 1-2 месяцев. Они являются округлыми, безболезненными, малоподвижными, до 1-2 мм в размере, обычно расположены над суставами.
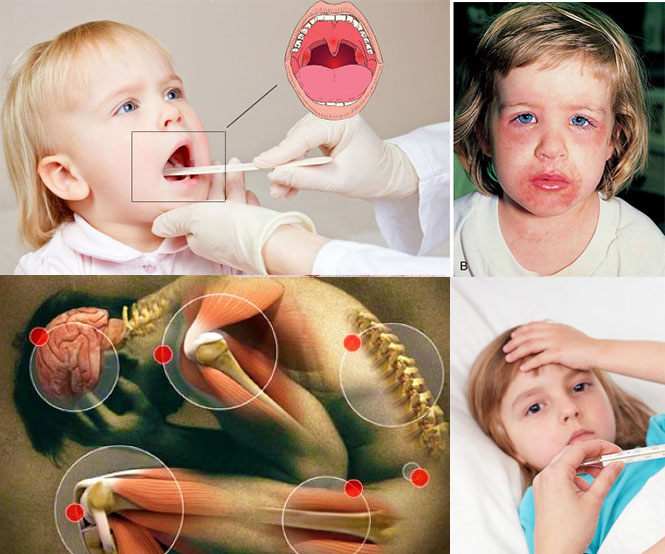
При ревматической лихорадке возможно поражение внутренних органов: легких, печени, глаз, почек, щитовидной железы, но в настоящее время такое течение заболевания встречается крайне редко.
Особенностями современной ревматической лихорадки являются следующие: симптомы заболевания менее выражены, тяжесть кардита умеренная или минимальная, а пороки сердца формируются редко. Таким образом, прогноз заболевания несколько улучшился.
Диагностика ревматизма у ребенка
Диагностикой любого вида артрита у ребенка, в том числе ревматизма, должен заниматься квалифицированный специалист.
Для выявления заболевания необходимы:
- Осмотр врача. Специалист определяет наличие и характер артрита, а также другие специфические симптомы ревматической лихорадки.
 Выявление у ребенка любых двух признаков из следующих: полиартрит, кардит, хорея, анулярная эритема, ревматические узелки, является достаточным для постановки диагноза ревматической лихорадки. Эти симптомы называются «большими» диагностическими критериями Киселя-Джонса-Нестерова. В дополнение к ним существуют «малые» критерии: лихорадка, данные лабораторных и инструментальных исследований, перенесенная стрептококковая инфекция.
Выявление у ребенка любых двух признаков из следующих: полиартрит, кардит, хорея, анулярная эритема, ревматические узелки, является достаточным для постановки диагноза ревматической лихорадки. Эти симптомы называются «большими» диагностическими критериями Киселя-Джонса-Нестерова. В дополнение к ним существуют «малые» критерии: лихорадка, данные лабораторных и инструментальных исследований, перенесенная стрептококковая инфекция.
- Лабораторные методы исследования:
- общий анализ крови: повышение количества лейкоцитов, сдвиг формулы «влево» (увеличение количества палочкоядерных форм), ускорение СОЭ, возможна анемия;
- биохимический анализ крови: «сдвиги» в белковых фракциях (диспротеинемия), увеличение С-реактивного белка и серомукоида;
- специальные исследования: для ревматической лихорадки характерно повышение АСЛО (антистрептолизина О), АСГ (антистрептогиалуронидазы) и АСК (антистрептокиназы), повышение количества иммуноглобулинов классов А, М, G, ЦИК (циркулирующих иммунных комплексов), антикардиальных антител.
- Инструментальные методы исследования:
- Рентгенография пораженных суставов. Так как ревматический артрит имеет доброкачественное течение, а в воспаленном суставе не возникает патологических изменений, то это исследование неинформативно. Но рентген все же необходим для дифференциальной диагностики с другими видами артритов. То же относится к таким методам, как компьютерная и магнитно-резонансная томография (КТ и МРТ, соответственно).
- При подтверждении ревматической лихорадки обязательно проведение ЭКГ и УЗИ сердца (эхокардиографии) для исключения кардита (воспаления оболочек сердца). По показаниям могут проводиться и другие исследования.
Лечение ревматического артрита (ревматической лихорадки):
Лечение ревматизма – длительное, комплексное, этапное и непрерывное.
 Терапия у детей проводится только под контролем специалиста. Многие лекарственные средства у ребенка запрещены к использованию или могут применяться только в ограниченном количестве, поэтому экспериментировать не стоит.
Терапия у детей проводится только под контролем специалиста. Многие лекарственные средства у ребенка запрещены к использованию или могут применяться только в ограниченном количестве, поэтому экспериментировать не стоит.
Лечение включает:
- Общие мероприятия:
- постельный режим в течение всего периода лихорадки, а затем еще минимум месяц после нормализации температуры;
- соблюдение диеты;
- лечебная физкультура.
- Медикаментозная терапия:
- антибактериальные препараты для борьбы с β-гемолитическим стрептококком (пенициллин, амоксициллин, макролиды, цефалоспорины и другие);
- нестероидные противовоспалительные препараты – для снятия боли и купирования воспаления в суставах (диклофенак, индометацин и другие);
- гормональные препараты – обычно применяются при неэффективности нестероидных средств (преднизолон, гидрокортизон);
- средства хинолинового ряда (делагил, плаквенил) – при затяжном течении.
Этапы проведения терапии
- в специализированном отделении стационара;
- в кардиоревматологическом санатории;
- диспансерное наблюдение в поликлинике.
Прогноз ревматической лихорадки
 Ревматический артрит всегда имеет благоприятный прогноз.
Ревматический артрит всегда имеет благоприятный прогноз.
Как правило, даже при отсутствии адекватного и своевременного лечения, болезнь все равно проходит бесследно, никогда не приводя к стойким изменениям суставов и инвалидности.
При ревматизме прогноз в большей степени определяется наличием или отсутствием поражения сердца.
Кардит может приводить к возникновению стойких пороков сердца и недостаточности кровообращения, что требует лекарственной терапии или даже хирургической операции.
Источник
