Ревматоидный артрит индекс активности
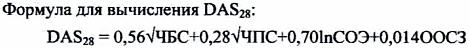
Онлайн всего: 12
Гостей: 11
Пользователей: 1
казанова
РЕВМАТОИДНЫЙ АРТРИТ
РА — аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным воспалительным поражением внутренних органов.
Эпидемиология. РА — одно из наиболее распространенных воспалительных заболеваний суставов; частота его в популяции составляет 1-2%. По данным ЦНИИ организации и информатизации здравоохранения МЗСР РФ распространенность РА в 2011 г. составила 240,1: 100.000 взрослого населения. Заболевание часто сопровождается развитием осложнений, в том числе кардиоваскулярных, снижением трудоспособности; через 10-15 лет от начала заболевания примерно 90% больным РА устанавливают инвалидность. Средняя продолжительность жизни пациентов на 5-20 лет ниже популяционной.
Этиология не установлена. Обсуждается в числе прочих роль инфекционного фактора (стрептококки группы В, микоплазмы, вирус Эпштейна — Бара). Прослеживается генетическая предрасположенность: в семьях больных РА данное заболевание встречается в 2 раза чаще, чем в контрольных группах; у больных РА антигены HLA DR4 и HLA Dw4 обнаруживаются вдвое чаще, чем у популяции; при наличии антигена В18 и В35 чаще развиваются системные проявления заболевания. К факторам риска развития и прогрессирования Ра относят грипп, ангину, переохлаждение, инсоляцию, травму суставов, беременность, роды, климакс, психическую травму, курение.
Патогенез. В основе лежит развитие иммунопатологических реакций в синовиальной оболочке суставов. В ответ на повреждение неуточненным агентом синовиальной оболочки синтезируются аутоантитела к Fc фрагменту IgG (ревматоидный фактор — Rf), а также АЦЦП. Происходит активация комплемента, формируются иммунные комплексы, которые фиксируются на синовиальной оболочке, на эндотелии артерий, распространяются с током крови, обусловливая системность поражения с вовлечением в патологический процесс легких, сердца, почек, кожи, нервной системы и др.
Клиническая характеристика
Боль в суставах:
— утром интенсивная, в вечернее время интенсивность уменьшается;
— усиливается при движении, уменьшается в покое.
Утренняя скованность:
— держится 30 — 60 минут и более;
— уменьшается после физических упражнений, ходьбы;
— уменьшается к вечеру.
Локализация поражения: в ранний период — пястно-фаланговые и межфаланговые проксимальные суставы 2-го и 3-го пальцев; реже вовлекаются пястно-запястные и плюсне-фаланговые, коленные и лучезапястные; «суставы исключения» — дистальные межфаланговые, I запястнопястные, I плюснефаланговые.
Проявления артрита: припухлость периартикулярных тканей, местная гиперемия и гипертермия, болезненность, нарушение функции.
Данные лабораторных и инструментальных исследований:
— увеличивается СОЭ, СРБ;
— у 80% больных обнаруживается Rf;
— у 86-95% больных выявляются АЦЦП, исследование антител к цитруллину позволяет увеличить раннюю диагностику РА на 15-20 %;
— магнитно-резонансная томография, рентгенография, ультразвуковое исследование суставов позволяет определить типичные изменения — эрозии, остеопороз, кистовидные просветления костной ткани, сужение суставных щелей;
— исследование синовиальной жидкости: мутная, количество клеток в 1 мкл достигает 5000-25000 (в норме до 200), количество нейтрофильных лейкоцитов — до 75% (в норме менее 20%); обнаруживается Rf и рагоциты — нейтрофилы, по форме напоминающие тутовую ягоду, в цитоплазме которых содержатся включения Rf (иммунокомплексы IgM, ВД;
— биопсия синовиальной оболочки: при гистологическом исследовании определяются гипертрофия и увеличение количества ворсинок, пролиферация покровных синовиальных, а также лимфоидных и плазматических клеток, отложение фибрина на поверхности синовиальной оболочки, возможны очаги некроза;
— обнаружение HLA В27, В8, В35, DR3, DR4.
Критерии диагностики РА (ACR, 1987 г.)
1) утренняя скованность суставов не менее 1 часа, существующая в течение 6 недель;
2) артрит трех или большего количества суставов — припухлость периартикулярных мягких тканей или наличие жидкости в полости сустава, определяемое врачом по крайней мере в трех суставах;
3) артрит суставов кисти — припухлость хотя бы одной группы следующих суставов: проксимальных межфаланговых, пястно-фаланговых или лучезапястных;
4) симметричный артрит — билатеральное поражение проксимальных межфаланговых, пястно-фаланговых или плюсне-фаланговых суставов;
5) ревматоидные узелки — подкожные узлы, определяемые врачом, на разгибательной поверхности предплечья вблизи локтевого сустава или в области других суставов;
6) наличие в сыворотке крови Rf, определяемого любым методом (положительный Rf);
7) рентгенологические изменения — наличие типичных для РА изменений в лучезапястных суставах и суставах кисти, включая эрозии или кисты (декальцификацию кости), расположенные вблизи пораженных суставов.
Правило диагноза:
• Диагноз РА ставится при наличии 4 из 7 критериев,
при этом критерии 1-4 должны присутствовать у больного не менее 6 недель.
Классификационные критерии РА (ACR/EULAR, 2010г.)
Критерии — Баллы
А. Клинические признаки поражения суставов (припухлость и/или болезненность при объективном исследовании)
1 крупный сустав — 0 баллов
2—10 крупных суставов — 1 балл
1—3 мелких сустава (крупные суставы не учитываются) — 2 балла
4—10 мелких суставов (крупные суставы не учитываются) — 4 балла
> 10 суставов (как минимум 1 мелкий сустав) — 5 баллов.
В. Тесты на РФ и АЦЦП (требуется как минимум 1 тест)
Отрицательны — 0 баллов
Слабо позитивны для РФ или АЦЦП (превышают верхнюю границу нормы, но не более чем в 3 раза) — 2 балла
Высоко позитивны для РФ или АЦЦП (более чем в 3 раза превышают верхнюю границу нормы) — 3 балла.
С. Острофазовые показатели (требуется как минимум 1 тест)
Нормальные значения СОЭ и СРБ — 0 баллов
Повышение СОЭ или уровня СРБ — 1 балл.
D. Длительность синовита
< 6 нед — 0 баллов
> 6 нед — 1 балл.
Примечание. Крупные суставы: плечевые, локтевые, тазобедренные, коленные, голеностопные. Мелкие суставы: пястно-фаланговые, проксимальные межфаланговые, II—V плюснефаланговые, межфаланговые суставы больших пальцев кистей, лучезапястные суставы.
Не учитываются: височно-нижнечелюстной, акромиально-ключичный, грудино-ключичный и др.(могут поражаться при РА).
Суставы исключения при РА: дистальные межфаланговые, I запястно-пястные, I плюснефаланговые.
Для установления диагноза РА необходимо как минимум 6 баллов из 10 возможных по 4 позициям.
Классификация РА принята на заседании Пленума Ассоциации ревматологов России (АРР) 30 ноября 2007 г., в ней нашли отражение: основной диагноз, клиническая стадия, активность болезни, основные проявления, рентгенологическая стадия, выраженность функциональных нарушений, наличие осложнений.
1) Основной диагноз — устанавливается в соответствии с МКБ X, в которой выделяется по результатам исследования Rf серопозитивный (М 05) и серонегативный (М 06) РА.
К особым формам относятся синдром Фелти — сочетание РА, гепатоспленомегалии, нейтропении, в отдельных случаях также анемии и тромбоцитопении и синдром Стилла, диагностируемый чаще у молодых, характеризующийся минимальным суставным синдромом, лихорадкой, кожными проявлениями, гепатоспленомегалией.
2) Клиническая стадия РА: очень ранняя стадия — длительность болезни < 6 месяцев; ранняя стадия — 6 мес. — год; развернутая стадия — длительность > 1 года при наличии типичной симптоматики РА; поздняя стадия — длительность болезни 2 года и более + выраженная деструкция мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений.
В последние годы установлено, что наибольшее нарастание рентгенологических изменений в суставах наблюдается на ранних стадиях РА, что коррелирует с неблагоприятным прогнозом. Применение базисной терапии на ранней стадии РА позволяет модифицировать течение болезни, и поэтому лечение РА должно начинаться в течение первых 3-х месяцев от начала заболевания.
3) Активность болезни — является основой для оценки эффективности лечения. В качестве базового метода градации активности рекомендуется применять интегральный показатель активности РА — индекс DAS28 (Disease Activiti Score) на основании исследования 28 суставов:
проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, плечевых, коленных.
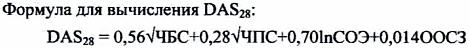
где ЧБС — число болезненных суставов, ЧПС — число припухших суставов, ln — натуральный логарифм, СОЭ — скорость оседания эритроцитов по методу Вестергрена (см. Приложение), ООСЗ — общая оценка больным состояния здоровья в мм по 100 миллиметровой визуальной аналоговой шкале (ВАШ-100), на которой больной отмечает точку, соответствующую силе болей и общему состоянию. Левая крайняя точка шкалы соответствует ответу «Нет”, крайняя правая точка — ответ «Очень сильно или очень плохо”.
Для ООСЗ пациенту предстоит сделать отметку на визуальной числовой шкале.
0 10 20 30 40 50 60 70 80 90 100
Подсчет индекса DAS28 выполняется с помощью компьютерной программы.
Градация активности РА на основании расчета DAS28:
0 = ремиссия (DASM < 2,6)
1 = низкая (DAS28 2,6 — 3,2)
2 = средняя (DAS28 3,2 — 5,1)
3 = высокая (DAS28 > 5,1).
В настоящее время в России и за рубежом активно изучается возможность использования в клинической практике менее сложных методов количественной оценки активности.
В Институте ревматологии РАМН на основе DAS28 был разработан упрощенный показатель воспалительной активности (ПВА), который вычисляется по формуле:
ПВА=10хЧПС+ОСЗ+СОЭ
Примечание: ЧПС — число припухших суставов (по данным исследования 28 суставов), ОСЗ — оценка состояния здоровья больным по визуальной аналоговой шкале 100 мм, на которой 0 соответствует очень хорошему и 100 мм — очень плохому состоянию здоровья; СОЭ — скорость оседания эритроцитов (по методу Панченкова).
ПВА > 140 оценивается как высокая, ПВА от 60 до 140 — умеренная и ПВА < 60 — низкая активность РА.
ПВА < 10 соответствует стадии ремиссии, поскольку такая величина указывает на отсутствие явных признаков активного воспаления суставов (в данном случае ЧПС всегда будет равно нулю, СОЭ нормальная и самочувствие больного вполне удовлетворительное).
Степени активности болезни могут определяться разными способами, при этом должна быть указана конкретная методика, например: активность I степени (по DAS28) или активность II степени (по ПВА) и др.
Критерии ремиссии (АСR):
1) утренняя скованность менее 15 минут,
2) нет недомогания,
3) нет болей в суставах,
4) нет болей в суставах при движении,
5) нет припухлости суставов,
6) СОЭ менее 30 мм/час у женщин и менее 20 мм/час у мужчин.
Клиническая ремиссия: 5 из 6 признаков в течение 2 месяцев и более.
4) Системные (внесуставные) проявления развиваются у 20-30% больных и в ряде случаев определяют тяжесть и прогноз болезни. Ревматоидные узелки чаще появляются у лиц с тяжелым течением РА, высоким титром РФ. Гистологическая картина представлена очагами фибриноидного некроза, окруженными гистиоцитами, лимфоидными и плазматическими клетками. Ревматоидный васкулит характерен для больных с высоким титром ревматоидного фактора. При кожной форме васкулита можно обнаружить мелкие коричневые очаги некрозов вблизи ложа ногтевых пластинок, ишемические изъязвления на кончиках пальцев, язвы в области нижней трети голени. При генерализованном поражении сосудистого русла развиваются перикардит, миокардиодистрофия, недостаточность сердечных клапанов, плеврит, пневмонит; поражается кишечник, печень, селезенка, лимфатические узлы.
Синдром Шегрена представляет собой сочетание РА с поражением экзокринных желез (слюнных, слезных) с их секреторной недостаточностью.
5) Наличие или отсутствие эрозий имеет существенное значение для верификации диагноза. Развитие эрозивного артрита является одним из важнейших факторов неблагоприятного прогноза и показанием для выбора более активной схемы лечения. Рентгенологически выделяют «эрозивный» и «неэрозивный» РА.
В соответствии с классификацией Штейнброкера, различают 4 рентгенологические стадии.
I стадия: околосуставной остеопороз, единичные кистовидные просветления костной ткани, незначительное сужение суставных щелей в отдельных суставах.
II стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, единичные эрозии суставных поверхностей (1-4), небольшие деформации костей.
III стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии суставных поверхностей (5 и более), множественные выраженные деформации костей, подвывихи и вывихи суставов.
IV стадия: околосуставной (распространённый) остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии костей и суставных поверхностей, множественные выраженные деформации костей, подвывихи и вывихи суставов, единичные или множественные костные анкилозы, субхондральный остеосклероз, остеофиты на краях суставных поверхностей.
6) Определение антицитруллированных антител, в первую очередь, АЦЦП, является новым иммунологическим тестом для верификации диагноза и оценки тяжести РА. АЦЦП рассматривается как показатель персистенции воспаления и важный прогностический фактор.
7) Оценка выраженности функциональных нарушений необходима для определения прогноза и степени ограничения жизнедеятельности. Учитывается (согласно критериям Американской Коллегии Ревматологов — ACR):
а) способность к самообслуживанию: одевание, принятие пищи, уход за собой и т.д.;
б) способность к непрофессиональной деятельности: занятия спортом и др. с учетом половых и возрастных предпочтений;
в) способность к профессиональной деятельности: работа, ведение домашнего хозяйства (для домработников).
Функциональные классы
I — полностью сохранены а, б, в
II — сохранены а, б, ограничена в
III — сохранена а, ограничены б, в
IV — ограничены а, б, в.
Примечание: а — самообслуживание, б — непрофессиональная деятельность, в — профессиональная деятельность.
8) Наличие осложнений, которые определяют тяжесть состояния пациента. Среди потенциальных осложнений РА необходимо отметить кардиоваскулярную патологию, в первую очередь ускоренное развитие атеросклероза.
Примеры формулировки клинического диагноза
• Ревматоидный артрит, серопозитивный (М 05.8), развернутая стадия, активность 2 (DAS28=3,5), эрозивный (рентгенологическая стадия II), с системными проявлениями (кардит, ревматоидные узелки, гломерулонефрит), АЦЦП негативный, ФКII.
• Ревматоидный артрит серонегативный (М06.0), ранняя стадия, активность 3 (DAS28=5,2), неэрозивный (рентгенологическая стадия I), АЦЦП позитивный, ФК I.
• Ревматоидный артрит серопозитивный (М05.8), поздняя стадия, активность 2 (DAS28=3,2), эрозивный (рентгенологическая стадия III), с системными проявлениями (ревматоидные узелки, дигитальный артериит), АЦЦП позитивный, ФК III. Осложнения — синдром карпального канала справа, вторичный амилоидоз с поражением почек.
Общие принципы медикаментозного лечения РА
— При «раннем» РА своевременное назначение базисной терапии (не позднее 3 месяцев с момента установления диагноза) уменьшает выраженность клинических проявлений, улучшает функциональную активность и качество жизни больных, замедляет прогрессирование процесса, снижает степень выраженности ОЖД и риск потери трудоспособности.
— Больным с установленным диагнозом РА назначают лекарственные соединения из группы БПВП, которые при хорошем клиническом эффекте могут применяться в виде монотерапии. К БПВП первого ряда относятся метотрексат в дозе 7,5-15 мг в неделю; лефлуномид (арава) в поддерживающей дозе 10 — 20 мг/сутки; сульфасалазин по 500 мг 3 раза в сутки.
— «Золотым стандартом» фармакотерапии является комбинированное применение метотрексата и одного из ГИБП на самой ранней стадии болезни. ГИБП — принципиально новые противовоспалительные препараты («bio-logics»), представляют собой искусственно созданные антитела.
Их действие направлено на селективное связывание медиаторов воспаления (провоспалительных цитокинов).
Цитокины — медиаторы белковой природы, продуцируются различными клетками — синовиальной оболочки, Т- и В-лимфоцитами, макрофагами и др. Цитокины способны повреждать ткани сустава.
К настоящему времени известно более 100 цитокинов, в т. ч. интерлейкины, интерфероны. ФНО-б-основной цитокин, определяющий развитие синовиального воспаления и костной деструкции при артритах.
Наиболее часто используются инфликсимаб («Ремикейд»), являющийся моноклональными антителами к ФНО-б; адалимумаб («Хумира») — единственный препарат, представляющий собой человеческие рекомбинантные моноклональные антитела к ФНО-б; этанерцепт («Энбрел»)- ингибирующий биологическую активность ФНО-б; абатацепт («Оренсия»)- уменьшающий активацию Т-лимфоцитов, что приводит к снижению пролиферации и выработки цитокинов в лимфоцитах человека (ФНО-б, интерферона-r и интерлейкина-2); тоцилизумаб («Актемра») — блокирующий молекулу интерлейкина-6. Ритуксимаб («Мабтера»)- анти-В клеточный препарат, применяется при неэффективности ингибиторов ФНО-б или наличии противопоказаний для их назначения.
— БПВП второго ряда (пероральные препараты золота, азатиоприн, циклофосфамид, хлорамбуцил, пеницилламин) применяются редко из-за высокой токсичности, плохой переносимости, низкой эффективности.
-Глюкокортикостероиды обладают иммуносупрессивным, противовоспалительным эффектом. Однако монотерапия ГКС без БПВГТ не дает возможности эффективно контролировать течение болезни. На фоне комбинированной терапии низкими дозами (менее 7,5 мг/сутки) глюкокортикостероидов в сочетании с метотрексатом отмечено достоверное замедление прогрессирования эрозивного процесса в кистях и стопах.
— НПВП в лечении РА оказывают обезболивающий, противовоспалительный, жаропонижающий эффект, но мало влияют на динамику лабораторных показателей воспаления. В большинстве случаев НПВП не способны заметно изменить характер течения заболевания. При хорошем ответе на терапию БПВП лекарственные препараты из группы НПВП могут быть отменены.
— Мониторинг ответа на терапию включает оценку суставного статуса (число болезненных и припухших суставов и др.), активности процесса (DAS28), боли по визуальной аналоговой шкале (ВАШ), побочных эффектов проводимого медикаментозного лечения.
Назад — к оглавлению

Источник
Содержание:
«В движении жизнь» – это выражение, вероятно, слышали все. Действительно, для осуществления нормальной жизнедеятельности человеку приходится постоянно перемещать свое тело в пространстве. В ходе эволюции организм обзавелся прекрасными элементами, которые обеспечивают данную функцию на высшем уровне. Эти удивительные части тела – суставы. Все кости человека удивительно прочны и упруги по отдельности, что позволяет им выдерживать колоссальные нагрузки. Соединяясь же воедино, они формируют удивительно подвижный скелет, который позволяет выполнять невероятные движения. Все это достигается благодаря слаженной работе массы суставов.
К сожалению, есть заболевания, в результате прогрессирования которых суставы организма поражаются и теряют свою подвижность. В результате у пациента значительно снижается качество жизни. Ревматоидный артрит – очень актуальная проблема современной ревматологии. Это системное заболевание, поражающее соединительную ткань. В результате его развития у пациента поражаются мелкие суставы по эрозивно-деструктивному типу. Во всем мире от данного заболевания страдает около 60 миллионов пациентов, что составляет до 1% от всей популяции.
Еще более усугубляет всю ситуацию то, что врачи не смогли до настоящего времени определить точную причину развития заболевания. Есть отдельные теории и предположения, но ни одна из них не нашла действительно весомого подтверждения. С течением времени же все симптомы болезни неуклонно усугубляются, постепенно приводя к стойкой утрате нетрудоспособности человеком. Примерно в три раза чаще заболевают женщины. Средний возраст пациента при выявлении заболевания – 30-35 лет.
Причины ревматоидного артрита
В настоящее время есть несколько наиболее вероятных этиологических факторов болезни. Каждая версия имеет свои преимущества и недостатки. В целом же все больше медиков склоняются к тому, что ревматоидный артрит – полифакторное заболевание, которое развивается при комбинировании сразу нескольких причин.
— Генетическая предрасположенность – у пациентов с данным диагнозом установлена предрасположенность к нарушениям активности иммунной системы на генетическом уровне. Уже обнаружены некоторые антигены, наличие которых может приводить к изменению гуморального и клеточного иммунитета вследствие воздействия некоторых инфекций. Также можно проследить повышенную вероятность развития ревматоидного артрита у людей, ближайшие родственники которых также болели ним.
— Инфекционные агенты, способные в результате своих специфических свойств вызывать изменения в иммунитете человека, в результате чего собственные защитные факторы атакуют свою соединительную ткань. На роль этих возбудителей выдвигаются: вирус Эбштейн-Бара, ретровирусы, возбудители краснухи, герпеса, цитомегаловирус, микоплазмы. У врачей есть некоторые доказательства в пользу этой гипотезы:
- У 80% пациентов выявляются повышенные титры антител к вирусу Эбштейн-Бара.
- В лимфоцитах больных ревматоидным артритом Эбштейн-Бара выявляется намного чаще, чем у здоровых людей.
Выше были указаны факторы, которые создают предпосылки для развития заболевания. Выделяют также пусковые факторы, которые провоцируют его проявление у конкретного пациента в определенное время.
- Переохлаждение.
- Повышенное воздействие солнечного света (гиперинсоляция).
- Интоксикация, в том числе и токсинами микроорганизмов.
- Бактериальная инфекция.
- Прием некоторых лекарственных препаратов.
- Нарушение функции эндокринных желез.
- Эмоциональное перенапряжение и стрессы.
Что интересно, кормление грудью на протяжении двух лет и более снижает вероятность развития ревматоидного артрита в два раза.
Механизм развития ревматоидного артрита
Установлено, что при воздействии одного или комбинации провоцирующих факторов в организме пациента запускает неверная иммунная реакция. Собственные клетки вырабатывают вещества, которые вызывают повреждение синовиальной оболочки суставов. Сначала развивается синовиит, который впоследствии переходит в пролиферативную стадию и вызывает повреждение самого хряща и костей.
Также иммунитет вырабатывает патологические цитокины, которые обладают рядом отрицательных свойств:
- провоцируют выработку в повышенном количестве провоспалительных факторов, способствующих дальнейшему прогрессированию заболевания;
- активирую некоторые ферменты, которые способны разрушать хрящ, покрывающий сустав и обеспечивающий эластичное скольжение поверхностей;
- поставляют на мембраны тучных слеток специальные молекулы, которые заставляют эти лейкоциты проявлять аутоиммунное действие;
- привлекают в став дополнительные иммунокомпетентные клетки, которые также отрицательно сказываются на течении заболевания в данном случае;
- усиление ангиогенеза, что позволяет сосудам прорастать в хрящ и облегчает для агрессивных факторов попадание вглубь хрящевой ткани.
Классификация ревматоидного артрита
Есть несколько критериев, по которым классифицируется данное заболевание.
Клинико-анатомические формы
- Ревматоидный артрит (олигоартрит, моноартрит, полиартрит) – форма заболевания, при котором происходит поражение исключительно суставов, а другие органы нормально функционируют без нарушения функции.
- Ревматоидный артрит с системными проявлениями – дополнительно аутоиммунные процессы затрагивают серозные оболочки организма (перикард сердца, плевру), легкие, кровеносные сосуды, почки, нервную систему, вызывает отложение во внутренних органах патологического белка – амилоида.
- Ревматоидный артрит, сочетающийся с деформирующим остеоартрозом, ревматизмом.
- Ювенильный ревматоидный артрит.
Характеристика с точки зрения иммунологии
В зависимости от того, выявляется ли ревматоидный фактор в крови пациента, все случаи заболевания делят на серопозитивные и серонегативные. Это имеет большое значение для врачей во время диагностики и планирования предстоящего лечения.
Течение заболевани
- Медленно прогрессирующее – заболевание на протяжении многих лет медленно переходит на другие суставы, больные сочленения не сильно повреждаются.
- Быстро прогрессирующее – болезнь очень часто обостряется, постепенно вовлекая все больше суставов. Суставные поверхности претерпевают значительные изменения в худшую сторону. Лечение не дает большого эффекта.
- Без заметного прогрессирования – наиболее благоприятная форма. С которой пациент может прожить всю жизнь, сохранив достаточно высокое качество жизни.
Рентгенологическая стадия заболевания
- Околосуставной остеопороз – уменьшение плотности костной ткани за счет снижения содержания в ней кальциевых солей.
- Остеопороз, дополняющийся незначительным снижением суставной щели.
- Сужение суставной щели и остеопороз дополняются множественными узурами.
- Ко всему указанному выше присоединяются костные анкилозы – главная и самая стойкая причина снижения подвижности вплоть до полного ее отсутствия.
Узуры – это глубокие эрозии на суставной поверхности хрящей.
Степень функциональной недостаточности опорно-двигательного аппарата
- 0 – пациент может совершать все движения в полном объеме.
- 1 – человек не может в полной мере выполнять все движения, которые обеспечивают ему возможность выполнять свои профессиональные обязанности.
- 2 – пациент не может трудиться за счет утраты профессиональной трудоспособности.
- 3 – человек не может самостоятельно себя обслуживать в полной мере.
Симптомы ревматоидного артрита
На начальных этапах заболевание протекает без яркой клинической картины. Пациент может годами и не подозревать о том, что у него ревматоидный артрит. Ведущим клиническим проявлением болезни является суставной синдром.
- Утренняя скованность – специфическое проявление заболевания, на котором пациент не заостряет внимания. Во время сна синовиальные оболочки суставов несколько воспаляются за счет снижения секреции глюкокортикоидов в ночное время. Иногда пациенты просто не могут, нормально снять с себя одеяло. Спустя примерно час все симптомы проходят, и человек может активно двигаться.
- Периодические боли в суставах, снижение аппетита, усталость, похудание – все это можно отметить в продромальном периоде.
- Острые боли в суставах, лихорадка – вот так у пациента начинается болезнь. Чаще всего поражаются суставы кистей и стоп, запястья, коленные и локтевые. Другие сочленения поражаются реже. Около сустава отмечается отек, а поверхность кожных покровов имеет более высокую температуру, чем на остальном теле. Также область сустава гиперемирована за счет протекания воспалительных процессов.
- При пальпации суставы болезненны, движение в них ограничено. По мере прогрессирования болезни пролиферативные процессы начинают преобладать, и может происходить значительное ограничение подвижности, деформация и подвывих суставов.
- Ревматоидные узелки – специфическое проявление заболевания, при котором на разгибательной поверхности сустава можно пальпировать плотные подкожные образования. Этот признак является одним из важных диагностических критериев ревматоидного артрита.
Также у пациента могут поражаться практически все органы в теле, в зависимости от степени активности процесса, но это отмечается относительно редко.
Диагностика ревматоидного артрита
Лабораторные исследования
- Общий анализ крови – выявляют анемию, увеличение скорости оседания эритроцитов, увеличение количества лейкоцитов.
- Биохимическое исследование крови – позволяет определить степень активности воспалительного процесса.
- Иммунологическое исследование крови – может определяться ревматоидный фактор, иногда обнаруживаются иммунные комплексы.
Инструментальная диагностика
- Рентгенологическое исследование суставов – в классификации описаны все критерии, которыми руководствуются врачи при выставлении рентгенологической стадии заболевания.
- Радиоизотопное исследование – вводимый элемент активно накапливается в пораженных суставах, а нормальная синовиальная ткань привлекает не так много атомов.
- Пункция сустава и исследование синовиальной жидкости.
- В самых тяжелых случаях – биопсия участка синовиальной оболочки.
Ревматоидный артрит: лечение
Системное лечение данного заболевания предусматривает использование следующих основных групп препаратов:
- нестероидные противовоспалительные вещества;
- базисные препараты;
- гормональные вещества (глюкокортикоиды);
- биологические агенты.
Нестероидные противовоспалительные вещества
Эти лекарства уже относительно давно хорошо себя зарекомендовали в лечении ревматоидного артрита и до сих пор являются лечебными средствами первой линии. Они позволяют относительно быстро купировать острые проявления заболевания и иногда добиться наступления стойкой ремиссии – состояния, при котором симптомы болезни отсутствуют, и пациент может жить полноценной жизнью.
Если пациент попадает к ревматологу в острый период заболевания, то одними только нестероидными противовоспалительными препаратами не обходятся – дополняют их высокими дозами глюкокортикоидов. Этот способ лечения называется пульс-терапией.
Эффект достигается за счет блокирования циклооксигеназы – фермента, благодаря которому в норме арахидоновая кислота распадается с образованием простагландинов и прочих биологически активных веществ, играющих важное значение в развитии воспалительной реакции.
Более старые препараты инактивируют циклооксигеназу-1, за счет чего при передозировке может происходить нарушение функции почек, печени, развиваться энцефалопатия. Современные препараты, используемые для лечения ревматоидного артрита, имеют большую селективность и не так опасны, поэтому пациентам нечего опасаться.
Врачи избегают комбинирования нестероидных противовоспалительных препаратов друг с другом, поскольку в таком случае значительно повышается вероятность развития у пациента побочных реакций, а вот лечебный эффект остается практически неизменным.
Базисные препараты для лечения ревматоидного артрита
Наиболее популярными и эффективными лекарствами для лечения ревматоидного артрита в настоящее время являются: препараты золота, метотрексат, лефлуномид, пеницилламин, сульфасалазин.
Есть также средства резерва: циклофосфан, азатиоприн, циклоспорин – они используются тогда, когда основные препараты не дали желаемого эффекта.
Еще относительно недавно врачи предпочитали постепенно наращивать дозу препарата, получаемую пациентом (принцип пирамиды). В настоящее время доказано, что при начале лечения с использованием высоких доз можно добиться более впечатляющих результатов за счет изменения характера течения заболевания. Только что обнаруженный ревматоидный артрит характеризуется практически полным отсутствием изменений в суставах пациента и высокой вероятностью наступления длительной ремиссии.
Если на протяжении первых месяцев заболевания лечение базисными препаратами не приносит желаемого эффекта, то врачи комбинируют их с глюкокортикоидами. Гормональные препараты снижают активность воспалительного процесса и позволяют подобрать эффективную базисную терапию. Считается, что врачи должны подобрать эффективное лечение ревматоидного артрита препаратами данной группы за полгода.
В процессе лечения пациент должен периодически проходить медицинский осмотр на предмет наличия побочных эффектов от приема препаратов и оценки степени активность самого заболевания.
Глюкокортикоиды
Данная группа препаратов может использоваться по-разному.
- В виде пульс-терапии – прием пациентом высоких доз препарата в сочетании с веществами базисной терапии заболевания. Это позволяет очень быстро снизить активность процесса и убрать воспалительные явления. При этом курс приема препарата не может быть длительным ввиду высокой вероятности развития побочных эффектов.
- В виде курсового лечения с целью угнетения воспалительной реакции при неэффективности других веществ. В данном случае доза значительно отличается в меньшую сторону, а медики стараются подобрать ее таким образом, чтобы пациент принимал минимум гормона, который при этом окажет необходимое действие.
- Локальная терапия – в составе мазей, которыми смазывают пораженные суставы. Показанием в большинстве случаев является олигоартрит или моноартрит крупных суставов. Также использоваться они могут при наличии противопоказаний к системному лечению гормонами и значительным преобладанием местных симптомов над общими.
- Внутрисуставное введение геля, содержащего в своем составе гормональные препараты. Это позволяет на относительно длительное (до месяца) время обеспечить непрерывное воздействие препарата на поврежденную суставную поверхность.
Биологические средства
Моноклональные антитела к некоторым цитокинам обеспечивают нейтрализацию фактора некроза опухолей, который в случае ревматоидного артрита провоцирует поражение собственных тканей.
Также есть исследования, предлагающие использовать в качестве лечения ревматоидного артрита регуляторы дифференцировки лимфоцитов. Это позволит избежать повреждения синовиальных оболочек Т-лимфоцитами, которые неверно «направляются» в суставы иммунитетом.
Другие лечебные мероприятия
- Физиотерапевтические процедуры.
- Профилактика остеопороза.
- Лечебная гимнастика в период ремиссии.
- Хирургическая коррекция патологии суставов.
Источник
