Ревматоидный артрит это насонова
Ревматоидный артрит (РА) — иммуновоспалительное ревматическое заболевание неизвестной этиологии. Характеризуется не только развитием хронического эрозивного артрита периферических суставов, но и системным поражением внутренних органов, таких как сердце, почки, легкие, сосуды и др. Несвоевременная диагностика РА приводит к ранней инвалидности и сокращению продолжительности жизни пациентов. РА является частым и одним из наиболее тяжелых иммуновоспалительных заболеваний человека. Соотношение среди заболевших женщин и мужчин – 3:1.
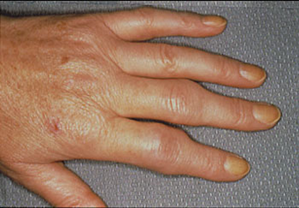
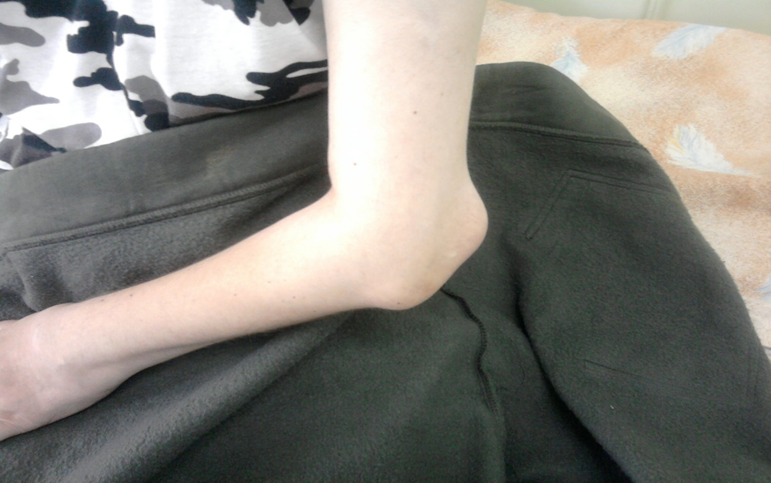
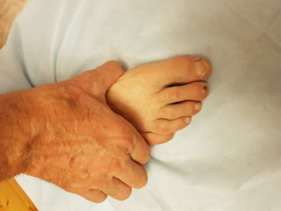
Симптомы
Ранние симптомы заболевания, которые помогут Вам заподозрить развитие РА:
- Утренняя скованность в суставах более 30-60 минут.
- Боль в суставах, болезненность суставов при пальпации и движении.
- Припухлости мягких тканей в области суставов и сухожилий.
Воспаление суставов проявляется болью, припухлостью и ограничением движений в них. Особенно ярко эти симптомы проявляются утром, после сна. Многие заболевшие жалуются на «утреннюю скованность» в суставах. «Визитной карточкой» ревматоидного артрита считается поражение суставов кистей и стоп, хотя начинаться заболевание может с развития воспаления практически в любом суставе. Боль при рукопожатии (положительный тест поперечного сжатия кисти), невозможность полностью сжать кисть в кулак являются типичными проявлениями воспаления в суставах кистей и служат тревожным сигналом, свидетельствующим о необходимости обращения к ревматологу в ближайшее время.
Диагностика
Правильно и своевременно поставить диагноз, оценить тяжесть заболевания и его прогноз (активность воспаления, функция и деструкция суставов, иммунологические показатели) – задача врача-ревматолога!!! В нашем институте Вы сможете провести подробное обследование с применением иммунологических и инструментальных методов, направленных на раннюю диагностику ревматоидного артрита: рентгенографическое исследование суставов кистей и стоп, магнитно-резонансную томография суставов (которая позволяет выявить изменения еще не видимые на рентгенограммах), ультразвуковое исследование суставов, иммунологический анализ крови (РФ и АЦЦП — которые являются основными диагностическими лабораторными биомаркерами РА), определение СОЭ и СРБ — биомаркеров воспалительного процесса.
Если вовремя поставить диагноз и назначить современное лечение, то болезнь можно контролировать. Люди с таким диагнозом могут жить совершенно нормальной жизнью, работать, завести семью, детей.
Очень важным является своевременное выявление факторов риска неблагоприятного прогноза течения РА:
Наличие у больного АЦЦП и РФ.
Высокая воспалительная активность (высокие показатели СОЭ и СРБ, число припухших и болезненных суставов).
Ранние структурные изменения (выявление эрозий при рентгенологическом исследовании суставов в первые 6 месяцев от начала заболевания).
Наличие тяжелой сопутствующей патологии.
Лечение
Доказанными принципами успешного лечения РА («Лечение до достижения цели») являются:
- немедленное начало активной терапии после установления диагноза;
- активное ведение больного, тщательный контроль врачом-ревматологом его состояния (1 раз в 3-6 месяцев);
- своевременный подбор новой схемы терапии при недостаточной эффективности предыдущей.
В настоящее время врач-ревматолог располагает широким арсеналом высокоэффективных и относительно безопасных лекарственных средств, используемых для лечения РА. Терапия синтетическими базисными противоревматическими препаратами (метотрексат, лефлуномид, сульфасалазин) должна начинаться, как только врачом-ревматологом устанавливается диагноз РА.
Основными целями лечения РА являются:
купирование симптомов заболевания, достижение клинико-лабораторной ремиссии или как минимум низкой активности болезни;
торможение прогрессирования структурных изменений в суставах и соответствующих функциональных нарушений;
улучшение качества жизни больных, сохранение трудоспособности;
предупреждение кардиоваскулярных заболеваний;
предупреждение развития АА-амилоидоза, который приводит к хронической почечной недостаточности.
При недостаточной эффективности БПВТ (сохранение умеренной/высокой активности заболевания), или плохой переносимости БПВТ рекомендовано назначение генно-инженерных биологических препаратов (ГИБП). В нашем учреждении работает государственная система оказания высокотехнологичной медицинской помощи (ВМП), которая позволяет получить лечение новейшими лекарственными препаратами.
Лаборатория ранних артритов специализируется на ранней диагностике и лечении больных с воспалительными заболеваниями периферических суставов, в первую очередь, ревматоидным артритом.
Запишитесь на приём к специалисту:
- по телефонам: +7 495 109-29-10, +7 495 109-39-99
- заполнив форму обратной связи
- получить услугу заочно
Источник
Ревматоидный артрит (РА) – наиболее частое воспалительное заболевание суставов, распространенность которого в популяции около 1%, а экономические потери от РА для общества сопоставимы с ишемической болезнью сердца. Через 20 лет от начала болезни примерно 90% пациентов в большей или меньшей степени теряют трудоспособность, а треть становятся полными инвалидами. Жизненный прогноз у пациентов РА столь же неблагоприятен, как и при лимфогранулематозе, инсулин–зависимом сахарном диабете и трехсосудистом поражении коронарных артерий (рис. 1). Увеличение смертности во многом обусловлено нарастанием частоты сопутствующих заболеваний (инфекции, поражение сердечно–сосудистой системы и почек, остеопоретические переломы и др.), развитие которых патогенетически связано с плохо контролируемыми ревматоидным воспалением и дефектами иммунитета.
Рис. 1. Ревматоидный артрит: общие сведения
В последние годы в лечении РА достигнуты существенные успехи. С помощью современных базисных противоревматических препаратов (метоторексат, лефлюномид и др.) и особенно «биологических» агентов (например, моноклональных антител к фактору некроза опухоли–a – Ремикейд) у многих пациентов удается достигнуть существенного снижения активности заболевания (70% «ответа» по критериям Американской коллегии ревматологов – АКР) и в целом улучшить прогноз болезни. Тем не менее фармакотерапия этого заболевания остается одной из наиболее сложных проблем медицины, а возможность полного «излечения» пациентов представляется сомнительной. Это объясняется многими причинами (рис. 2).
Рис. 2. Трудности лечения ревматоидного артрита
РА – чрезвычайно гетерогенное заболевание, основу патогенеза которого составляет сложное, плохо изученное сочетание генетически детерминированных и приобретенных дефектов («дисбаланс») нормальных (иммуно)регуляторных механизмов, ограничивающих патологическую активацию иммунной системы в ответ на потенциально патогенные, а нередко и физиологические стимулы [1] (рис. 3). Это определяет чрезвычайное разнообразие клинических, патологических и иммунологических проявлений, сочетание которых делает РА более похожим на клинико–иммунологический синдром. Кроме того, несмотря на интенсивные исследования, РА по–прежнему остается заболеванием с неизвестной этиологией. Более того, есть веские основания предполагать, что даже если удастся доказать роль какого–либо инфекционного агента в развитии некоторых форм РА, его элиминация с помощью антибактериальных или противовирусных препаратов (и даже вакцинации) вряд ли позволит «излечить» заболевание. Это связано с тем, что потенциальный этиологический фактор вероятней всего принимает не прямое, а опосредованное участие в развитии болезни, например, путем активации иммунопатологического процесса, за счет «молекулярной» мимикрии или каких–либо других неизвестных механизмов. Предполагается, что самый ранний этап иммунопатогенеза РА определяется не специфическим иммунным распознаванием «артритогенного» (инфекционного?) агента, а связан с «неспецифической» воспалительной реакцией, индуцированной различными стимулами, которая в дальнейшем индуцирует аберантную реакцию синовиальных клеток у генетически предрасположенных индивидуумов. Затем в результате «рекрутирования» иммунных клеток (Т– и В–лимфоциты, дендритные клетки) в полости сустава происходит формирование как бы «эктопического» лимфоидного органа, клетки которого запускают синтез аутоантител к компонентам синовиальной оболочки. Аутоантитела, наряду с активированными Т–лимфоцитами, еще больше усиливают (амплифицицируют) воспалительную реакцию, вызывающую прогрессирующее повреждение суставных тканей. В недавних исследованиях было убедительно показано, что не только ревматоидный фактор, но и аутоантитела с другой специфичностью (например, к цитрулинированным пептидам, глюкозо–6–фосфат изомеразе) могут играть важную роль в иммунопатогенезе РА.
Рис. 3. Патогенез ревматоидного артрита
Почему необходима «ранняя» диагностика ревматоидного артрита?
Имеются данные о том, что «субклинически» текущий иммунопатологический процесс развивается задолго до появления клинически очевидных признаков артрита. Действительно, по данным биопсии синовиальной оболочки суставов признаки хронического синовита выявляются уже в самом начале болезни даже в клинически не пораженных суставах. У двух третей пациентов структурные изменения (эрозии) суставов обнаруживаются уже в течение первых двух лет с момента появления болезни (рис. 4). Уже в самом начале «вклад» структурных повреждений в показатель «потеря трудоспособности» весьма значителен (около 25%) и в дальнейшем неуклонно нарастает с развитием болезни (рис. 5). Доказано, что предотвращение структурных повреждений на ранних стадиях заболевания способствует сохранению функциональной активности пациентов в долговременной перспективе. Однако промежуток времени, в течение которого даже самая активная противовоспалительная терапия может эффективно затормозить прогрессирование поражения суставов, весьма короткий и иногда составляет всего несколько месяцев от начала болезни [2,3]. Все это вместе взятое свидетельствует о том, что РА является ярким примером заболеваний, при которых отдаленный прогноз во многом зависит от того, насколько рано удается поставить диагноз и начать активную фармакотерапию. В этом отношении РА в определенной степени напоминает другие хронические заболевания, такие как сахарный диабет и артериальная гипертензия [4] (рис. 6). Однако между этими заболеваниями и РА имеются и существенные различия. Если «ранняя» диагностика артериальной гипертензии и сахарного диабета в подавляющем большинстве случаев не представляет трудностей, поскольку основывается на оценке хорошо известных врачам клинических проявлений и использовании доступных лабораторных и инструментальных методов, то диагностика РА в дебюте болезни является значительно более трудной (иногда неразрешимой) задачей. Это связано с рядом объективных и субъективных обстоятельств. Во–первых, симптомы «раннего» РА часто не специфичны и могут наблюдаться при чрезвычайно широком круге как ревматических, так и неревматических заболеваний (рис. 7). При этом общепринятые классификационные критерии «достоверного» РА не подходят для ранней постановки диагноза. Во–вторых, для диагностики РА требуются специальные знания и навыки в отношении оценки клинических и рентгенологических признаков поражения суставов, а также интерпретации лабораторных (иммунологических) тестов, с которыми плохо знакомы врачи общей практики. По оценке зарубежных исследователей, «не ревматологи» значительно реже (и позже), чем ревматологи ставят диагноз РА и назначают эффективные «базисные» противоревматические препараты. Пациенты РА, наблюдающиеся у ревматологов, имеют лучший функциональный статус и более высокое «качество жизни» на протяжении всего периода болезни. Наконец, лечение новыми эффективными противоревматическими препаратами может осуществляться только ревматологами, поскольку требуют специальных знаний для обеспечения максимальной эффективности и безопасности терапии. Все это вместе взятое подчеркивает необходимость всемерного развития специализированной ревматологической помощи, созданной в нашей стране более 40 лет назад.
Имеются данные о том, что «субклинически» текущий иммунопатологический процесс развивается задолго до появления клинически очевидных признаков артрита. Действительно, по данным биопсии синовиальной оболочки суставов признаки хронического синовита выявляются уже в самом начале болезни даже в клинически не пораженных суставах. У двух третей пациентов структурные изменения (эрозии) суставов обнаруживаются уже в течение первых двух лет с момента появления болезни (рис. 4). Уже в самом начале «вклад» структурных повреждений в показатель «потеря трудоспособности» весьма значителен (около 25%) и в дальнейшем неуклонно нарастает с развитием болезни (рис. 5). Доказано, что предотвращение структурных повреждений на ранних стадиях заболевания способствует сохранению функциональной активности пациентов в долговременной перспективе. Однако промежуток времени, в течение которого даже самая активная противовоспалительная терапия может эффективно затормозить прогрессирование поражения суставов, весьма короткий и иногда составляет всего несколько месяцев от начала болезни [2,3]. Все это вместе взятое свидетельствует о том, что РА является ярким примером заболеваний, при которых отдаленный прогноз во многом зависит от того, насколько рано удается поставить диагноз и начать активную фармакотерапию. В этом отношении РА в определенной степени напоминает другие хронические заболевания, такие как сахарный диабет и артериальная гипертензия [4] (рис. 6). Однако между этими заболеваниями и РА имеются и существенные различия. Если «ранняя» диагностика артериальной гипертензии и сахарного диабета в подавляющем большинстве случаев не представляет трудностей, поскольку основывается на оценке хорошо известных врачам клинических проявлений и использовании доступных лабораторных и инструментальных методов, то диагностика РА в дебюте болезни является значительно более трудной (иногда неразрешимой) задачей. Это связано с рядом объективных и субъективных обстоятельств. Во–первых, симптомы «раннего» РА часто не специфичны и могут наблюдаться при чрезвычайно широком круге как ревматических, так и неревматических заболеваний (рис. 7). При этом общепринятые классификационные критерии «достоверного» РА не подходят для ранней постановки диагноза. Во–вторых, для диагностики РА требуются специальные знания и навыки в отношении оценки клинических и рентгенологических признаков поражения суставов, а также интерпретации лабораторных (иммунологических) тестов, с которыми плохо знакомы врачи общей практики. По оценке зарубежных исследователей, «не ревматологи» значительно реже (и позже), чем ревматологи ставят диагноз РА и назначают эффективные «базисные» противоревматические препараты. Пациенты РА, наблюдающиеся у ревматологов, имеют лучший функциональный статус и более высокое «качество жизни» на протяжении всего периода болезни. Наконец, лечение новыми эффективными противоревматическими препаратами может осуществляться только ревматологами, поскольку требуют специальных знаний для обеспечения максимальной эффективности и безопасности терапии. Все это вместе взятое подчеркивает необходимость всемерного развития специализированной ревматологической помощи, созданной в нашей стране более 40 лет назад.
Рис. 4. Признаки прогрессирования ревматоидного артрита
Рис. 5. Связь между рентгенологическим повреждением суставов и функциональной недостаточностью
Рис. 6. Ревматоидный артрит, сахарный диабет и артериальная гипертензия: сравнительный анализ
Рис. 7. Заболевания, с которыми необходимо дифференцировать «ранний» ревматоидный артрит
Таким образом, одна из причин неблагоприятного прогноза при РА – длительный период времени между началом болезни и поступлением пациента под наблюдение ревматолога, который может, уточнив диагноз, назначить адекватную терапию. Учитывая высокую частоту РА (как и других заболеваний опорно–двигательного аппарата) в популяции, очевидно, что одним из важных факторов, который может способствовать улучшению прогноза у пациентов РА – активное выявление этого заболевания на поликлиническом этапе врачами общей практики. Группа авторитетных европейских и американских ревматологов разработала алгоритм, цель которого создать условия для более активного выявления пациентов с «ранним» РА на поликлиническом этапе [5] (рис. 8). В качестве диагностического признака «раннего» РА (а также показателя «активности» болезни) предлагается учитывать длительность утренней скованности (более 30 мин). Напомним, что длительность «утренней скованности» более 60 минут (на протяжении 6 недель) является диагностическим критерием «достоверного» РА, а при невоспалительных заболеваниях суставов она не должна превышать 30 мин. При осмотре пациентов следует оценить тест «сжатия» пястно–фаланговых и плюсне–фаланговых суставов, положительные результаты которого отражают наличие воспаления суставов. Следует принимать во внимание, что быстрое прогрессирование поражения суставов более вероятно при наличии высоких титров ревматоидного фактора (РФ), увеличении СОЭ и С–реактивного белка. Однако поскольку эти показатели на очень ранней стадии болезни часто находятся в пределах нормы, отрицательные результаты лабораторных тестов не исключают диагноз РА, равно как и необходимость направления пациентов на консультацию к ревматологу.
Рис. 8. Показания для консультации у ревматолога пациента с подозрением на ранний ревматоидлный артрит
Почему при ревматоидном артрите необходима ранняя базисная терапия
Ранее считалось, что лечение РА должно начинаться с «монотерапии» НПВП, а назначение «базисных» противоревматических препаратов следует зарезервировать за пациентами, «не отвечающими» на эти препараты. Это положение основывалось главным образом на представлении о том, что РА – «доброкачественное» заболевание, а лечение НПВП более безопасно, чем «базисными» противоревматическими препаратами, токсичность которых превосходит «пользу» от их назначения. Однако в настоящее время убедительно доказано, что «монотерапия» НПВП ассоциируется с высокой частотой побочных эффектов (в первую очередь, со стороны ЖКТ). Кроме того, НПВП обладают только симптоматическим действием, не влияя на прогрессирование болезни. Фактически по частоте и выраженности побочных эффектов каких–либо различий между НПВП и «базисными» противоревматическими препаратами не отмечено. Более того, результаты плацебо–контролируемых исследований свидетельствуют о том, что назначение в ранний период болезни даже наименее эффективных «базисных» противоревматических препаратов (пероральные препараты золота и гидроксихлорохин) и особенно сульфасалазина позволяет уменьшить выраженность клинических проявлений и улучшить функциональное состояние пациентов [7] (рис. 9). Важно, что пациенты, длительно страдающие РА, значительно хуже «отвечают» на «базисные» противоревматические препараты, чем пациенты, получавшие эту терапию, начиная с ранней стадии болезни.
Ранее считалось, что лечение РА должно начинаться с «монотерапии» НПВП, а назначение «базисных» противоревматических препаратов следует зарезервировать за пациентами, «не отвечающими» на эти препараты. Это положение основывалось главным образом на представлении о том, что РА – «доброкачественное» заболевание, а лечение НПВП более безопасно, чем «базисными» противоревматическими препаратами, токсичность которых превосходит «пользу» от их назначения. Однако в настоящее время убедительно доказано, что (в первую очередь, со стороны ЖКТ). Кроме того, НПВП обладают только симптоматическим действием, не влияя на прогрессирование болезни. Фактически по частоте и выраженности побочных эффектов каких–либо различий между НПВП и «базисными» противоревматическими препаратами не отмечено. Более того, результаты плацебо–контролируемых исследований свидетельствуют о том, что назначение в ранний период болезни даже наименее эффективных «базисных» противоревматических препаратов (пероральные препараты золота и гидроксихлорохин) и особенно сульфасалазина позволяет [7] (рис. 9). Важно, что пациенты, длительно страдающие РА, значительно хуже «отвечают» на «базисные» противоревматические препараты, чем пациенты, получавшие эту терапию, начиная с ранней стадии болезни.
Рис. 9. Преимущества раннего назначения базисной терапии при ревматоидном артрите
Принципиальное значение имеют данные, касающиеся влияния базисной терапии на жизненный прогноз пациентов РА. Оказалось, что у тех из них, которые получали адекватную «базисную» терапию на протяжении всего периода болезни, продолжительность жизни достоверно выше (практически не отличается от популяционной), чем у пациентов, которые в силу различных причин не принимали базисные препараты или принимали их эпизодически. Примечательно, что эффективное лечение метотрексатом (но не другими базисными препаратами) позволяет существенно снизить кардиоваскулярную летальность у пациентов РА, которая является одной из основных причин уменьшения продолжительности жизни.
Таким образом, результаты клинических исследований, во многом базирующихся на опыте работы специализированных клиник, куда госпитализируются больные с подозрением на «ранний» РА, организованных в середине 90–х годов в ряде стран Западной Европы, свидетельствует о том, что раннее активное лечение больных РА позволяет снизить риск ранней инвалидизации и улучшить отдаленный прогноз болезни. Хотя исследования в этом направлении еще только разворачиваются, имеющиеся данные со всей очевидностью свидетельствуют о насущной необходимости скорейшего внедрения концепции «ранняя диагностика–ранняя терапия» и в нашей стране.
Литература:
1. El–Gabalawy H.D., Lipsky P.E. Why do we not have a cure for rheumatoid arthritis? Arthritis Rheum., 2002:4 (suppl 3):S297–S301
2. O`Dell. Treating rheumatoid arthritis early: a window of opportunity? Arthritis Rheum., 2002;46:283–185
3. Scott D.L. The diagnosis and prognosis of early arthritis: rationale for new prognostic criteria. Arthritis Rheum., 2002; 46: 286–290
4. Pincus T., Gibofsky A., Weinblatt M.E. Urgent care and tight control of rheumatoid arthritis as in diabetes and hypertension: better treatment but shortage of rheumatology. Arthritis Rheum., 2002; 46: 851–854.
5. Emery P., Breedveld F.C., Dougados M., et al. Early referral recommendation for newly diagnosed rheumatoid arthritis: evidence based development of a clinical guide. Ann. Rheum. Dis., 2002; 61: 290–297.
6. Quinn M.A., Conaghan P.G., Emery P. The therapeutic approach of early intervention for rheumatoid arthritis: what is the evidence? Rheumatology 2001;40:1211–1220
Источник
