Ревматоидный артрит лаб диагностика
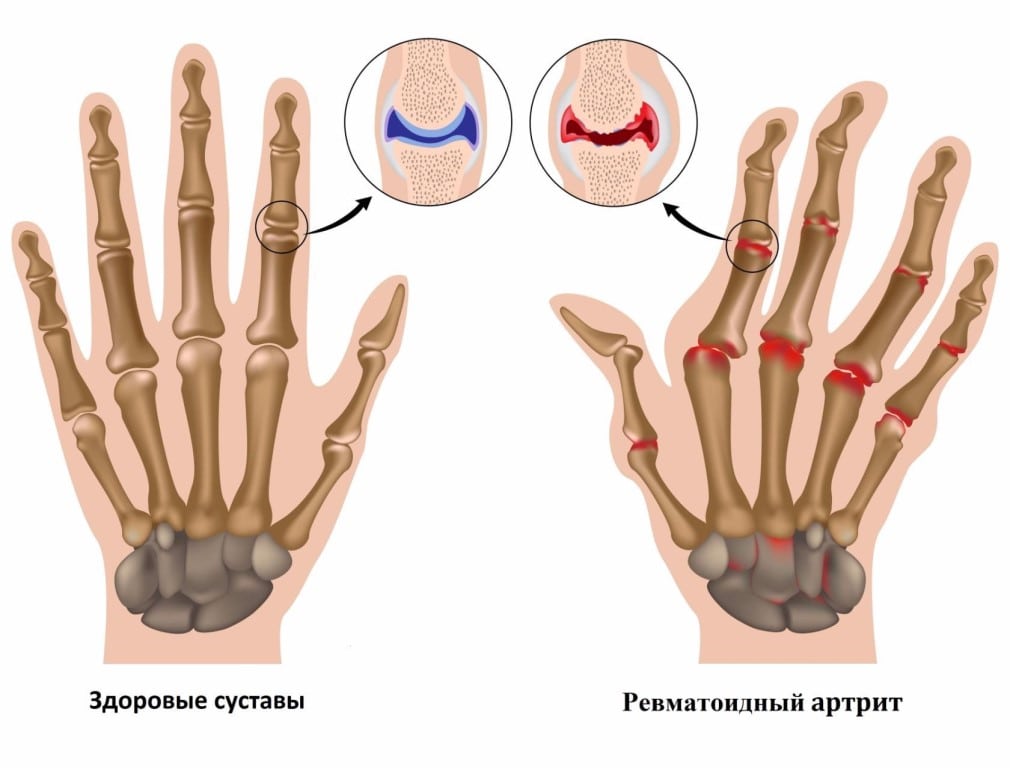
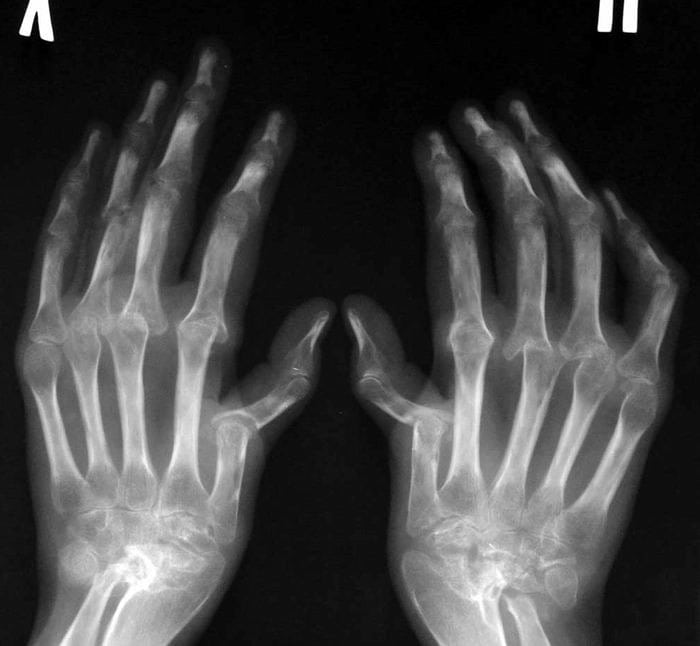
Для ревматоидного артрита характерны эрозивно-деструктивные изменения в суставах и большой спектр внесуставных проявлений. Клинически он проявляется суставным синдромом: припухлостью, болезненностью, ограничением подвижности, впоследствии — нарушением функции суставов, скованностью в них по утрам.
Какие лабораторные методы применяются при ревматоидном артрите?
Суставной синдром встречается при многих ревматических заболеваниях. Это усложняет диагностику, особенно на ранних стадиях артрита. Поэтому больным часто требуется обширное обследование для того, чтобы установить диагноз. Из лабораторных методов для этого применяются:
- Анализ на ревматоидный фактор.
- Тест на АЦЦП.
- Общий анализ крови.
- Биохимия крови.
- Исследование синовиальной жидкости.
Количественный и качественный анализ на РФ
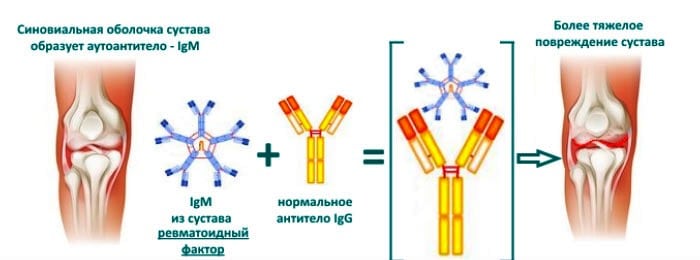
При ревматоидном артрите синовия вырабатывает измененные иммуноглобулины G. Организм не распознает их и считает чужеродными. Иммунная система в ответ на появление антигенов синтезирует ревматоидные факторы — иммуноглобулины М, А, G. Для диагностики самыми важными из них являются IgM. Они обнаруживаются у 70-85% пациентов.
Существуют разные лабораторные методики для выявления ревматоидного фактора:
- Латексная агглютинация — качественный анализ, с помощью которого определяют отсутствие или наличие РФ (концентрация не указывается). Он недорогой, быстро проводится, но нечувствительный и неспецифичный. Нормальный результат при латекс-тесте — минус (-).
- Нефелометрия, иммунотурбидиметрия — количественные методы определения IgM. Норма — до 15 МЕ/мл. При ревматоидном артрите титры повышаются до 40 МЕ/мл и более. Недостаток этих методов заключается в том, что их результаты бывают ложноположительными у 2-3% здоровых лиц, у пожилых людей эта цифра достигает 15%.
- ИФА — количественный анализ. Он широко распространен, так как признан самым точным и надежным. Кроме IgM методом иммуноферментного анализа можно определить иммуноглобулины А, Е, G. Они составляют до 10% белка, называемого ревмофактором. Концентрация IgG повышается при васкулите, IgA — при тяжелом и быстропрогрессирующем течении болезни. Норма для IgM — меньше 14 МЕ/мл, для IgA — меньше 20 МЕ/мл.
Определение иммуноглобулинов разных классов повышает специфичность исследования. Одновременное выявление IgM и IgA убедительно говорит о наличии ревматоидного артрита.
РФ бывает повышенным у здоровых людей и лиц с другой ревматической патологией (СКВ, синдром Шегрена, слеродермия), хроническими болезнями почек, легких, печени, злокачественными новообразованиями.
Если в крови больных выявляется классический РФ (IgM), то ревматоидный артрит считают серопозитивным, если не выявляется — серонегативным.
Тест на АЦЦП
Цитруллин — заменимая аминокислота. Она образуется в ходе биохимических процессов из незаменимой аминокислоты аргинина. По невыясненной причине при ревматоидном артрите иммунная система вырабатывает к ней антитела — преимущественно иммуноглобулины G.
Тест на антитела к циклическому цитруллинированному пептиду имеет высокую чувствительность (71%) и специфичность (до 99%). При ревматоидном артрите он используется с целями:
- ранней диагностики. Антитела появляются в крови больных, в среднем, за полтора года до возникновения первых симптомов;
- выявления серонегативных форм болезни;
- дифференциальной диагностики с другими ревматическими заболеваниями;
- прогнозирования темпов деструкции суставов (чем выше уровень АЦЦП, тем больше они повреждены).
Для определения антител к ЦЦП применяются стандартные методы:
- ИФА;
- полуколичественный иммунохроматографический экспресс-метод;
- хемилюминисцентный и электрохемилюминисцентный анализ.
Если АЦЦП в крови не обнаруживаются, то результат теста считают отрицательным, если их содержание равняется 3 ЕД/мл и меньше — слабо позитивным, больше 3 ЕД/мл — высоко позитивным.
Общий анализ крови
При артрите в нем появляются маркеры воспаления — повышение СОЭ (больше 10 мм/час у мужчин, 15 — у женщин), лейкоцитоз (более 10 х 10^9/л). Это неспецифические показатели, которые изменяются при любом воспалительном процессе. Но ускорение СОЭ свыше 40 мм/час может говорить об обострении ревматоидного артрита или его прогностически неблагоприятном течении.
При особом варианте болезни — синдроме Фелти — поражается селезенка. В ОАК при этом наблюдается нейтропения (число нейтрофилов меньше 48%) и тромбоцитопения (количество тромбоцитов меньше 180 х 10^9/л).
При ревматоидном артрите существенно возрастает уровень и активность противовоспалительных цитокинов. Они влияют на метаболизм железа, продолжительность жизни эритроцитов, их продукцию костным мозгом. В крови появляется картина анемии. Чаще всего она гипохромная и микроцитарная. Для нее характерны:
- снижение гемоглобина (у женщин ниже 120, мужчин — 130 г/л);
- уменьшение MCV (среднего объема эритроцита) — менее 80 fl;
- уменьшение цветового показателя (меньше 0,85);
- реактивный тромбоцитоз — число тромбоцитов больше 320 х 10^9/л.
Анемию может усугублять применение лекарств. Некоторые базисные препараты при длительном применении оказывают токсическое действие на клетки крови. Так, метотрексат довольно часто вызывает мегалобластную анемию, препараты золота и сульфасалазин — апластическую. Выраженная анемия может быть противопоказанием для проведения плазмафереза при ревматоидном артрите.
Биохимия крови
При обострении артрита в биохимическом анализе повышается уровень:
- фибриногена (> 4 г/л);
- сиаловых кислот (> 2,36 ммоль/л);
- гаптоглобина (> 3,03 г/л);
- церулоплазмина (> 60 мг/дл);
- C-реактивного белка (> 5 мг/л);
- гамма-глобулинов (> 15%);
- компонентов системы комплемента.
Увеличение и снижение этих показателей коррелирует с активностью заболевания и является индикатором эффективности лечения.
Изменения в биохимии появляются при осложнениях ревматоидного артрита. Например, при вторичном амилоидозе нарушается функция почек и в крови увеличивается содержание креатинина, уменьшается скорость клубочковой фильтрации. Одновременно в моче повышается содержание белка.
На биохимические показатели могут влиять используемые для лечения препараты. Повышение печеночных трансфераз (АЛТ, АСТ) может говорить об их гепатотоксичности.
Анализ синовиальной жидкости

В полости сустава находится жидкость (около 2 мл), которая обеспечивает беспрепятственное скольжение суставных поверхностей костей, а также выполняет другие функции: метаболическую, трофическую, барьерную.
В норме синовиальная жидкость вязкая, прозрачная, имеет соломенно-желтую окраску, содержит небольшое количество клеток — до 200/мкл (гистиоцитов, синовиоцитов, лейкоцитов) и общего белка (10-20 г/л).
При ревматоидном артрите в суставе скапливается выпот объемом 3-25 мл и больше. Он мутный, имеет желтый или зеленый цвет, после смешивания с уксусной кислотой образует рыхлый по структуре муциновый сгусток, содержит много клеток — до 30-50 тысяч/1 мкл.
Характерный признак ревматоидного артрита — появление в суставном выпоте рагоцитов. Это особые «ячеистые»клетки, у которых в цитоплазму включены иммунные комплексы.
При биохимическом исследовании в выпоте обнаруживаются С-реактивный белок и
ревматоидный фактор, которых быть не должно, а также повышение общего белка до 60 г/л.
Микроскопический анализ синовиальной жидкости позволяет отдифференцировать инфекционные артриты, при которых в нативных препаратах выявляются хламидии, гонококки, грамположительные кокки, грибки. Наличие в ней кристаллов говорит о подагрической природе воспаления.
Результаты анализов при ревматоидном артрите должны трактоваться в комплексе с данными клиники, инструментальных методов. Их правильная интерпретация важна для ранней диагностики заболевания. По лабораторным показателям судят об эффективности назначенной терапии, оценивают прогноз заболевания.
Источник
Ревматоидный артрит — патология, которой поражаются преимущественно мелкие периферические суставы. Возникающие эрозивно-деструктивные изменения тканей провоцируют тяжелые клинические проявления заболевания. При проведении начальной диагностики ревматоидного артрита принимаются во внимание суставные и внутрисуставные признаки, указывающие на вовлечение в патологию периферических нервов и мышечных тканей.

Обнаружить заболевание помогает ряд инструментальных исследований, наиболее информативна рентгенография. На полученных изображениях визуализируются поврежденные костные и хрящевые ткани, сужение суставных щелей, краевые эрозии. С помощью МРТ оценивается состояние связочно-сухожильного аппарата и расположенных рядом с суставом мышц. В лаборатории проводится исследование суставной жидкости для установления неспецифических воспалительных признаков. Окончательно выставить диагноз помогает выявление типичных иммунологических маркеров заболевания: ревматоидного фактора, концентрации Т-лимфацитов, содержание криоглобулинов.
Основные диагностические критерии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Американская коллегия ревматологов еще несколько лет назад внесла предложения, существенно упростившие диагностику ревматоидного артрита. Были определены семь основных признаков, выявление которых должно быть проведено в ходе внешнего осмотра, лабораторных или инструментальных мероприятий. Для этих критериев характерна высокая чувствительность и специфичность.
Если в результате обследования обнаружены четыре и более признака, сохраняющиеся в течение полутора месяцев, то пациенту выставляется окончательный диагноз — ревматоидный артрит. Хроническая рецидивирующая патология выявляется по следующим критериям:
- в утренние часы человек страдает от скованности суставов, не исчезающей в течение часа;
- три или более суставов поражены артритом, что клинически проявляется припухлостью расположенных рядом мягких тканей, скоплением патологического экссудата в полости сочленения;
- острый или хронический воспалительный процесс затронул проксимальные, межфаланговые, плюснефаланговые, лучезапястные суставы пальцев рук или их большую часть;
- диагностирован симметричный артрит, то есть патологией поражены межфаланговые, пястно-фаланговые или плюснефаланговые суставы на обеих кистях;
- выявлены типичные признаки артрита — подкожно расположенные узелки из соединительной ткани. Они округлой формы, плотной консистенции, подвижны, при их пальпации не возникает безболезненных ощущений;
- при проведении лабораторного исследования по любой методике установлено наличие в сыворотке ревматоидного фактора;
- результаты рентгенографии свидетельствуют о наличии эрозий и декальцификации костных тканей в сочленениях кистей с формированием кист.
Все эти признаки соответствуют клинической картине патологии средней и высокой степеней тяжести.
Основной задачей и одновременно проблемой диагностики артрита становится его выявление на ранних стадиях, когда с помощью длительного курсового приема фармакологических препаратов можно добиться стойкой ремиссии, избежать развития тяжелых осложнений.
Возможность ранней диагностики
Согласно результатам клинических исследований, на раннем этапе заболевания есть определенный временной интервал, длящийся всего несколько месяцев. Проведение в этот период активной противовоспалительной и иммуносупрессивной (корректирующей функционирование иммунной системы) терапии позволило бы купировать воспаление и предупредить разрушение суставов. Ранняя диагностика артрита затруднена по нескольким причинам:
- Ревматоидный артрит дебютирует неспецифической симптоматикой, характерной и для дегенеративно-дистрофических патологий. А общепринятые признаки диагностирования заболевания могут проявляться только через несколько месяцев, а иногда и лет.
- Отсутствие специфических лабораторных тестов для обнаружения системной патологии на ранней стадии, когда на рентгенологических снимках еще нет деструкции тканей. Активно внедряется новейший метод диагностики — выявление антител к циклическому цитруллиновому пептиду. Но исследование пока малодоступно, а у некоторых ученых возникают сомнения в его достоверности.
- Обращение пациентов с болями в суставах к врачам общей практики, не обладающим должными навыками диагностики. В таких случаях ревматоидный артрит выявляется по уже сформировавшейся специфической картине, когда терапия базисными препаратами не столь эффективна.
В течение первых нескольких месяцев развития патологии у трети пациентов устанавливаются деструктивные изменения в суставах пальцев рук и ног, но они считаются серонегативными, так как при лабораторных исследованиях не было выявлено ревматоидного фактора. А такая клиническая картина характерна для подагрического, псориатического артритов, остеоартрозов. Ревматологами составлен перечень специфических критериев, позволяющих с высокой степени точности выставить правильный диагноз:
- наличие воспалительного процесса в 3 суставах;
- отечные проксимальные межфаланговые или пястно-фаланговые сочленения;
- скованность движений в утренние часы на протяжении получаса;
- скорость оседания эритроцитов > 25 мм/ч.
При внешнем осмотре пациента определяется наличие воспаления тестом «сжатия». Врач сдавливает кисть пациента в течение минуты. Настораживающим фактором становится появление стойких болезненных ощущений.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Дифференциальная диагностика
Наиболее часто дифференциальная диагностика ревматоидного артрита проводится при его дебюте, когда симптоматика сходна с другими заболеваниями суставов:
- реактивный артрит, спровоцированный проникновением в полость сочленения патогенных микроорганизмов;
- болезнь Уиппла, для которой характерна выраженная артропатия, проявляющаяся в недеструктивном поли- и олигоартрите крупных суставов;
- подагра, хондрокальциноз — группа микрокристаллических артритов с острым началом, резким болевым синдромом, скоплением в суставной сумке пирофосфата кальция или тофусов, образующихся в процессе кристаллизации солей мочевой кислоты.
Клиническую картину ревматоидного артрита напоминают симптомы гемохроматоза, пигментного синовита, нейтрофильного дерматоза. Дифференциация остеоартрозов показана при осложнении ревматоидного артрита вторичным артрозом.
Лабораторная диагностика
Проведение лабораторной диагностики ревматоидного артрита необходимо для выявления развившихся осложнений, определения стадии течения и степени поражения суставных структур, исключения патологий со схожей симптоматикой. Биохимические анализы крови и синовиальной жидкости в дальнейшем показаны пациентам для оценки эффективности проводимой терапии и установления возможного прогрессирования заболевания. Какие лабораторные показатели помогают диагностировать заболевание:
- анемия — снижение концентрации гемоглобина в крови (130 г/л у мужчин и 120 г/л у женщин). Этот критерий помогает оценить активность ревматоидного артрита, выявляется только у половины обследуемых. Причиной анемии обычно становится воспалительный процесс, ослабляющий защитные функции организма. Железодефицитная анемия обнаруживается значительно реже и требует исключения опасных желудочно-кишечных кровотечений;
- увеличение скорости оседания эритроцитов (СОЭ), уровня С-реактивного белка. С помощью этих типичных маркеров ревматоидного артрита проводится его дифференциация от суставных патологий невоспалительного характера. Установление СОЭ и уровня С-реактивного белка необходимо для оценки активности воспаления, результативности терапии и риска прогрессирования деструктивных изменений;
- гипоальбуминемия — снижение уровня альбумина в сыворотке крови ниже 35 г/л и увеличение уровня креатинина. Патологические состояния нередко возникают из-за приема препаратов, используемых в терапии и обладающих нефротоксичным действием;
- лейкоцитоз — изменение состава крови, характеризующееся повышением числа лейкоцитов. Этот критерий указывает на тяжелое течение ревматоидного артрита, в клинической картине которого присутствуют внесуставные симптомы. Лейкоцитоз в большинстве случаев сочетается с высоким уровнем в сыворотке ревматоидного фактора. Такая комбинация служит показанием для проведения терапии глюкокортикостероидами и исключения проникновения инфекционных агентов в полости суставов;
- повышение количественного содержания печеночных ферментов. Это один из критериев, указывающих на прогрессирование патологии, но иногда служит признаком гепатотоксичности системных средств, используемых в терапии, или инфицирования больного гепатитом В или С;
- дислипидемия — нарушение жирового обмена, которое проявляется в виде изменения количества и соотношения липидов и липопротеидов в крови. Чаще патологическое состояние обусловлено приемом глюкокортикостероидов, но иногда указывает на активность воспалительного процесса;
- повышенный уровень ревматоидного фактора. Устанавливается у 80% пациентов и более. Чем выше полученные значения в начале заболевания, тем быстрее оно прогрессирует и тяжелее протекает. По результатам исследования не всегда получается оценить эффективность проводимой терапии из-за недостаточной чувствительности маркера на ранней стадии артрита;
- повышенное количество анти-ЦЦП антител. Маркер с высокой специфичностью. В сочетании с большим значением ревматоидного фактора вероятность диагностирования артрита составляет более 90%;
- установление НиА CD4. Выявление количественного показателя мономерных трансмембранных гликопротеинов, или Т-лимфоцитов, необходимо для оценки вероятности достижения больным стойкой ремиссии.
Пациентам показано исследование синовиальной жидкости. При артрите снижается ее вязкость, формируются муциновые сгустки, повышается уровень лейкоцитов и нейтрофилов. Это лабораторное исследование играет только вспомогательную роль и используется для ДИФ диагностики ревматоидного артрита от микрокристаллических и септических воспалительных процессов.
Инструментальная диагностика
Доминирующее значение в постановке диагноза имеют результаты рентгенологического исследования. На полученных изображениях хорошо заметны признаки отечности мягких тканей, околосуставного пятнистого или диффузного остеопороза, кистовидной перестройки костных тканей. При потере костной массы эпифиз пораженного сочленения становится более прозрачным. На рентгенограммах четко просматриваются суженые суставные щели, нечеткие и неровные поверхности гиалиновых хрящей. Если кортикальный слой подвергся значительной деструкции, костные поверхности соприкасаются друг с другом. Если некоторые участки рентгенограмм неинформативны, то назначаются дополнительные инструментальные исследования:
- компьютерная томография (КТ) или ядерно-магнитно-резонансная томография (ЯМРТ). Позволяют выявить дегенеративно-дистрофические изменения костных, хрящевых тканей, связочно-сухожильного аппарата даже на ранней стадии развития патологии;
- УЗИ. Исследование проводится для оценки в динамике состояния внутренней оболочки синовиальной капсулы, хрящей, расположенных около сустава мышц. Исследование помогает установить наличие суставного выпота и асептического некроза бедренных костных головок.
В диагностике практикуется использование малоинвазивной хирургической манипуляции — артроскопии. В полость сустава вводится миниатюрная видеокамера, передающая на монитор изображение его внутренней поверхности. С помощью артроскопии выявляется наличие и характер течения воспалительных и (или) дегенеративных изменений в хрящах, оценивается состояние синовиальной оболочки.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник