Ревматоидный артрит признаки у ребенка


Ревматоидный (ювенильный) артрит у детей — это ревматическая воспалительная патология, поражающая все элементы сустава. Ведущими симптомами заболевания являются отечность, боли в суставах, ограничение подвижности. Течение ревматоидного артрита у ребенка нередко осложняется внесуставными признаками: формированием подкожных узелков, снижением силы мышц. Лечение консервативное с использованием препаратов, физиотерапевтических и массажных процедур, ЛФК.
Особенности протекания заболевания у ребенка
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
Для ювенильного артрита характерны эрозивно-деструктивные поражения периферических суставов. В воспалительный процесс постепенно вовлекаются крупные и мелкие симметрично расположенные сочленения рук, ног, что приводит к их деформации. Заболевание диагностируется у детей до 16 лет, в 2 раза чаще у девочек.
Течение ревматоидного артрита — неуклонно прогрессирующее. В тяжелых случаях повреждаются не только суставы, но и внутренние органы. Патология выявляется у детей форме моноартрита, олигоартрита или поражения множественных сочленений — полиартрита.
Ювенильное заболевание проявляется специфической симптоматикой. Ребенок отказывается от подвижных игр, жалуется родителям на слабость, становится капризным.

Стадии развития
Ревматоидный артрит у детей редко клинически проявляется до 2 лет. В некоторых случаях он стремительно прогрессирует, но чаще протекает с медленным, постепенным вовлечением в воспалительный процесс суставных структур. Для удобства диагностирования и быстрого определения тактики терапии выделяют две основные стадии развития ювенильного артрита.
Экссудативная фаза
На начальном этапе поражается только один, обычно крупный сустав. Спустя несколько месяцев возникают специфические признаки воспаления симметрично расположенного сочленения. Появляется отечность, кожа над суставом краснеет, становится горячей на ощупь. В отличие от взрослых, у ребенка первыми повреждаются локти, колени, голеностопы, а не межфаланговые, пястно-фаланговые сочленения. Один из типичных симптомов экссудативной фазы — принятие вынужденного положения тела для минимизации боли.
Пролиферативная стадия
На этой стадии развития ювенильного артрита в воспалительный процесс вовлекаются соединительнотканные структуры — сухожилия, связки, синовиальные оболочки. Постепенное разрушение суставов приводит к их деформации. Они становятся шаровидными или веретенообразными.
Для пролиферативной стадии характерны внесуставные симптомы — мышечная слабость, очаговые миозиты, сухость, истончение эпидермиса.
Формы проявления
У детей чаще диагностируется ревматоидный артрит, поражающий только крупные суставы, а при прогрессирующем течении — мелкие сочленения пальцев рук, ног. Но выявляются и патологии, осложненные повреждением внутренних органов. Такая форма заболевания требует несколько иного подхода к терапии, дополнительного применения фармакологических препаратов.
Суставная форма
Для суставной формы характерно образование кист, грыжевых выпячиваний, выраженные деформации пальцев. Она также проявляется следующими симптомами:
- повышением температуры тела до субфебрильных значений (37,1—38,0 °C);
- слабостью, быстрой утомляемостью;
- увеличением селезенки и лимфатических узлов;
- снижением массы тела;
- удлинением или укорочением конечностей;
- замедлением роста ребенка;
- уевитом, иридоциклитом, снижением остроты зрения.
При серопозитивном ревматоидном полиартрите под кожей формируются специфические узелки — округлые, мелкие уплотнения. Такой вид патологии чаще поражает подростков и характеризуется тяжелым течением.
Висцерально-суставная
У детей с такой формой патологии часто повышена температура тела, а на коже рук, ног, туловища образуется полиморфная сыпь. При проведении диагностики обнаруживается укрупнение лимфатических узлов, увеличение размеров печени и селезенки одновременно с повреждением их структур.
Суставные признаки ревматоидного артрита у детей возникают сразу с внесуставными или через несколько месяцев. У дошкольников патология нередко осложняется синдромом Стилла — тяжелым заболеванием, проявляющимся:
- лихорадкой;
- полиартритом;
- преходящими высыпаниями на коже;
- воспалением соматических органов.
В школьном возрасте чаще выявляется синдром Висслера-Фанкони (аллергический субсепсис), протекающий по типу полиартрита с вовлечением крупных суставов, не провоцирующий их деформацию.
Причины появления ревматоидного артрита
Причины развития ревматоидного артрита у детей пока точно не установлены. Но выявлена семейно-наследственная предрасположенность к тяжелому воспалению суставов. Немаловажную роль в патогенезе играют различные экзогенные факторы:
- вирусные или бактериальные инфекции;
- травмы суставов;
- длительный прием протеинсодержащих препаратов.
В ответ на внедрение чужеродных белков или повреждение тканей для защиты организма ребенка образуются иммуноглобулины. Но иммунная система принимает их за аутоантигены, поэтому начинает продуцировать к ним антитела (анти-IgG). В результате образуются комплексы аутоантиген-антитело, начинающие разрушать синовиальную оболочку и другие соединительнотканные структуры. Именно неадекватный иммунный ответ становится причиной развития ревматоидного артрита у детей.
Симптоматика заболевания
У детского ревматоидного артрита начало острое или подострое, особенно это характерно для висцерально-суставной формы. На патологию указывает сильная припухлость сустава, красный оттенок кожи, повышение местной температуры. На более поздних этапах наблюдается изменение формы сочленений. В состоянии покоя возникают умеренные боли, но при нагрузках их интенсивность может повышаться. Утром суставы скованные, отечные. Примерно через час выраженность этих симптомов заметно снижается.
Ревматоидный артрит проявляется в резком ограничении движений. А маленькие дети просто перестают ходить, проводят время в положении сидя или лежа. Ребенок намеренно ограничивает движения, чтобы минимизировать риск появления боли. Но при прогрессировании патологии причиной тугоподвижности становится разрушение суставных структур.
К какому специалисту обратиться
Лечением ювенильного артрита занимается детский ревматолог. Но под симптомы этого заболевания маскируются различные дегенеративно-дистрофические и воспалительные патологии суставов. Поэтому при жалобах ребенка на боли, ограничение подвижности целесообразно обратиться к педиатру. Он назначит необходимые исследования и после изучения результатов выпишет направление к ревматологу, который и займется дальнейшим лечением ребенка.
Диагностика патологии
Диагноз выставляется на основе результатов инструментальных и биохимических исследований. Детям назначаются УЗИ, КТ или МРТ суставов.
Один из наиболее информативных диагностических методов — рентгенография. На развитие ревматоидного артрита указывает обнаружение сужения суставных щелей, их частичного или полного сращения, костных эрозий, признаков остеопороза, наличие патологического экссудата.
Также основными диагностическими критериями заболевания являются качественные и количественные данные лабораторных исследований:
- ревматоидного фактора (может отсутствовать при серонегативной форме);
- С-реактивного белка;
- антистрептолизина-О;
- антинуклеарных антител;
- иммуноглобулинов G, М, А;
- сывороточных белков.
Проводится пункция с целью взятия биологических образцов синовиальной оболочки и жидкости для биохимического исследования.

Как лечить ревматоидный артрит у детей
К терапии приступают незамедлительно после выставления диагноза. Практикуется комплексный подход к лечению, направленный на достижение устойчивой ремиссии. Назначается прием препаратов различных клинико-фармакологических групп, проведение физиопроцедур, ежедневные занятия физкультурой и гимнастикой.
Во время рецидивов запрещено нахождение ребенка под прямыми солнечными лучами. Двигательная активность также должна быть ограничена. При необходимости используются ортопедические приспособления (корсеты, бандажи, ортезы), стабилизирующие суставы, предупреждающие повышение нагрузок на поврежденные хрящи, кости, сухожилия.
Медикаментозное лечение
При определении режима дозирования ревматолог учитывает тяжесть и форму патологии, вес, возраст ребенка. Многие препараты токсичны для внутренних органов и суставных структур, поэтому их назначают в небольших количествах. Выбирая лекарственные средства для детей, врач ориентируется и на перечень противопоказаний, вероятность развития местных или системных побочных проявлений.
Нестероидные противовоспалительные средства (НПВП)
НПВП обладают противовоспалительным, обезболивающим, антиэкссудативным действием, то есть снижают выраженность практически всех симптомов ювенильного артрита. Предпочтение отдается средствам для локального нанесения — мазям, кремам, гелям. Их активные ингредиенты почти не проникают в кровеносное русло, поэтому редко провоцируют системные побочные реакции.
| Лекарственные формы НПВП, используемые в терапии ювенильного артрита | Наименования препаратов |
| Мази, гели, кремы | Фастум, Вольтарен, Артрозилен, Долгит, Финалгель |
| Таблетки, капсулы, драже | Ибупрофен, Кетопрофен, Нимесулид, Диклофенак, Мелоксикам |
| Инъекционные растворы | Мовалис, Ортофен, Ксефокам, Кеторолак, Вольтарен |

Глюкокортикостероиды
В терапии ревматоидного артрита у взрослых гормональные средства используются довольно часто, в том числе для проведения медикаментозных блокад. Но у детей их применение ограничено из-за выраженных побочных проявлений. Глюкокортикостероиды обычно включаются в терапевтические схемы при неэффективности НПВП. Препараты этой группы быстро купируют воспаление и устраняют боли, оказывают иммунодепрессивное действие. Но при частом использовании глюкокортикостероидов отмечается необратимое поражение тканей печени, почек, желудочно-кишечного тракта, повышение хрупкости костей.
При необходимости применения гормональных средств проводится пульс-терапия. Препараты назначаются в высоких дозах в ограниченный промежуток времени при остро выраженной аутоиммунной патологии. Для лечения детей чаще используются Метилпреднизолон, Триамцинолон, Бетаметазон.
Иммуноподавляющая терапия (цитостатики)
Нередко препаратом первого выбора становится цитостатик Метотрексат. В терапии ревматоидного артрита этот препарат применяется в качестве иммуносупрессора, искусственно угнетающего иммунитет. Метотрексат купирует острые и хронические воспалительные процессы, устраняет припухлость суставов, боль, скованность движений.
В начале лечения Метотрексат применяется в минимальных дозировках, а затем его количество может быть повышено. Появление выраженных побочных эффектов становится сигналом для отмены препарата. В таких случаях он заменяется действующими аналогами — Лефлуномидом или Сульфасалазином.
Иммуносупрессоры-цитостатики подавляют деление клеток, поэтому изначально использовались в онкологии. Но их способность подавлять выработку антител для атаки на собственные клетки организма нашла применение в терапии детского ревматоидного артрита. Курсовой прием препаратов в 80% случаев позволяет затормозить или полностью остановить его прогрессирование.
Хирургическое вмешательство
При сильной деформации суставов, существенно ограничивающей подвижность, частичном или полном сращении костных поверхностей показано хирургическое вмешательство. К артроскопии обычно прибегают при поражении ювенильным артритом крупных суставов. Хирург делает три прокола кожи и мягких тканей, через которые вводит артроскоп и инструменты. Практикуется использование щипцов, ножниц, специальных крючков, шлифовального устройства. Артроскоп снабжен камерой, передающей изображение на экран монитора.
Если сустав не подлежит восстановлению, то проводится эндопротезирование. Он заменяется искусственным протезом, после чего следует длительный период реабилитации.
Соблюдение диеты
Диетологи рекомендуют исключить из питания детей продукты с высоким содержанием соли. Их употребление провоцирует задержку жидкости в организме, усиление интенсивности воспалительной отечности. Также следует ограничить белки, простые углеводы, жиры животного происхождения.
Ежедневное меню ребенка должно состоять из кисломолочных продуктов, свежих фруктов, овощей, крупяных каш, небольшого количества постного мяса. Дополнительно врачи назначают прием сбалансированных комплексов витаминов и микроэлементов.
Физиотерапия
В терапии ювенильного артрита используются такие же физиотерапевтические процедуры, что и у взрослых. Для купирования болей и воспаления применяется электрофорез и фонофорез с глюкокортикостероидами, анестетиками, витаминами группы B, растворами солей кальция, хондропротекторами. Проводятся и такие физиопроцедуры:
- ультрафиолетовое облучение;
- лазеротерапия;
- ударно-волновая терапия;
- магнитотерапия;
- гальванические токи.
Практикуются аппликации с озокеритом и парафином, терапия грязями и минеральными водами, санаторно-курортное лечение.
Возможные осложнения
При висцерально-суставной форме воспаляется мышечная и (или) серозная оболочка сердца, развивается плеврит, гломерулонефрит. Нередко заболевание у детей поражает шейные позвоночные структуры, что приводит к скованности, тугоподвижности этого отдела. В некоторых случаях развивается артрит височно-нижнечелюстного сустава. На поздних этапах в воспалительный процесс вовлекаются тазобедренные сочленения.
Профилактика и прогноз
Ювенильный артрит пока не удается полностью вылечить. Длительная ремиссия возможна при проведении адекватного лечения, соблюдении всех врачебных рекомендаций. Профилактика рецидивов заключается в правильном питании, регулярных занятиях лечебной физкультурой и гимнастикой. Следует избегать переохлаждений, длительного нахождения под солнцем.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
Источник
Для маленького ребенка движение – это и есть жизнь. Однако даже самых маленьких подстерегает коварная болезнь – реактивный или ревматоидный артрит. Эта патология хоть и прогрессирует медленно, но со временем может привести к серьезным проблемам: задержке роста, развития и полной инвалидности. Чтобы предотвратить такие осложнения, важно уметь различать симптомы воспаления суставов у ребенка, вовремя поставить диагноз и знать, как лечится ревматоидный артрит у детей.
Что такое ревматоидный артрит у ребенка
Это самое распространенное заболевание нетравматического характера с аутоиммунной природой. По статистике от ревматоидного артрита чаще страдают дети школьного возраста до 16 лет, причем большая часть из них девочки. Начинается заболевание с поражения суставов, но со временем приобретает системный характер, затрагивая внутренние органы. В медицине эта болезнь больше известна как ювенильный (юношеский) реактивный артрит (коротко ЮРА).
Причины возникновения
До конца причины того, почему возникают аутоиммунные артриты у детей, не ясны. Воспаление ревматоидного характера считается многофакторным заболеванием, то есть большую роль для его развития играет как наследственная предрасположенность, так и внешние факторы. Ученые выяснили, что если у ребенка есть близкие родственники, страдающие от подобного недуга, то шансы заболеть существенно возрастают. К прочим факторам риска относятся:
- частые болезни вирусной природы – ангина, ОРВИ, грипп, ОРЗ;
- бактериальные инфекции;
- травмы, растяжения, повреждения конечностей;
- гормональные нарушения, происходящие в организме при половом созревании;
- внешние факторы – частое пребывание на солнце, резкая смена климата, плохая экология;
- профилактическая вакцинация;
- переохлаждение организма.
Симптомы
Заболевание может стартовать резко или развиваться годами, понемногу подтачивая здоровье. На ранних этапах развития артрит у детей проявляется повышенной утомляемостью, общей интоксикацией организма, незначительным увеличением лимфоузлов. Ребенок может похудеть, но не настолько, чтобы этот признак стал поводом забить тревогу. Со временем прогрессирования заболевания появляются симметричные боли в суставах. Для этой патологии характерна скованность конечностей, продолжающаяся больше часа.
Первые признаки заболевания
Ревматоидный артрит у детей может протекать по разным схемам развития, но чаще в патологический процесс сразу вовлекаются суставы. Тогда первыми признаками заболевания могут быть следующие симптомы:
- Утренние боли в конечностях. Ребенок будет жаловаться на то, что ему тяжело вставать с кровати. У малышей могут возникнуть проблемы с тем, чтобы сесть на горшок, взять в руки кружку.
- Скованность движений. Теряется двигательная активность, которая была ранее присуща детям. Они стараются ограничивать движения, меньше прыгают и бегают.
- Беспричинная хромота. Ребенок может хромать на одну ногу, при этом ранее ее не травмировав.
Внесуставные симптомы
У малыша может неожиданно повышаться температура, появляться озноб. Иногда начальная стадия ревматоидного артрита у детей сопровождается сыпью. Это могут быть розовые пятна или полоски на груди, спине, животе, над суставами. Внимательные родители заметят, что ребенок стал апатичным, у него пропал аппетит, он старается избегать подвижных игр и сторонится прикосновений.
Специфическая симптоматика
Ревматоидный артрит у детей – очень опасное заболевание. Оно может поражать не только хрящевую ткань, но и влиять на работу других органов и систем организма. При тяжелом течении заболевания врачи выделяют характерную триаду симптомов:
- Передний увеит (иридоциклит) – воспалительное поражение радужной оболочки глаза и цилиарного тела. При остром течении увеита наблюдаются отек века, покраснение и боль в глазу, слезотечение. Хронический иридоциклит приводит к деформации зрачка, изменению цвета радужки и снижению остроты зрения.
- Катаракта – помутнение переднего отдела хрусталика. Процесс почти всегда застрагивает оба глаза. Катаракта осложняется сращиванием зрачка, помутнением стекловидного тела, появлением косоглазия.
- Дистрофия роговицы – развивается спустя несколько лет после выявления иридоциклита. При тяжелом течении заболевания наблюдаются самопроизвольные подергивания глазного яблока, отложение солей на верхнем слое роговицы, появляются ощущения сухости и шероховатости.
Стадии развития ревматоидного артрита
Кроме классификации на подострую, острую и хроническую стадию, медики выделяют две стадии течения болезни: раннюю (экссудативная фаза) и позднюю (пролиферативная фаза). Такое разделение является важным диагностическим критерием. На первом этапе воспалительные процессы протекают исключительно внутри сустава. Врачи считают эту фазу самой благоприятной для успешного лечения. Если же детский артрит перешел в пролиферативную фазу дегенеративные изменения распространяются дальше, затрагивая ближайшие мягкие ткани и органы.
Экссудативная фаза
Характеризуется появлением болезненности и припухлости. Чаще воспалительные процессы начинаются в крупных суставах: коленном, голеностопном, локтевом. Через несколько месяцев процесс плавно перетекает на другую конечность, вызывая аналогичные симптомы. На этой стадии пациент жалуется на боль при пальпации, ему становится сложно согнуть ногу, руку или взять кружку. Над мелкими суставами кожа может быть слегка гиперемирована, при поражении крупных хрящей часто повышается кожная температура.
В результате воспаления возникают рефлекторные спазмы мышц, резко ограничиваются движения, что со временем приводит к полной мышечной атрофии. Продолжительность первой стадии для каждого пациента индивидуальна. При первичном поражении суставов эта фаза может продолжаться годами. Артрит прогрессирует быстро, перетекая во вторую фазу спустя 4-6 месяцев после начала.
Пролиферативная стадия
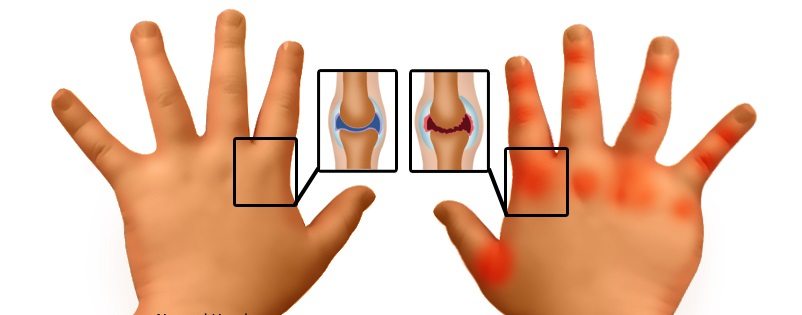
Вместе с общими симптомами (слабостью, похуданием, апатией) начинает прогрессировать суставной синдром. Воспалительный процесс приводит к утолщению хрящевых тканей, появлению стойкой припухлости, меняет конфигурацию конечностей. Вначале страдают мелкие суставы кистей рук, стоп, запястья. Со временем появляются фиброзные изменения в мягких тканях, выраженная деформация суставов с подвывихом или контрактурами. По степени деформации определяют стадию инвалидности.
Формы проявления
При диагностике ревматоидного артрита выделяют две клинические формы данного заболевания: суставную и висцерально-суставную. Первая встречается почти в 75% случаях, вторая диагностируется очень редко. При этом суставная форма со временем может стать висцеральной, но не наоборот. У каждого типа заболевания есть свои особенности и характерные симптомы.
Суставная форма
Старт заболевания протекает очень плавно. Ревматоидный артрит у детей начинается с воспаления одного крупного сустава. Он сильно распухает, становится болезненным при пальпации или попытках сгибания. На данном этапе нарушается походка ребенка, он может прихрамывать на одну ногу, косолапить. Совсем маленькие дети могут полностью отказаться от самостоятельного передвижения.
Суставной ревматоидный артрит у детей сопровождается утренней скованностью, когда подвижность ограничена только в первые несколько часов после пробуждения и исчезает на протяжении дня. Суставная форма может проходить с поражением глаз, воспалением радужных оболочек, которые быстро приводят к существенному снижению остроты зрения или полной его утрате. Однако такие осложнения встречаются не часто.
Висцерально-суставная
Это системный вариант ревматоидного заболевания, когда воспалительный процесс затрагивает не только суставы, но и другие органы: нарушается ритм сердца, функция почек, печени, легких. При висцеральном детском артрите хрящевое поражение прогрессирует очень быстро. За несколько месяцев у больного уже наблюдается стойкая деформация конечностей, что в конечном итоге приводит к инвалидности.
Висцерально-суставная форма характеризуется острым началом, для которого характерен резкий подъем температуры, острая боль, отечность, значительное набухание лимфатических узлов. Воспаление носит симметричный характер и затрагивает не только крупные кости, но и мелкие суставы стопы, кистей рук, шейного отдела. При таком варианте развития болезни часто присутствуют аллергические высыпания на коже.
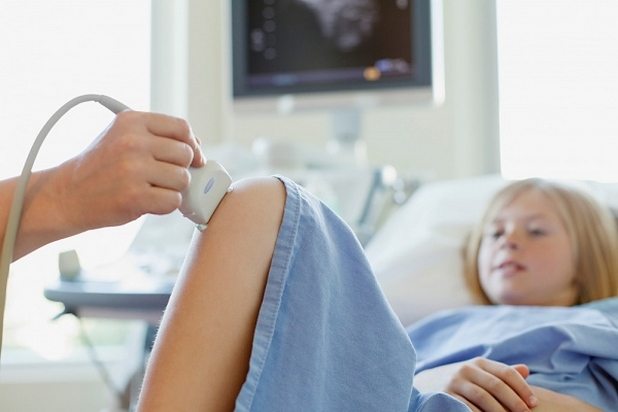
Как диагностировать
Жалобы ребенка, иммунологические показатели крови, рентгенография и ультразвуковое исследование (УЗИ) – являются основой для постановки диагноза ревматоидный артрит. Последнее исследование считается самым информативным и может показать состояние не только суставных полостей, но и расположенных рядом органов. В связи с этим для выявления осложнений врачи часто назначают УЗИ сердца, печени, почек.
Клинические симптомы
Вначале врач обратит внимание на ряд диагностических критериев, которые присуще для воспаления ревматоидного характера. Если у пациента присутствует более 4 из семи указанных сходств, целесообразно предположить острое развитие воспалительного процесса. Среди клинических особенностей данной патологии выделяют:
- тугоподвижность, скованность суставов в утренние часы, которые продолжаются более одного часа;
- боль при пальпации, отечность мягких тканей, повышение температуры кожи в местах воспаления;
- наличие симметричных поражений суставов одной группы;
- снижение веса, общая слабость;
- присутствие ревматоидных узелков;
- выявление иммунных клеток в синовиальной жидкости;
- характерные изменения костных тканей на рентгеновском снимке.
Лабораторная диагностика
Помимо опроса родителей, сбора жалоб и общего визуального осмотра, врач-ревматолог обязательно прибегнет к современным инструментальным методам диагностики. Для уточнения диагноза назначаются:
- Общий и биохимический анализы крови – помогают выявить признаки воспалительного процесса. При наличии заболевания анализы покажут большое количество иммунных клеток, ускорение СОЭ, снижение числа эритроцитов, падение гемоглобина.
- Анализ венозной крови – необходим для определения количества С-реактивного белка.
- Анализ на ревматоидный фактор – позволяет подтвердить аутоиммунную природу заболевания. Если организм начал выработку аутоантител, количество иммунных клеток в крови или суставной жидкости будет свыше 10 Ед/л. При лабораторном обследовании суставной жидкости также обращают внимание на содержание лейкоцитов, белка, концентрацию глюкозы.
Рентгенологические исследования
Этот метод инструментальной диагностики не утратил своей актуальности даже в наши дни. С помощью рентгеновского снимка врач может увидеть изменения в строении сустава уже через 1-3 месяца после старта заболевания. Один из ранних симптомов ревматоидного артрита у детей – разрушение костной ткани. По мере течения ЮРА, на рентгенограмме выявляют:
- разрушение отдельных частей кости;
- эрозии на разных частях конечности, которые обращены к полости сустава;
- срастание пораженных тканей сустава, что приводит к ограничению движений.
Лечение реактивного артрита у детей
Первоочередная задача врача – замедлить развитие болезни с помощью специальных медикаментов. После того, как эта задача будет решена, приступают к восстановительной терапии. Так как в острой стадии ревматоидного артрита запрещена даже легкая гимнастика, применяются только специальные накладки и пассивные движения с помощью квалифицированного методиста.
На этапе реабилитации рекомендуют лечебный массаж, легкую физкультуру, для коррекции нарушений движения рук, ног, позвоночника прибегают к спортивно-реабилитационной аппаратуре. Если же суставы деформированы настолько, что медикаментозные средства не помогают восстановить их функциональность, может потребоваться хирургическое вмешательство. При этом больной сустав полностью заменяют протезом.
Медикаментозное лечение
Для замедления течения болезни врачи воздействуют на процесс воспаления с помощью нестероидных противовоспалительных препаратов, которые принимают курсами от трех месяцев. Одновременно с ними назначают другие таблетки, которые снимают болевой синдром, улучшают подвижность сустава, снижают защитный барьер организма и уменьшают активную выработку антител. Длительность курса медикаментозного лечения зависит от степени поражения сустава и индивидуальных особенностей пациента.
Нестероидные противовоспалительные средства (НПВП)
Эта группа препаратов обладает способностью угнетать активность ферментов, которые провоцируют разрушение хрящевой ткани, снимают боль, снижают признаки воспаления. Нестероидные противовоспалительные средства всегда назначают с особой осторожностью, потому как при длительном лечении или комбинировании нескольких препаратов они способны вызывать серьезные побочные эффекты. К группе НПВП относятся следующие препараты:
- Диклофенак;
- Нимесил;
- Мовалис;
- Ибупрофен;
- Индометацин.
Глюкокортикоиды
Гормональные препараты, выпускаются в форме таблеток или уколов. Эта группа медикаментов назначается при наличии системных проявлений ревматоидного артрита у детей. Они отлично купируют болевой синдром, предотвращают дальнейшее разрушение суставной части. Пациентам младше 5 лет назначают глюкокортикоиды только в виде уколов. Инъекции делают непосредственно в суставную полость. Подростки могут принимать гормональные препараты в таблетках. К этой группе относятся медикаменты:
- Преднизолон;
- Дексаметазон;
- Метилпреднизолон;
- Триамцинолол.
Цитостатики
Считаются лекарствами второй линии или препаратами для базисной терапии. Они продлевают период ремиссии, замедляют разрушение суставов, но не обладают противовоспалительными эффектами. При приеме цитостатиков улучшение наступает спустя 2-4 недели после начала лечения. К этой группе препаратов относятся:
- Метотрексат;
- Арава;
- Имуран;
- Эндоксан;
- Циклоспорин;
- Экворал.
Иммуноподавляющая терапия
Биологические препараты – лекарства, разработанные на протеиновой основе благодаря достижениям современной генной инженерии. Эти препараты действуют быстро, почти мгновенно снимают воспаление, уменьшают боль. К группе биологических препаратов относятся медикаменты:
- Ингибитор ФНО этанерцепт (Энбрел);
- Анакинра (Кинерет);
- Хумира (Адалимубаб);
- Актемра (Тоцилизумаб);
- Ритуксимаб (Ритуксан, Мабтера);
- Оренция (Абатацепт).
Физиотерапевтические процедуры
Контролировать развитие ревматоидного артрита у детей можно не только при помощи лекарств. С этой целью нередко назначается физиотерапия, которая поможет снять воспаление, способна улучшить процессы кровообращения. Хорошо зарекомендовали себя следующие методы:
- Электростимуляция по Герасимову – стимуляция мягких тканей вокруг пораженного сустава низкочастотными импульсами электрического тока. Минимальный курс такого лечения 3 процедуры, эффект от которых сохраняется на 2-3 года.
- Гальванические токи.
- Фонофорез.
- Облучение ультрафиолетовыми волнами.
- Диатермия – прогревание сустава с помощью низкочастотных импульсов тока.
- Ванны – радоновые, сероводородные, йодобромные, нафталановые.
Лечение физиопроцедурами, как правило, совмещают с использованием средств народной медицины. Маленьким пациентам назначают согревающие компрессы, подросткам рекомендуют ходить в баню, делать припарки. На этапе реабилитации хорошие результаты дает ароматерапия, плавание, аутогенные тренировки. Все эти методы не должны заменять медикаментозного лечения, а лишь дополнять его.
Восстановление нормального функционирования суставов
Чтобы предотвратить рецидивы заболевания, после лечения в стационаре и в периодах ремиссии врачи советуют придерживаться особых мер профилактики. Во избежание обострения и для восстановления нормального функционирования конечностей, врачи рекомендуют:
- опасаться даже незначительного переохлаждения;
- ограничить пребывание на солнце вне зависимости от места проживания и погодных условий;
- отказаться от профилактических прививок;
- не использовать для лечения медикаменты, которые повышают иммунную защиту организма;
- стараться избегать посещения людных мест в период обострения инфекционно-вирусных заболеваний;
- регулярно посещать бассейн, делать упражнения направленные на восстановление работоспособности.
Прогноз и возможные последствия
Ювенильный артрит у детей – пожизненный диагноз, с которым необходимо научиться жить. При своевременной диагностике заболевания и грамотном лечении можно достигнуть стойкой ремиссии без вовлечения в воспалительно-дегенеративные процессы других органов и систем организма. Примерно в четверти случаев заболевание приостанавливается в течение полугода. При этом инвалидность диагностируется только у 25% пациентов. Если же диагноз был поставлен неверно или болезнь начали лечить неправильно, возможно развитие таких осложнений, как:
- первичный и вторичный амилоидоз;
- мышечная дистрофия;
- перикардит;
- плеврит;
- миокардит;
- некроз печени;
- гломерулонефрит.
Видео
Юношеский (ювенильный) артрит, как избежать осложнений? Советы родителям — Союз педиатров России.
Aртрит у детей — лечим народными средствами
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
