Шейно воротниковый остеохондроз шейного отдела
В настоящее время шейно-воротниковый остеохондроз диагностируется в достаточно молодом возрасте. Если человек после окончания школы поступает в высшее учебное заведение, то к моменту его окончания у него уже есть первые признаки дегенеративного изменения межпозвоночных дисков в области 5, 6, 7 шейных и 1 грудного позвонков. Те молодые люди, которые не получают высшего образования и занимаются физическим трудом от остеохондроза данной локализации не страдают. Но они рискуют получить выраженную дорсопатию в поясничном и пояснично-крестцовом отделах.
Воротниковый остеохондроз – это дегенеративная патология, спровоцированная исключительно ведением неправильного образа жизни. Курение, употребление алкогольных напитков, плохое несбалансированное питание, малоподвижная сидячая работа с длительным напряжением мышц шеи и отсутствие регулярных физических нагрузок на мышцы воротниковой зоны – это основные факторы, которые влекут за собой постепенное разрушение межпозвоночных дисков.
На начальной стадии развития остеохондроз воротниковой зоны можно успешно лечить консервативными методами. При выпадении грыжевого выпячивания через разорванное фиброзное кольцо также можно провести полноценную мануальную терапию без хирургического вмешательства. Поэтому не спешите ложиться в стационар на операцию, сначала проконсультируйтесь с докторами из нашей клиники мануальной терапии.
На бесплатный прием к вертебрологу и неврологу в Москве можно записаться в нашей клинике. Для этого можно воспользвоаться специальной формой в конце этой статьи или позвонить администратору и согласовать с ним удобное для вашего визита время.
Мы рекомендуем как можно быстрее обратиться за медицинской помощью при появлении любых неприятных ощущений в воротниковой области. Здесь выходит из грудной полости задняя позвоночная артерия. Если позвонки смещены или межпозвоночные диски подвержены протрузии, то высока вероятность компрессии этого крупного кровеносного сосуда, отвечающего за кровоснабжение структур головного мозга.
Еще одно серьёзное осложнение – вероятный рост холки или горбика в области 6-7 шейного позвонка. Часто эта патология развивается у женщин, и врачи даже предполагают, что потенциальной причиной может стать изменение гормонального баланса в организме. Между тем, на фоне повального увлечения молодых людей пенными алкогольными напитками, которые стимулируют выработку эстрогенов в мужском организме, подобная деформация все чаще встречается и у мужчин.
Холка – это новообразование, диспластическое разрастание рубцовой и жировой ткани в области с нарушением микроциркуляции крови. Затем в структурах фиброзных и жировых тканей на фоне застоя лимфатической жидкости и крови происходит оседание солей кальция. Холка становятся плотной кальцифицированной структурой. На этой стадии для лечения может потребоваться хирургическая операция. На ранних стадиях горбик можно убрать с помощью методов мануальной терапии. Сама по себе холка препятствует нормальному положению головы, способствует нестабильности первого и второго шейных позвонков, приводит к нарушению осанки и процессов кровоснабжения.
Причины остеохондроза шейно-воротниковой зоны
Остеохондроз в шейно-воротниковой зоне начинает развиваться в молодом возрасте. Это заболевание, связанное с дистрофическим дегенеративным изменением структуры хрящевой ткани межпозвоночного диска. В основе патогенетического механизма лежит принцип нарушения диффузного питания. Межпозвоночный диск состоит из плотной фиброзной оболочки (кольца) и внутреннего пульпозного ядра в виде студенистого тела. Обе эти структуры состоят из коллагеновых волокон и не имеют собственной кровеносной сети. Жидкость и растворенные в ней нутриенты они могут получать только во время диффузного обмена с окружающей мышечной тканью.
Таким образом, остеохондроз шейно-воротниковой зоны могут спровоцировать следующие причины:
- ведение малоподвижного образа жизни с сидячей работой и отсутствием регулярных физических нагрузок на мышцы шеи и воротниковой зоны;
- гормональные и эндокринные нарушения, провоцирующие сужение просветов капилляров, застой жидкости, изменение процессов терморегуляции, метаболизма и т.д.;
- подагра, болезнь Бехтерева, системная красная волчанка и другие ревматоидные процессы, затрагивающие целостность хрящевой ткани позвоночного столба;
- нестабильность положения тел позвонков на фоне чрезмерного растяжения связочной и сухожильной ткани;
- патологии фасеточных межпозвоночных суставов;
- отложение солей кальция в межпозвоночных промежутках;
- унковертебральный артроз, препятствующий нормальной подвижности в шейном отделе позвоночника;
- травмы (ушибы, переломы, трещины, растяжения и разрывы сухожилий, связок и мышц с последующими рубцовыми деформациями);
- нарушения осанки и искривления позвоночного столба;
- туберкулез и другие опасные инфекции;
- доброкачественные опухоли и злокачественные новообразования в области воротниковой зоны.
Исключить все потенциальные причины развития воротникового остеохондроза может только опытный врач вертебролог во время предварительного осмотра и сбора анамнеза. Примерно в 10 % случаев потенциальной причиной развития дегенеративного заболевания является плохая наследственность. У 20 % пациентов эта патология связана с возрастными изменениями. У женщин воротниковой остеохондроз часто развивается во время климактерической менопаузы и бывает сопряжен с остеопорозом гормональной этиологии.
Чем опасен остеохондроз шейно-воротникового отдела
Самое важное, чем может быть потенциально опасен остеохондроз шейно-воротникового отдела, это нарушение амортизационной способности позвоночного столба. Любое нарушение осанки влечет за собой компенсаторное перераспределение амортизационной и механической нагрузки, оказываемой на позвоночный столб во время движения. Это приводит к развитию распространённого остеохондроза, нестабильности положения тел позвонков и межпозвоночных дисков.
В отдаленной перспективе остеохондроз воротниковой зоны может спровоцировать:
- развитие синдрома задней позвоночной артерии;
- появление признаков нарушения иннервации верхних конечностей и плечевого пояса (снижение мышечной силы, признаки плечевого плексита, деформирующий остеоартроз плечевого, локтевого и запястного суставов);
- нестабильность уровня артериального и внутричерепного давления, что приводит к хроническим головным болям, мигрени, снижению умственной работоспособности и т.д.;
- снижению остроты слуха и зрения за счет нарушения микроциркуляции крови в области расположения вестибулярного аппарата, слухового и зрительного нерва;
- острое нарушение мозгового кровообращения (ишемический или геморрагический инсульт) с последующим параличом отдельных частей тела;
- туннельные синдромы и т.д.
Это далеко не все возможные патологии, которые могут быть спровоцированы воротниковым остеохондрозом. В первую очередь страдает внешний вид пациента – появляется сутулость, втянутость головы в плечи. Затем начинают нарушаться процессы кровоснабжения структур головного мозга.
Симптомы хондроза шейно-воротниковой зоны
На начальных стадиях развития шейно-воротниковый хондроз дает малохарактерные симптомы. Это чувство избыточного напряжения плечевых мышц, ломота в области воротниковой зоны, головокружения, головные боли напряжения и т.д.
По мере разрушения межпозвоночного диска хондроз шейно-воротниковой зоны может привести к протрузии и грыже. В этом случае на первый план выходят неврологические клинические признаки:
- онемение верхних конечностей, начиная от плечевого сустава, заканчивая кончиками отдельных пальцев (в зависимости от того, какая ветвь корешкового нерва повреждена);
- снижение мышечной силы, быстрая утомляемость верхних конечностей;
- бледность кожных покровов рук и кистей, пониженная температура;
- сложности с выполнением привычных движений руками;
- ощущение ползающих мурашек и другие проявления парестезии;
- снижение кожной чувствительности;
- иррадиация болевого синдрома по ходу крупных нервов (боль может отдавать в плечевой и локтевой сустав, под лопатку и т.д.).
Другие клинические симптомы воротникового остеохондроза могут быть связаны с нарушением кровоснабжения структур головного мозга. Это головная боль, головокружение ортостатического характера (при резком изменении положения тела), снижение умственной работоспособности, плохая память, депрессивное настроение и т.д.
При появлении подобных симптомов, а также при развитии болевого синдрома в области плеч и воротниковой области нужно как можно быстрее обратиться за медицинской помощью.
Диагностика начинается с проведения мануального обследования и сбора анамнеза. Затем доктор назначает по мере необходимости рентгенографический снимок шейно-грудного отдела позвоночника, МРТ, КТ и доплерографическое сканирование кровеносных сосудов. После постановки точного диагноза назначается индивидуальное лечение.
Лечение шейно-воротникового остеохондроза
Начинать лечение шейно-воротникового остеохондроза необходимо с полного обследования. После постановки диагноза важно поменять привычный образ жизни. Врач дает индивидуальные рекомендации относительно того, как правильно организовать свое спальное и рабочее место, составить распорядок дня и разработать рацион питания так, чтобы свести к минимуму негативное влияние на шейный отдел позвоночного столба.
В нашей клинике мануальной терапии лечение остеохондроза шейно-воротниковой зоны начинается с восстановления физиологических межпозвоночных промежутков с помощью процедуры тракционного вытяжения. Это позволяет создать благоприятные условия для восстановления хрящевой ткани межпозвоночных дисков. Происходит повышение эластичности связок позвоночника и т.д.
Затем вертебролог разрабатывает индивидуальный курс терапии. Применяются такие методы как:
- массаж воротниковой зоны – предназначен для восстановления микроциркуляции крови и лимфатической жидкости;
- остеопатию – для повышения эластичности связочных, сухожильных и мышечных тканей, восстановления нормального положения тел позвонков и межпозвоночных дисков;
- лечебная гимнастика и кинезиотерапия – для укрепления мышц шеи и воротниковой зоны, запуска процесса диффузного питания тканей;
- физиотерапия, лазерное воздействие, электромиостимуляция – для ускорения процессов восстановления работоспособности шейного отдела позвоночника;
- рефлексотерапия (иглоукалывание, фармакопунктура) – позволяют активировать регенерацию тканей за счет использования скрытых резервов организма, быстро устранять болевой синдром и другие проявления патологии.
Если вам требуется пройти курс лечения воротникового остеохондроза, то вы можете обратиться в нашу клинику мануальной терапии. Здесь ведут бесплатный прием опытные врачи. Они проведет полноценное обследование, поставят диагноз и разработают индивидуальный курс лечения.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Шейный остеохондроз – это прогрессирующий дегенеративно-дистрофический процесс, который приводит к истощению, деформации и разрушению межпозвонковых дисков шейного отдела. Утрата амортизирующего хряща вызывает болезненные ощущения как за счет обнажения суставных поверхностей (спондилоартроз), так и за счет пережимания нервных корешков спинного мозга.
При отсутствии своевременного лечения возможно окостенение позвоночника с потерей его естественной гибкости, нарушение кровоснабжения головного мозга, ухудшение нервной проводимости в тех отделах организма, которые иннервируют корешки шейного отдела позвоночника.
Патология может развиваться как самостоятельно, так и в составе общего поражения позвоночника с охватом грудного, поясничного и крестцового отделов.
Общие сведения
Считается, что остеохондроз шейного отдела позвоночника встречается чаще, чем в других отделах. На самом деле это не так – дистрофические явления развиваются равномерно во всех точках максимальной нагрузки – в области основных изгибов позвоночного столба (чем ниже расположен отдел, тем большую нагрузку он несет). Однако симптомы шейного остеохондроза выражены сильнее, поэтому кажутся более частым явлением. Это связано с высокой подвижностью позвонков шеи, которые при этом держат голову, а также с особенностью расположения выходов корешков спинного мозга.
На заметку! Согласно статистике, заболевание поражает более 60% людей среднего и старшего возраста. Однако в последнее время наблюдается омоложение патологического процесса — патология встречается у молодежи и даже у подростков. Это связано с повальной компьютеризацией учебы и работы, а также снижением физической активности и ухудшением качества питания.
С учетом возрастной аудитории можно выделить 2 формы шейного остеохондроза – физиологическую и патологическую.
Физиологический процесс связан с естественным старением организма, когда симптомы заболевания – следствие постепенного износа межпозвонковых дисков. Процесс происходит под воздействием эндокринной системы и является следствием климактерических изменений. Разрушение хрящевых структур начинаются от центра межпозвоночного диска и сопровождается постепенной заменой хрящевой ткани фиброзной. Патология необратима, однако может быть компенсирована за счет специальных медикаментов.
Патологический процесс связан с аномальными деструктивными изменениями в организме – иммунными, дистрофическими, воспалительными, обменными. В первую очередь вовлекаются околохрящевые ткани – появляются отложения солей на костных структурах, воспаляются нервные корешки, возникает атрофия или гипертонус скелетной мускулатуры, что приводит к нарушению кровообращения в области головы-шеи-груди. При своевременной диагностике патология поддается лечению и заканчивается полным восстановлением здоровой функции органов и тканей.
Стадии шейного остеохондроза и их симптомы
Различают 4 основные стадии патологического процесса:
- 1-я стадия – выражается легким дискомфортом и перенапряжением мышц в больной области, хрящевые диски теряют свою стабильность;
- 2-я стадия – появляется локальная болезненность, особенно при движениях головой. Межпозвоночные диски деформируются, начинает разрушаться фиброзное кольцо, расстояние между позвонками сокращается;
- 3-я стадия – боль усиливается и становится постоянной, движения – ограниченными. Повороты головы могут провоцировать приступы головокружения, тошноту, нарушение кровоснабжения мозга приводит к общей вялости, быстрой утомляемости, нарушению концентрации внимания, хрящевая ткань истончается, позвонки смыкаются, фиброзное кольцо полностью разрушается с появлением риска межпозвонковой грыжи;
- 4-я стадия – болевой синдром полностью обездвиживает область шеи; кровообращение мозга нарушено и требует постоянной медикаментозной поддержки; позвонки начинают срастаться.
Шейный остеохондроз: признаки, симптомы, лечение патологии
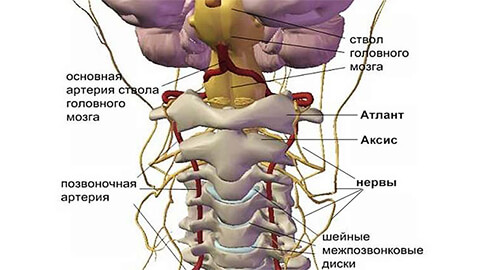
На первых стадиях остеохондроз протекает бессимптомно. По мере развития заболевания, отличительной особенностью становится наличие болезненных или дискомфортных ощущений в области головы, шеи и груди, реже – верхних конечностей.
Все возможные симптомы можно условно отнести к 4 типам синдромов: сердечный, позвоночный, корешковый (нервный) и синдром позвоночной артерии (с нарушением кровообращения).
Позвоночный синдром:
- хруст в шее при поворотах/наклонах головой;
- по мере прогресса заболевания возникают болезненность и затрудненность движения;
- морфологические нарушения структуры в теле позвонка и межпозвонковом пространстве (видны на рентгене).
Сердечный синдром:
- одышка, слабость;
- ощущение неполного вдоха, нехватки воздуха;
- спонтанные явления со стороны сердечно-сосудистой системы – стенокардия, загрудинные боли, жжение;
Корешковый синдром:
- онемение языка, плеч, пальцев рук, затылочной области;
- трудности с глотанием;
- неприятные ощущения в области между лопатками;
- головная боль в области затылка и лба.
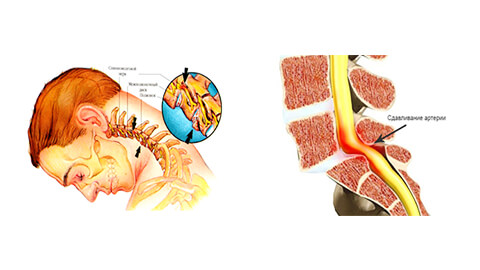
Синдром позвоночной артерии:
- необоснованные скачки артериального давления;
- головокружение, вплоть до потери сознания;
- шум в ушах, ощущение ваты в голове;
- временная односторонняя слепота, «мушки» в глазах;
- периодические приступы тошноты, особенно при движении головой;
- головные боли – преимущественно в области затылка, а также мигрени;
- сонливость, снижение работоспособности, памяти, концентрации внимания, депрессия.
Внимание! Все указанные синдромы должны сочетаться между собой. Отсутствие симптомов одного из них может стать поводом к дифференциальной диагностике с другими группами заболеваний.
Причины шейного остеохондроза
Дистрофические явления в области шейного отдела позвоночника связаны с вертикальным расположением скелета и специфическим распределением статических и динамических нагрузок, которые во многом зависят от преобладающей позы и степени развития скелетной мускулатуры.
Основные причины:
- недостаток движения – то, что не развивается – деградирует: мышцы слабеют, ткани разрушаются;
- неправильные статичные позы – мышечные зажимы ведут к нарушению кровообращения с последующей дистрофией тканей;
- недостаток питания или несбалансированный рацион – организм должен получать все необходимое для строительства и обновления костных и хрящевых структур скелета, поддержания мышечного тонуса;
- ожирение, избыточная масса тела, ношение тяжестей – повышается нагрузка на структуры скелета;
- постоянное нервное напряжение и нервные стрессы;
- переохлаждения шейной области – «застудили», «надуло» – провоцирует скрытые воспалительные процессы;
- наличие аутоиммунных заболеваний с вовлечением хрящевой ткани приводит к ее преждевременному разрушению;
- эндокринные патологии сбивают минеральный обмен, снижают усвояемость кальция, кремния, фосфора и других элементов костно-хрящевой ткани;
- травмы шейной области;
- врожденные аномалии позвоночника и прилегающих мышц.
Диагностика

Постановку диагноза «остеохондроз шейного позвонка» затрудняют низкая специфичность симптомов и большое разнообразие их проявлений. В процессе обследования потребуется консультация невролога, хирурга, ортопеда, кардиолога.
Проводится физикальный осмотр у врача с опросом пациента. Основная диагностическая нагрузка лежит на инструментальных и лабораторных методах исследования.
Инструментальная диагностика:
- рентгенография шейного отдела; на начальной стадии процесса более информативной будет МРТ шейного отдела – она обеспечит качественную визуализацию твердых и мягких тканей – покажет состояние межпозвоночных дисков, наличие остеофитов, деформаций, повреждений нервных корешков и кровеносных сосудов; оценит состояние связок, мышц, костной ткани;
- УЗИ показывает динамическое состояние мягких тканей;
- допплерография сосудов шеи поможет оценить гемодинамику и степень повреждения кровеносных сосудов (в частности, состояние позвоночной артерии);
- контрастная миелография – поможет при подозрении на ущемление нервных отростков;
- ЭКГ и эхокардиографию сердца используют при дифференциальной диагностике кардиального синдрома с сердечно-сосудистыми заболеваниями.
Как лечить шейный остеохондроз
Комплекс лечебных мероприятий формируют с учетом стадии заболевания (острая, хроническая), степени повреждения и причин развития патологии. Используют консервативное лечение, оперативное вмешательство, смешанный подход.
Консервативное воздействие
Представляет собой постепенное восстановление или компенсацию повреждений на фоне симптоматического лечения. Включает медикаментозную терапию, физиопроцедуры, методы ЛФК и массажа.
Медикаментозное лечение:
- обезболивающие средства – преимущественно гели и мази местного воздействия; в тяжелых случаях – общие обезболивающие в виде таблеток;
- противовоспалительные препараты – НПВС, а также кортикостероиды (краткий курс по необходимости);
- лекарства для улучшения микроциркуляции и кровообращения в целом;
- хондропротекторы – средства для защиты и восстановления хрящевой ткани;
- миорелаксанты – для устранения мышечных зажимов и спазмов;
- витаминные и микроэлементные комплексы – необходимы для питания и поддержки тканей строительными элементами.
По мере ослабления острых симптомов подключают методы физиотерапии, ЛФК и самомассажа.
Лечебная гимнастика улучшает питание хрящевых и костных тканей.за счет восстановления кровоснабжения в поврежденном участке. Во избежание осложнений рекомендуется использовать метод изометрических движений, когда вместо реальных поворотов и наклонов головой, которые могут повредить, применяют их имитацию.
Внимание! Все действия следует выполнять только после диагностики и консультации с врачом.
Методика позволяет развить и укрепить атрофированные короткие мышцы шеи и стабилизировать положение шейного отдела позвоночника. Последовательность выполнения базовых упражнений:
- Ладонь правой руки уприте в боковую поверхность головы – в течение 10-ти секунд надавливайте ладонью на голову, одновременно напрягая мышцы головы и шеи для сопротивления – голова должна оставаться неподвижной.
- Опустите руку, максимально расслабляйте мышцы головы и шеи в течение 20-ти секунд.
- Повторите упражнение с левой рукой.
- Уприте обе руки ладонями в лоб – в течение 10-ти секунд надавливайте на лоб, словно пытаясь отклонить голову назад, одновременно напрягая мышцы шеи для сопротивления движению. Голова должна оставаться неподвижной.
- Опустите руки, максимально расслабляя мышцы аналогично предыдущему упражнению.
- Положите обе ладони в области над затылком. По аналогии выполняйте давящую нагрузку на мышцы шеи, пытаясь наклонить голову вперед – она все так же должна быть неподвижна.
- Опустите руки, расслабьте мышцы шеи и головы. Повторите комплекс упражнений 4-10 раз.
После укрепления коротких мышц шеи можно приступать к выполнению динамических упражнений.
На заметку! В качестве методики восстановления подвижности шейного отдела хорошо зарекомендовали себя плавание и водная гимнастика.
Самомассаж позволяет снизить интенсивность местных реакций и снять мышечные зажимы во время статической работы. Правила выполнения:
- область воздействия – затылок, задняя и боковые поверхности шеи;
- проводите процедуру в сидячем положении;
- движения следует выполнять по направлению от позвоночника;
- задействуйте только подушечки пальцев;
- избегайте давления на воспаленные участки;
- выполняйте движения плавно – резкие надавливания могут навредить.
Физиопроцедуры характерны для стационарного лечения и санаторно-курортной реабилитации. Хорошо зарекомендовали себя:
- электрофорез – прогревает зону, улучшает микроциркуляцию, используется для более глубокого проникновения препаратов местного действия;
- магнитотерапия;
- амплипульс;
- УВЧ.
Хирургическое вмешательство показано при осложненных экструзиях, ущемлениях спинного мозга и некупируемых болевых синдромах.
Чем опасен шейный остеохондроз
Область шеи концентрирует плотное переплетение магистральных кровеносных сосудов, нервных отростков и динамичных структур костного скелета. В отсутствии лечения можно наблюдать серьезные патологические изменения:
- ослабление фиброзного кольца провоцирует вывихи и подвывихи в области наиболее подвижных позвонков;
- наличие остеофитов и спазмирование мышц приводит к ущемлению нервных корешков и кровеносных сосудов с формированием компрессионных синдромов;
- деструкция хрящевых дисков и сближение позвонков приводит к межпозвонковым грыжам с ущемлением нервной ткани.
За каждым этим явлением следует выраженная негативная реакция со стороны всего организма.
Возможные осложнения и последствия
В список наиболее распространенных осложнений шейного остеохондроза можно включить:
- вегетососудистую дистонию;
- гипертонию;
- кислородное голодание мозга и его структур;
- дистрофию глазной сетчатки с нарушением зрения;
- сбой в работе щитовидной железы;
- нарушение функций пищевода и трахеи – затрудненное глотание и дыхательные спазмы;
- некупируемый болевой синдром в области головы, шеи, груди, верхних конечностей;
- судороги и онемение лица, рук;
- нарушения работы гипоталамо-гипофизарной системы, которое тянет за собой сбой всей гормональной деятельности организма.
Профилактические меры
Самое эффективное лечение – предупреждение заболевания. В этом вам поможет профилактика. Достаточно выполнять несколько базовых рекомендаций:
- откорректируйте свою осанку,
- создайте удобное рабочее место;
- во время сидячей работы делайте перерывы на «физкультминутку»;
- включите в свой рацион питания продукты, богатые кальцием, магнием, фосфором, кремнием – рыбу, орехи, семена, бобовые культуры, молочные продукты, свежие овощи, фрукты; ограничьте потребление соли, сладкого, мучных и острых блюд;
- для сна и отдыха используйте ортопедические матрас и подушку;
- займитесь несиловым видом спорта – предпочтение лучше отдать плаванию.
Даже если вы не в состоянии учесть все требования, умеренные физические нагрузки, правильное питание и внимательное отношение к своей осанке способны значительно сократить риск развития патологии.
Источник
