Шейный остеохондроз после травмы головы


Особенности клинической картины черепно-мозговой травмы у больных шейным остеохондрозом (Н. А. Чудновский, г. Новокузнецк)
Клиническая картина острого периода черепно-мозговой травмы складывается, как известно, из общемозговых и локальных симптомов. Они обусловлены, главным образом, травмой вещества мозга» его сотрясением, поражением сосудов и циркулирующей ликворной системы. Вместе с тем, известно, что травма черепа — это прежде всего кранио-цервикальное поражение (Гутман, 1954; А. М. Прохорский, 1962; Левит, 1963; 1966), или церебро-спинальное (В. М. Угрюмов, 1970). Травма черепа и головного мозга очень часто сопровождается травмой шейного отдела позвоночника с его мышечно-связочным аппаратом, спинного мозга, сосудов шеи и вегетативных сплетений и узлов (В. М. Угрюмов, 1970). Чрезмерные форсированные движения головы ведут к растяжению и травматизации суставно-связочного аппарата, межпозвонковых дисков и вегетативно-сосудистых образований шеи. Сосудистые иннервационные связи шеи и головы осуществляются через систему сонной и позвоночной артерии и окутывающих их периваскулярных сплетений. Позвоночная артерия, питающая мезенцефало-бульбарный отдел головного мозга, мозжечок и затылочную долю, проходит в подвижном костном канале и резкие внезапные движения головы при черепно-мозговой травме могут оказать на артерию и ее вегетативное сплетение механическое воздействие. Поэтому клиническая картина в остром периоде черепно-мозговой травмы может складываться из симптомов церебральных и цервикальных. Церебральные симптомы могут быть обусловлены как травмой содержимого черепа первично, гак и повреждением церебральных коммуникаций, проходящих через шею. С другой стороны травму черепа и шеи могут получить лица, имеющие дегенеративные изменения в шейном отделе позвоночника и сосудах шеи, которые клинически себя не проявляли до травмы. И травма оказалась причиной дебюта шейного остеохондроза, либо его манифестации, рецидива. Отсюда понятен тот интерес к дифференциальному диагнозу синдромов церебральных: первичных, связанных с травмой черепа и вторичных, Связанных с травмой шеи, либо с обострением шейного остеохондроза в момент травмы. Этот интерес в последние годы проявляют многие клиницисты (Я. Ю. Попелянский, 1966, А. М. Прохорский, 1966, Н. А. Чудновский, 1970, А. П. Зинченко и Ф. Л. Борок, 1971). Такой дифференциальный подход имеет принципиальное значение как для диагностики, так и для лечения сочетанных поражений головы и шеи.
Под нашим наблюдением находилось 478 больных в остром периоде черепно-мозговой травмы. Из них у 47 (10%) были выявлены боли в области шеи и ряд неврологических синдромов, связанных с поражением шейного отдела позвоночника. Ни в одном из этих случаев не был диагностировав перелом или вывих шейных позвонков.
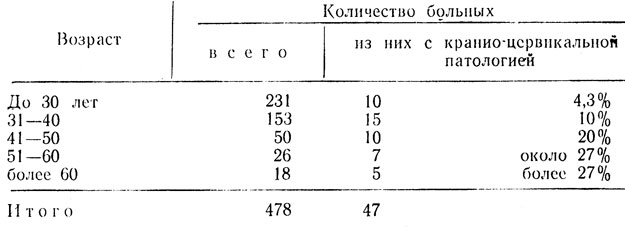
Таблица 1. Распределение больных по возрасту
Из таблицы видно, что черепно-мозговую травму получают преимущественно лица до 30 лет и в этой возрастной группе меньше всего кранио-цервикальной патологии (4,3%). А после 30 — 40 лет процент лиц, страдающих от цервикальной патологии, возрастает от 10 до 27%. Значит «возрастной фактор» можно рассматривать как предрасполагающий к краниоцервикальной патологии.
У 25 больных кранио-цервикальная симптоматика появилась сразу и впервые после травмы, а у 22 больных наблюдалась и до травмы, усугубляясь после нее.
Обычно в первые 2 — 3 дня после травмы шейная симптоматика маскировалась общемозговыми симптомами. В этот период на первый план выступали: диффузные головные боли или боль в области ушиба головы, головокружение, шум в голове, общая слабость, сонливость.
В различные сроки от 3 до 5 дней после травмы выявлялись различные неврологические синдромы патологии шейного отдела позвоночника: миалгический, связочно-суставной, сосудистый (синдром позвоночной артерии), отраженный, корешковый.
Так, у 12 больных наблюдается миалгический синдром. Эти больные предъявляли жалобы на боль чаще всего в области кивательной мышцы, лестничных мышц. Пальпация последних была болезненна. Причем 6 человек были до 30 лет.
Связочно-суставной синдром чаще всего встречался у лиц после 40 лет. Он выражался в ограничении движений в шейном отделе позвоночника в суставе головы и сопровождался болезненностью при пальпации остистых отростков, поперечных отростков и дисков. Этот синдром наблюдается у 8 больных.
Чаще всего наблюдается синдром позвоночной артерии, и, главным образом, у лиц после 30 — 40 лет. Это были 12 человек, у которых головная боль из шейно-затылочной области распространялась в теменную и височные области, доходя до лобной и до глазниц. Головные боли носили приступообразный характер, усиливались при движении шеи. Приступы сопровождались шумом или звоном в голове, чаще с одной стороны. 8 человек (из 12) предъявляли жалобы на шум, звон в ушах, головокружение, мелькание черных мушек перед глазами на высоте головной боли. Эти головные боли связаны не только с травмой головы, но и с травмой позвоночной артерии. Сосудистый характер головной боли подтверждался наличием болевых сосудистых точек на лице (Гринштейна, Бирбраира) и на шее (L) точка позвоночной артерии. Пульсирующий оттенок ее и распространение по типу «снимания шлема», изменение интенсивности боли при движениях шеи указывало на связь этой боли с травмой позвоночной артерии.
В 10 случаях наблюдался отраженный синдром. Головная боль у этих больных носила «склеротомный» характер. Эта головная боль в отличие от вышеописанной не распространялась дальше затылочной области, была более постоянной, чем сосудистая, реже сопровождалась кохлео-вестибулярными расстройствами, зрительными нарушениями. В клинической картине отраженного синдрома имели место болевые проявления в области шеи, руки, целый ряд вегетативных сосудистых нарушений. Чаще всего выявлялись гипалгезия в виде «полукуртки», парестезии в половине грудной клетки, в руке. К вегетативным расстройствам относилась и асимметрия окраски кожи кистей, кожной температуры, гидрофильности тканей. У 6 больных было сочетание различных синдромов: у 3 отраженный сочетался с корешковым синдромом и сосудистым, у 3 наблюдалось сочетание отраженного синдрома с суставно-связочным.
Всем больным при поступлении был выставлен диагноз: сотрясения, ушиба или сдавления головного мозга, 5 больным — вывих шейных позвонков, не подтвержденный рентгенологически, и 6 — ушиб шейного отдела позвоночника.
На рентгенограммах 24 больных были обнаружены те или иные признаки дегенеративно-дистрофических изменений шейного отдела позвоночника типа остеохондроза или спондилеза. Эти изменения были несвежими. Свежие разрывы межпозвонковых дисков установлены у 4 больных.
Проводя анализ клинической картины черепно-мозговой травмы у больных шейным остеохондрозом, мы заметили, что определенные синдромы встречаются в определенных возрастных группах.

Таблица. Распределение синдромов по возрастным группам
Из таблицы вытекает, что миалгический синдром чаще встречается до 30 лет, а сосудистый и отраженный — после 30 — 40 лет. По-видимому, такая закономерность связана с тем, что с возрастом возникают эндокринно-гуморальные сдвиги и накапливаются статико-динамические нагрузки в течение жизни, обусловливающие симптомы остеохондроза. Кроме того, с возрастом и сосудистая стенка становится более уязвимой. У некоторых больных (17 человек) травма черепа повторялась второй и третий раз. У этих больных в шейном отделе позвоночника на рентгенограммах определяли выраженные дегенеративно-дистрофические изменения, шейный остеохондроз, который клинически до травмы себя не проявлял. Черепно-мозговая травма, которая часто является кранио-цервикальной, приводит латентный остеохондроз в клинически манифестный, особенно у лиц немолодого возраста с «компремированными» в течение жизни сосудами и опорно-двигательными тканями, которые сами по себе могут оказаться источником патологической импульсации.
Понятие «возрастной фактор» следует учитывать не как простое накопление прожитых лет, а как накапливающиеся в течение этих лет патологические изменения различных органов, систем и тканей организма, таких как сосуды, связки, суставы и пр.
Таким образом, под влиянием черепно-мозговой травмы, сопровождающейся чрезмерными движениями головы, превосходящими предел возможной подвижности шейного отдела позвоночника, возникает растяжение и травматизация суставно-связочного аппарата, межпозвонковых дисков и вегетативно-сосудистых образований шеи. Импульсы из этих органов и тканей наряду с импульсами из патологически измененной центральной нервной системы и формируют клиническую картину кранио-цервикальной патологии при черепно-мозговой травме.
Источник
Энциклопедия / Заболевания / Суставы и кости / Остеохондроз / Шейный остеохондроз
Шейным остеохондрозом называют прогрессирующее дистрофически-дегенеративное поражение межпозвоночных дисков в области 1-7 позвонков, относящихся к шейному отделу.
В результате шейного остеохондроза происходит деформация, истощение, а затем и поражение тел позвонков. Это нарушает нормальное кровоснабжение и нервную проводимость в области шеи и в тех участках, которые иннервируются корешками нервов шейного отдела.
Шейный остеохондроз может быть как изолированным, так и сочетаться с остеохондрозом других отделов – грудного, поясничного и крестцового.
Причины возникновения дистрофических и дегенеративных изменений межпозвоночных дисков пока еще изучены недостаточно. Предположение о том, что остеохондроз – старческое явление подтверждения не нашло. Он встречается даже у детей и подростков.
Выделяется ряд предрасполагающих к развитию остеохондроза факторов. К ним можно отнести:
- малоподвижность и сидячий образ жизни,
- сидячие виды работы со статичной нагрузкой на шею,
- избыточный вес, недостаточное физическое развитие,
- диспластические процессы соединительной ткани,
- нарушение кровообращения в области шеи,
- травмы шеи,
- сколиоз, дефекты осанки, неудобные подушки и матрасы,
- наследственная предрасположенность, дефекты обмена веществ.
Шейный отдел позвоночника из-за особенностей скелета, прямохождения, а также из-за большого размера головы является особо уязвимым для развития остеохондроза – позвонки в нем наиболее мелкие по сравнению с другими отделами позвоночника, а мышечный каркас не сильно выражен.
Наиболее характерным симптомом, на который жалуются больные – боль в шейном отделе. В зависимости от зоны поражения боль может локализоваться
- в ключице и плече;
- по всему шейному отделу позвоночника;
- на передней поверхности грудной клетки.
Боли при шейном остеохондрозе обусловлены особенностями шейного отдела.
Первые признаки шейного остеохондроза незначительны и малоспецифичны:
- боли в области шеи к вечеру,
- ощущение тяжести в голове, головные боли в затылочной зоне,
- чувство онемения или покалывания в плечах и руках,
- хруст в области шеи при поворачивании головы, щелканье позвонков.
Ведущие симптомы:
Вегетативно-дистонический
- довольно сильные «прострельные» боли в шее и, особенно, в области чуть ниже затылка;
- боль возникает после длительного пребывания в одном положении (например, после сна);
- мышцы шеи постоянно напряжены;
- наблюдаются трудности с отведением руки в сторону;
- на пораженной стороне пальцы руки скованы в движениях.
Поскольку происходит сдавление позвоночных артерий, наблюдаются неврологические проявления: головная боль, тошнота, нередки обмороки.
Спинальный симптом
боли локализуются за грудиной слева.
Данный вид болей следует отличать от болей стенокардических (при стенокардии приносит облегчение нитроглицерин, при остеохондрозе – нет).
При постепенном нарушении строения межпозвоночных дисков происходит их компрессия (сдавление) и возникают ущемления корешков нервов, а также сужение или ущемление артерий и вен, которые проходят в области тел позвонков.
Это приводит к формированию особых синдромов – корешкового и ишемического.
- поражение корешков первого шейного позвонка (С1): нарушения затрагивают затылок, снижая кожную чувствительность;
- поражение С2 дает болевой синдром в области темени и затылка;
- поражение С3 дает боль в шее со стороны ущемления, снижение чувствительности в языке и подъязычных мышцах, в некоторых случаях с нарушением речи и потерей контроля над языком;
- поражение С4 и С5 дает боли в плече и ключице, снижение тонуса мышц головы и шеи, икоту, нарушения дыхания и боли в сердце;
- поражение С6 бывает чаще всего, давая боли от шеи к лопатке, предплечью, вплоть до больших пальцев рук, может страдать чувствительность кожи:
- поражение С7 дает сходные симптомы с болями в шее, задней части плеча, вплоть до тыла кисти, нарушение силы рук и снижение рефлексов.
Нарушения кровообращения из-за сдавления сосудов в области шейных позвонков дают головные боли вплоть до мигренозных, сильные головокружения, нарушения зрения и шум в ушах, мелькание мушек перед глазами, расстройства вегетативных функций.
Могут быть проявления кардиального синдрома со сдавливающей болью сердца, недостатком воздуха и сердцебиениями, нарушениями ритма.
Серьезными осложнениями шейного остеохондроза являются
- выпячивание межпозвоночных дисков с формированием грыжи (протрузии);
- разрыв межпозвоночного диска с ущемлением нервов и сосудов, возможно сдавление спинного мозга, что может привести к летальному исходу;
- также могут быть радикулопатии (поражения корешков), формирование остеофитов (шипов на телах позвонков) с проявлением парезов и параличей.
При наличии вышеописанных жалоб необходимо обращение к врачу-ортопеду или неврологу.
Прежде всего, врач оценит подвижность и болезненность в области шеи, чувствительность и другие расстройства функций. Затем потребуется рентгенография шейного отдела в нескольких проекциях, при необходимости – компьютерная томография или магнитно-резонансное сканирование при подозрении на грыжи.
При нарушении кровообращения понадобятся реоэнцефалография и исследование глазного дна.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Сегодня существуют как традиционные, так и нетрадиционные методы лечения остеохондроза в шейном отделе позвоночника.
В основном применяют консервативные методы:
- симптоматическая терапия анальгетиками (баралгин, анальгин, кеторол) для снятия болевого синдрома
- прием противовоспалительных препаратов нестероидного ряда (диклофенак, индометацин, мелоксикам) – для снятия воспаления и отека тканей
- для устранения спазмов мышц применяют спазмолитики – но-шпу, препараты для улучшения кровообращения — мидокалм, трентал.
При лечении шейного остеохондроза применяют вещества, восстанавливающие структуру межпозвоночных дисков – хондропротекторы (терафлекс, артрацин).
Показан курс витаминотерапии группы В, применимы наружные средства для терапии – гели и мази, кремы с противовоспалительными, разогревающими и обезболивающими компонентами – вольтарен, диклогель, никофлекс. Показаны стимуляторы регенерации межпозвонковых дисков – терафлекс или хондроксид.
При лечении шейного остеохондроза рекомендовано ношение специального воротника (воротник Шанца).
Осложнения шейного остеохондроза с межпозвоночными грыжами, нарушающими чувствительность и кровообращение, могут лечиться оперативно.
Длительность лечения зависит от запущенности состояния, так как остеохондроз – это прогрессирующее хроническое заболевание. Лечение может быть длительным, а профилактические курсы проводиться пожизненно.
Значительно облегчить состояние при остеохондрозе поможет правильное питание. Подробнее о принципах диеты при остеохондрозах в нашей отдельной статье.
Упражнения для лечения шейного остеохондроза:
- Самовытяжение: в положении с прямой спиной необходимо опускать плечи как можно ниже, при этом шею нужно вытягивать вверх. Необходимо совершать не менее 10 подходов не реже 3-х раз в день.
- Самомассаж: обхватить полотенцем шею, взяв его за концы и тянуть за них поочередно, разминая мышцы шеи. При этом необходимо следить, чтобы полотенце не скользило по шее (не натирало ее).
- Гимнастика для шейного отдела при остеохондрозе: показаны небольшие сгибания шеи, а также повороты и наклоны головы. За раз делается по 5-7 наклонов в каждую сторону. Наиболее полезно это упражнение выполнять после самомассажа шейного отдела позвоночника.
Основа здоровья шейного отдела позвоночника – это крепкая и здоровая спина, физическая активность, удобная постель с анатомическими подушками и матрасом, правильная осанка и правильное питание.
Стоит избегать травм шеи и поднятия тяжестей. Необходимо сочетать длительное сидение с периодами отдыха и разминки.
Данная статья опирается на материалы книги «Заболевания позвоночника», под ред. д.м.н., проф. Елисеева Ю. Ю., М,: 2008
Источник: diagnos.ru
Источник
Иногда у людей, которые склонны к появлению таких симптомов, возникает вопрос – как болит голова при шейном остеохондрозе?
Виды болей
Ведь иногда возникает ощущение сдавливания, иногда постукивание в висках или головокружение. Это сигнализирует о том, что природа головных болей может быть различна. К тому же страдать могут разные группы мышц при шейном остеохондрозе, в результате чего появляется дискомфорт и аномалия с какой-либо одной стороны шеи или головы.Симптомы шейного остеохондроза, возникающие в головном мозге, могут приводить к мигреням, цефалгиям, напряжениям, пучковым болям, кластерным болям, невралгиям.
Как отличить мигрень от боли при остеохондрозе
Картинка из yandex.ru/images/
Мигрень может возникнуть по разным причинам, в том числе и при шейном остеохондрозе. Но от других видов головной боли ее отличает следующая симптоматика:
- Области головы, где боль проявляется наиболее интенсивно – это глазницы, лоб, виски.
- Также могут болевые ощущения проявиться с одной стороны головы.
- Все это сопровождается ощущение тошноты и сдавливания.
- Все симптомы резко усиливаются при неблагоприятных внешних условиях, таких как резкий звук, запах, сильный свет.
- Нарушается сон.
- При других видах боли отсутствует реакция на резкие внешние раздражители.
Синдром шейной мигрени
Источник https://yandex.ru/images/
Возникает этот вид синдрома при:
- Миозитах.
- Спастических сокращениях мышц шеи.
- Когда сосуды поражены атеросклерозом.
- Аномальном строении артерий, носящих врожденный характер.
К основным симптомам шейной мигрени относится:
- Звенящее ощущение в ушах.
- Повышение температуры, сопровождающееся ознобом.
- Иногда бывают потери сознания.
Затылочная невралгия
Источник https://yandex.ru/images/
Затылочная невралгия может возникнуть из-за ряда причин, влияющих как по отдельности, так и в совокупности:
- Длительных мышечных спазмов.
- При наличии таких патологий позвоночника, как грыжи, протрузии, нестабильность ШОП.
- Наличие и последствие травм.
- Длительное воздействие холода на мышцы шеи.
В результате затылочной невралгии человек испытывает следующие симптомы:
- Возникновение происходит резко.
- Боль имеет характер прострела.
Дискомфорт проявляется в шее, затылке, за ушами. Но при ее отражении она может затронуть и области глаз, и лба.
Чаще всего встречается случаи, когда шея болит с правой или левой стороны, тогда как с двусторонняя затылочная невралгия, более редкий случай.
Цефалгия
Источник https://yandex.ru/images/
Чаще всего цефалгия возникает на фоне:
- Сосудистых изменений.
- Токсическом поражении тканей головного мозга.
- Мышечных спазмах и напряжениях.
- Неврологических проблем.
- Нарушении ликвородинамики.
- При физическом, умственном и эмоциональном перенапряжении.
Проявляется она сильными или умеренными болями, которые могут охватить как всю, так и часть головы. Характер может быть как приступообразный, так и постоянный.
Картинка из yandex.ru/images/
Диэнцефальный синдром
Диэнцефальный синдром проявляется при сбоях в работе гипоталамо-гипофизарной системы. Первопричиной возникновения этого вида синдрома является различные травмы и нейроинфекции. Вторичный тип синдрома проявляется при расстройстве обменных процессов в организме.При наличии этого вида расстройства отмечаются:
- Спазмированные состояния сосудов.
- Повышенная потливость.
Характер боли в зависимости от локализации пораженного позвонка
Локализация головной боли, возникающей при остеохондрозе шейного отдела, зависит от того, какой позвонок поражен.
Источник https://yandex.ru/images/
Если поражен первый шейный позвонок(атлант), то возникают:
- Сильно болит голова, вплоть до появления мигреней. Локализация самая разнообразная.
- Головокружения.
- Нехватка кровообращения.
- Гипертензия.
Если затронут 2-й позвонок, то боль возникает в области:
- Глаз.
- Ушей.
- При поражении 3 позвонка:
- Появится шум в ушах.
- Лицевые невралгии.
- Немеет область рта.
При поражении 4 и 5 шейного позвонков, боли в области головы, как правило, не возникают.
При поражении 6 позвонка появятся:
- Напряжение мышц в области затылка.
- Боли в области затылка.
При поражении 7 позвонка боли в голове не возникают, но зато появляются страхи и депрессии, что косвенным образом влияет на головные боли.
Как видно характер боли в голове зависит от того, в каком месте поражен позвоночный столб. Поэтому важна правильная диагностика, чтобы понять на что влиять и что устранять.
Более полную информацию можно получить на нашем сайте(spinozadoc.ru) , а так же обязательно проконсультируйтесь с врачом.
Источник
