Схема лечения бурсит сустава

Любое воспаление синовиальной сумки ведет к развитию патологи. Болевые ощущения вначале едва заметные.
Затем они усиливаются, что заставляет принимать соответственные меры для их устранения.
Применять самостоятельно лекарство опасно. Больному желательно посетить врача в Москве, СПб, любом другом городке.
Специалист будет правильно лечить патологию, проведя изначально диагностику. Лечебных средств достаточно много, о чем говорят отзывы на форумах.
Цель статьи – рассказать читателю, как использовать в домашних условиях лучшие препараты при бурсите, обзор медикаментозных способов лечения поможет ориентироваться при согласовании со специалистом назначения.
Общие симптомы бурсита суставов
От течения болезни и ее симптомов напрямую зависит, какие препараты для лечения бурсита будут использованы.
К основным признакам заболевания относятся:
- появление опухоли в области сочленения;
- боль разной силы и протяженности (ноющая или пульсирующая);
- повышение температуры;
- отечность;
- покраснение кожи;
- ограниченность движений.
Имеет заболевание и нетипичные признаки, которые замечаются в отдельных случаях.
При наличии в бурсе инфекции резко ухудшается общее состояние. При температуре может наблюдаться слабость, головокружение, отсутствие аппетита.
Во время очередного рецидива боль чувствуется не остро, но она распространяется на соседние области. Пациенту сложно отвести руку, согнуть ногу, двигать пальцами.

Болевые ощущения при бурсите коленного сустава
Если не выявить причину патологии, не учитывать симптомы и при бурсите лекарства принимать неправильно, то заболевание станет хроническим.
Тогда для лечения и восстановления работоспособности локтевого сустава, коленного или тазобедренного придется при сильных болях использовать нестероидные противовоспалительные средства, хотя в самом начале мог оказаться действенным компресс или фиксирующая повязка.
Медицинские препараты при бурситах
Обязательными для лечения воспаления бурсы являются медикаменты. При правильном назначении и приеме препаратов вылечить патологию можно дома.
Использовать лучше те средства, которые определены доктором, о которых оставлены положительные отзывы.
Не стоит самостоятельно лечиться, подбирать комплекс терапии, включающий антибиотики, НПВС или НПВП. Многие таблетки и мази оказываются несовместимыми, другие должны использоваться при строгой дозировке.
Таблетки, уколы, гели, мази предлагают использовать для лечения бурсита локтя, колена. Совершенно разным набор бывает при заболевании, вызванном травмой коленного, тазобедренного или плечевого сустава.
Доктор должен провести диагностику, изучить результаты анализов, прежде чем подобрать лучшие препараты для лечения бурсита коленного сустава, большого пальца или другого участка.
Таблетки
Принимая таблетки от бурсита, пациент лечит патологию изнутри.
Ему назначаются препараты разных групп:
- обезболивающие;
- нестероидные противовоспалительные;
- гормональные;
- антибактериальные.
Иногда требуется добавить лекарство для одновременного лечения сопутствующих заболеваний.
Курс комплексной терапии может быть дополнен средствами, помогающими победить подагру, ревматизм, снизить температуру.
Противовоспалительные препараты при бурсите обязательно назначаются в случае выявления инфекции. Бактерии необходимо убить немедленно, иначе воспаление не удастся вылечить.

Обезболивающее Седалгин для лечения бурситов
Для быстрого снятия болевого синдрома хорошо использовать анальгетики. Они отличаются быстрым обезболиванием. Лучшие и недорогие препараты в данной группе проверены временем.
О них всегда доступны положительные отзывы:
- Анальгин;
- Но-Шпа;
- Баралгетас;
- Седальгин.
Нестероидные противовоспалительные средства приходится применять при скоплении в сумке серозного экссудата. Ибупрофен при бурсите можно назначать пациентам с первого дня лечения.
В домашних условиях его используют как лучшее лекарство при воспалении локтевого, плечевого и тазобедренного сустава. Можно лечить болезнь в острой и хронической форме.
Применяя Ибупрофен лечатся болезни, вызывающие резкую боль. Комплексное воздействие препарата помогает бороться сразу с несколькими симптомами.
Ибупрофен не единственный представитель НПВП.
При лечении можно применять другие средства:
- Диклофенак;
- Аспирин.
Диклофенаком останавливают воспалительный процесс, снимают боль. Постепенно восстанавливается подвижность конечности, спадает отечность.

Мазь Диклофенак для облегчения симптомов бурсита
Однако лекарство достаточно агрессивно, может вызывать побочные эффекты и совершенно не совместимо с другими НПВП.
Диклофенак у больного нередко провоцирует рвоту, бессонницу, головную боль. Его разрешается применить при непродолжительном курсе терапии.
Мази
Для наружного использования назначают мазь от бурсита. Она снимает симптомы, восстанавливает работоспособность сустава.
По составу и назначению производятся мази разных видов:
- противовоспалительные: посредством их выводятся вредные микроорганизмы и токсины, вызывающие воспаление;
- раздражающие: необходимы для нормализации подвижности сустава, их воздействие заключается в раздражении нервных окончаний, находящихся в бурсе;
- согревающие: улучшают кровообращения, восстанавливая работу капилляров;
- антибактериальные: чаще используются для оказания помощи при наличии гноя в содержимом экссудата, который не только заполняет синовиальную сумку, но и поражает соседнюю ткань бедра, плеча;
- жаропонижающие: в основном используются при обнаружении гнойного содержимого в бурсе, когда следует снизить температуру у пациента;
- обезболивающие: назначаются после травм, при воспалении для снятия боли.
Медикаментозное лечение с применением мазей назначается ортопедом или травматологом. Если у пациента хронический бурсит, то в период обострения используются препараты, рекомендованные специалистом ранее.
Антибиотики
При выявлении воспалительного процесса в бурсе исследуется экссудат. Обнаружив в жидкости бактерии, врач непременно назначит антибиотики.
Их использование начинается после удаления гноя, других образований из полости синовиальной сумки.
Сразу после вскрытия препарат вводится в область локализации микроорганизмов. Метод, когда лекарство поставляется напрямую в бурсу, эффективен, помогает победить бактерии, предотвратить осложнения.
Дальнейшее медикаментозное лечение бурсита с использованием антибактериальной терапии предполагает использование таблеток.
Не обойтись без антибиотиков при бурсите локтевого сустава, вызванном травмой или ушибом.
На начальном этапе необходимо исключить распространение гноя на близлежащие ткани. Когда заболевание сопровождается скованными движениями, дополнительно назначаются и тугие повязки.

Линкомицин для лечения инфекционных бурситов
Обычно врач предлагает использовать несколько видов антибиотиков или таблетки, имеющие широкий спектр действия. Они борются с воспалением, болью, действенны против разных возбудителей заболевания.
Дозировка определяется врачом. На день препарата назначается не более 600 мг. При тяжелых патологиях дозу увеличивают до 1000-1200 мг. Ее разделяют на 3-4 приема.
Наиболее распространенные группы:
- Тетрациклины: Рондомицин, Миноциклин, Доксициклин;
- Цефалоспорины: Цефалотин, Цефтриаксон, Цефалоспорин;
- Пенициллины: Оксациллин, Амоксиклав;
- Линкозамиды: Клиндамицин, Линкомицин.
Медикаментозное лечение чаще проводится с использование инъекций. От правильности применения антибиотика напрямую зависит скорость восстановления суставов.
Профилактика бурситов
Болезнь суставов, воспаление бурсы непросто победить. Однако лучшим средством против недуга является профилактика.
Наиболее эффективные мероприятия:
- Своевременно обработать место травмы, чтобы не спровоцировать нагноение.
- Лечить при обнаружении на коже карбункулы и фурункулы, вызывающие гнойные воспаления.
- Следить за нагрузкой на суставы.
- При первых признаках боли в области плечевого, локтевого или другого сочленения посетить врача.
Заключение
Бурсит поддается лечению, поэтому нельзя упускать время и ждать, когда болезнь пройдет.
Помните, что не только Диклофенак лечит данную патологию. Врач подберет тот комплекс, который окажется безвредным для организма.
Видео: Лечение болезней суставов нестероидными противовоспалительными препаратами
Источник
В статье приведены рекомендации хирургу амбулаторного звена по проблеме лечения бурсита
Для цитирования. Ахтямова Н.Е. Современные подходы к лечению бурсита (рекомендации хирургу амбулаторного звена) // РМЖ. 2016. № 3. С. 193–196.
Патологические процессы во внесуставных мягких тканях (скелетных мышцах, сухожилиях и их синовиальных влагалищах, фасциях, апоневрозах, синовиальных сумках) составляют большую группу болевых синдромов опорно-двигательного аппарата и объединены под названием «заболевания мягких околосуставных тканей» [1–4].
Заболевания мягких околосуставных тканей весьма распространены, и в настоящее время отмечается тенденция к дальнейшему росту заболеваемости данной нозологией. Согласно литературным данным, при обследовании 6000 населения поражения околосуставных мягких тканей выявляются у 8% лиц. Не менее 25–30% пациентов, обращающихся амбулаторно за медицинской помощью к хирургам, травматологам, невропатологам, ревматологам, составляют больные с поражением мягких околосуставных тканей [3, 4].
Патологические изменения в околосуставных мягких тканях могут быть проявлением как локального, так и системного заболевания. Чаще всего поражение внесуставных тканей носит местный характер в виде бурсита, тендинита, теносиновита, тендовагинита, энтезита, фасцита – вследствие локальных перегрузок, микротравм и перенапряжения, особенно на фоне врожденных или приобретенных аномалий скелета, таких как сколиоз и кифоз позвоночника, гипермобильный синдром, осевые деформации костей и др. [3, 4].
С другой стороны, внесуставные поражения могут быть одним из проявлений системных заболеваний, в том числе воспалительных (ревматоидный артрит, серонегативные спондилоартриты), эндокринных (сахарный диабет, гипотиреоз), метаболических (подагра, гиперлипидемия и др.) [1].
Структура заболеваний внесуставных мягких тканей представлена более чем 50 самостоятельными нозологическими формами, среди которых превалируют поражения сухожильно-связочного аппарата, именуемые болезнями околосуставных мягких тканей: периартриты, энтезопатии, тендиниты, тендовагиниты, лигаментиты, бурситы и др. [1]. Несмотря на высокую распространенность и многообразие форм поражения, до сих пор отсутствует единство в терминологии, методике обследования больных и критериях диагностики заболеваний мягких тканей. Предлагались различные варианты систематизации поражений внесуставных мягких тканей: болезни группировали по анатомическому, этиопатогенетическому принципу, по клиническим проявлениям и пр. Классификация и систематизация нозологий необходима в целях улучшения диагностики.
Наиболее обоснованным представляется систематизация поражений околосуставных мягких тканей по анатомо-функциональному принципу. Согласно данному принципу все поражения околосуставных мягких тканей можно объединить в 4 группы [2].
I. Болезни мышц
1.1. Воспалительные заболевания мышц – миозиты
1.2. Невоспалительные заболеваний мышц – миопатии
1.2.1. Реактивные
1.2.2. Метаболические
1.2.3. Эндокринные
1.2.4. Сосудистые
1.2.5. Токсические
II. Поражения фиброзных и синовиальных образований
2.1. Тендиниты
2.2. Тендовагиниты и теносиновиты
2.3. Бурситы
2.4. Лигаментиты – туннельные синдромы
2.5. Фасциты и апоневрозиты
2.6. Комбинированные формы поражения – периартриты
2.7. Сочетанные формы поражения
III. Болезни подкожной жировой клетчатки
3.1. Узловатая эритема
3.2. Болезненный липоматоз – синдром Деркума
3.3. Панникулиты
IV. Первичная фибромиалгия
Несмотря на высокую распространенность заболевания, многообразие нозологических форм и высокий уровень нетрудоспособности, обусловленный патологией внесуставных мягких тканей, до настоящего времени данной проблеме уделяется незаслуженно мало внимания.
Одной из наиболее часто встречающихся нозологических форм поражения околосуставных мягких тканей являются бурситы. Удельный вес этой патологии в общей структуре болезней опорно-двигательного аппарата весьма высок, поэтому данная патология привлекает к себе пристальное внимание специалистов. Представления о ней изменились и дополнились в результате исследований последнего времени. Зачастую бурситы справедливо считались типичной патологией представителей определенных профессий, которые и обусловливают локализацию процесса: локтевые суставы чаще поражаются у кожевников, граверов, полировщиков, чеканщиков; коленные – у плиточников, паркетчиков, шахтеров; плечевые – у кузнецов, грузчиков; бурсит передней поверхности лопатки – у землекопов и пильщиков; пяточной бурсит – у продавцов и балерин [5–7]. Однако профессиональные бурситы – это только часть проблемы патологических процессов, с которыми сталкиваются врачи как амбулаторной, так и стационарной практики.
Согласно современным представлениям, ключевым фактором в развитии бурсита является механическое повреждение околосуставной сумки, реже – инфекция, нарушения обмена веществ, интоксикация, аллергические реакции, аутоиммунные процессы. Механическое повреждение может быть связано с действием чрезмерной нагрузки или снижением толерантности к прежней нагрузке при возрастных изменениях [8]. Механическая нагрузка на синовиальную сумку приводит к увеличению продукции синовиальной жидкости, обеспечивая тем самым необходимую амортизацию структурных элементов.
Структура синовиальной сумки благоприятна для развития воспаления. Она представляет собой узкую щелевидную полость, выстланную синовиальной оболочкой, отграниченную от окружающих тканей капсулой и заполненную синовиальной жидкостью. Такие особенности обеспечивают присоединение инфекционного компонента и формирование воспалительных инфильтратов. Синовиальные макрофаги играют ключевую роль в формировании иммунного ответа и могут быть активированы посредством самых разных провоспалительных факторов, поэтому постоянная антигенная стимуляция синовиальной оболочки может способствовать развитию хронического бурсита [5, 8, 9].
В клинической практике существуют классификации бурсита разной обусловленности [5]:
• с учетом локализации (локтевого, коленного, плечевого сустава и т. д.) и названия пораженной бурсы;
• в зависимости от клинического течения: острый, подострый, хронический бурсит;
• асептический (неинфицированный) и инфицированный бурсит;
• с учетом возбудителя: специфический (при сифилисе, туберкулезе, бруцеллезе, гонорее) и неспецифический бурсит;
• по характеру экссудата: серозный (плазма с примесью небольшого количества форменных элементов крови), гнойный (микроорганизмы, разрушенные клетки, распавшиеся лейкоциты), геморрагический (жидкость с большим количеством эритроцитов) и фибринозный (с высоким содержанием фибрина) бурсит.
Клинические проявления бурситов обусловлены особенностями строения и функции сустава, вокруг которого расположены синовиальные сумки. Ведущим симптомом бурсита является возникшая в месте поражения округлая флюктуирующая припухлость, болезненная при пальпации, с явлениями локальной гипертермии. Кроме этого, клинически бурситы характеризуются наличием болевого синдрома, заметно снижающего качество жизни пациентов.
В большинстве случаев длительность заболевания ограничивается одной-двумя неделями и серьезной опасности для здоровья человека не представляет. Однако при присоединении микробной флоры и дальнейшем развитии воспалительного процесса серозное воспаление быстро переходит в гнойную форму. Распространение гнойного процесса на окружающие ткани может протекать по типу флегмонозного воспаления с некрозом стенки сумки и образованием подкожных и межмышечных флегмон. В запущенных случаях образуются длительно незаживающие свищи. Прорыв гноя в полость сустава приводит к развитию гнойного артрита.
Наиболее часто встречается бурсит локтевых синовиальных сумок и синовиальных сумок плечевого, тазобедренного и коленного суставов, а также области ахиллова сухожилия. Бурсит локтевого сустава в большинстве случаев представляет следствие хронической травмы при занятиях спортом или в процессе профессиональной деятельности. При этом поражается в основном подкожная синовиальная сумка локтевого отростка, реже – лучеплечевая синовиальная сумка латерального надмыщелка [7, 8].
В области плечевого сустава наиболее часто поражаются сумки, не сообщающиеся с полостью сустава, – подкожная акромиальная, поддельтовидная и субакромиальная. Жалобы сводятся к болям при отведении и вращении верхней конечности. Особенно болезненно протекает бурсит поддельтовидной сумки [7, 10].
Бурсит в области тазобедренного сустава отличается тяжестью течения. Чаще подвергается воспалению глубоко расположенная подвздошно-гребешковая сумка, находящаяся между мышцами и суставной капсулой, а также поверхностная или глубокая синовиальные сумки в области большого вертела бедренной кости. Бурситы данных локализаций сопровождаются болями в области тазобедренного сустава, усиливающимися при ходьбе, особенно в начале движения, локальной болезненностью при пальпации в области большого вертела. Активные движения, особенно наружная ротация и отведение, остро болезненны.
Подвздошно-поясничный бурсит связан с воспалением синовиальной сумки, расположенной между подвздошно-поясничной мышцей и передней поверхностью тазобедренного сустава. Сумка имеет большие размеры и в ряде случаев сообщается с полостью сустава. При накоплении в ней значительного количества экссудата она может определяться в паху в виде опухолевидного образования. Бурсит сопровождается болями в области тазобедренного сустава. Сдавление растянутой сумкой бедренного нерва может приводить к появлению болей и парестезий в бедре [8, 11].
Появление ограниченной припухлости в области коленного сустава отмечается при поражении синовиальных сумок. Так, в подколенной области может быть обнаружено ограниченное эластичное образование, связанное с воспалением полуперепончато-икроножной сумки (киста Бейкера). У некоторых больных она достигает больших размеров и может распространяться на голень. Ограниченная припухлость в области надколенника характерна для препателлярного бурсита. Развитие инфрапателлярного бурсита приводит к формированию кистовидного образования, которое выпячивается по обе стороны от собственной связки надколенника. Бурсит «гусиной лапки» представляет собой воспаление синовиальных сумок, расположенных в области прикрепления к большеберцовой кости сухожилий полусухожильной, портняжной и стройной мышц. Обычно он не сопровождается значительной припухлостью, но вызывает боли при нагрузке и локальную болезненность при пальпации в зоне поражения [6, 8, 11, 12].
Следствием большой физической нагрузки может быть бурсит в зоне ахиллова сухожилия. Бурсит данной локализации сопровождается болью вблизи места прикрепления ахиллова сухожилия к пяточной кости. Объективно в данной области определяются припухлость, гиперемия кожи, локальная болезненность при пальпации [11].
Особое внимание следует уделить своевременному лечению бурситов, поскольку недостаточная эффективность лечебных мероприятий ведет к длительным срокам нетрудоспособности, а у 35–50% больных, согласно литературным данным, – к частому развитию рецидивирующих и хронических форм [1, 4, 5, 8, 9]. Следствием этого может быть возникновение стойких функциональных нарушений, которые в значительной мере ограничивают физическую активность, в том числе трудоспособность, оказывают негативное влияние на качество жизни пациентов.
Обязательным условием эффективного лечения бурсита является устранение нагрузки на пораженную зону. Характер ограничения нагрузки зависит от тяжести заболевания и локализации пораженного очага.
Традиционно лечение бурсита начинается с назначения нестероидных противовоспалительных средств (НПВС) (рис. 1). НПВС включены в программу патогенетической терапии бурситов как один из основных компонентов.
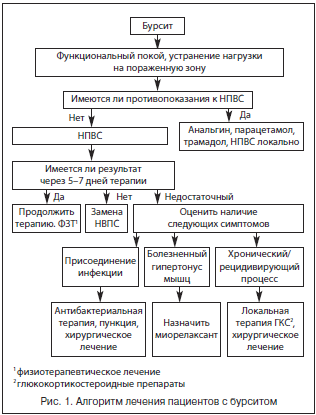
Механизм противовоспалительного действия нестероидных средств – единый для всех препаратов этой группы, основан на торможении синтеза медиаторов воспаления – простагландинов за счет угнетения активности фермента циклооксигеназы (ЦОГ) [2, 8, 9].
Учитывая многообразие существующих препаратов, выбор одного из них может представлять трудности, требует внимания к каждому отдельному случаю. Подбор НПВС осуществляется эмпирически, с учетом выраженности анальгетического и противовоспалительного эффекта, длительности действия, индивидуальной переносимости препарата. При отсутствии эффекта в течение 5–7 дней препарат следует заменить нестероидным средством другой химической группы (табл. 1) [2].

Несмотря на многообразие препаратов, идеального нестероидного противовоспалительного лекарственного средства не существует. Тем не менее результаты проведенных исследований, а также оценка динамики применения НПВС позволяют выделить определенных лидеров. Один из таких препаратов группы НПВС – нимесулид (Найз®). В отличие от большинства НПВС нимесулид селективно ингибирует провоспалительную изоформу ЦОГ-2 и не влияет на физиологическую ЦОГ-1 [13], он является первым из синтезированных селективных ингибиторов ЦОГ-2 [14]. Еще одно преимущество при назначении нимесулида – его некислотное происхождение (в молекуле нимесулида карбоксильная группа заменена сульфонанилидом), что обеспечивает дополнительную защиту слизистой оболочки ЖКТ [14, 15]. Анальгетическая активность нимесулида близка к таковой у индометацина, диклофенака, пироксикама. Нимесулид также обладает рядом фармакологических эффектов, не зависимых от блокады ЦОГ-2. В частности, он подавляет гиперпродукцию главных провоспалительных цитокинов (интерлейкин-6, ФНО-), фермент фосфодиэстеразу-4 и тем самым снижает активность макрофагов и нейтрофилов, играющих принципиальную роль в патогенезе острой воспалительной реакции [14, 15].
Согласно высказыванию британского профессора К. Рейнсфорда, «нимесулид является НПВС, оказывающим обезболивающее, противовоспалительное и жаропонижающее действие благодаря уникальным химическим и фармакокинетическим свойствам и обладающим многофакторным механизмом действия, который выходит за пределы его селективной ингибиторной активности в отношении фермента ЦОГ-2» [16].
Для усиления терапевтического эффекта и быстрого купирования воспалительного и болевого синдрома важно использовать комплексный подход в лечении. Доказано, что совместное применение Найза – таблеток и Найз геля усиливает лечебный эффект и способствует быстрому купированию боли и воспаления [17]. Основа Найз геля представлена изопропиловым спиртом, который позволяет действующему веществу быстро проникать глубоко в ткани, непосредственно к очагу воспаления. И уже через 15 мин лекарство практически полностью всасывается с поверхности кожи и концентрируется в месте воспаления.
Препарат Найз® (нимесулид) выпускается в двух формах – в форме таблеток 100 мг для перорального применения и в виде 1% геля для наружного локального применения [18].
Таким образом, многообразие форм поражения внесуставных мягких тканей, их высокая распространенность и социальная значимость обусловливают актуальность проблемы диагностики и лечения бурситов. Своевременность и полноценность лечения позволяют избежать развития затяжных и рецидивирующих форм заболевания.
Среди многообразия НПВС, являющихся препаратами выбора в лечении бурситов, нимесулид претендует на одно из первых мест по эффективности лечения.
Сочетанное применение пероральных и локальных форм НПВС улучшает результаты лечения при упорно и тяжело протекающем заболевании.
Источник
