Синовиальная оболочка при ревматоидном артрите
Синовиальная оболочка является частой мишенью при ревматических заболеваниях, поэтому объясним интерес к ее морфологическим изменениям в научных и диагностических целях. Поиск критериев диагностики и определение динамики патологического процесса обусловливают необходимость количественной оценки морфологических изменений с применением цифровых методов визуализации. Полученные гистологические результаты могут быть более информативны, чем данные серологического и клинического исследований. Иммуногистохимические и морфологические изменения синовиальной оболочки пораженных и клинически интактных суставов могут быть идентичны [1]. Гистологическое исследование синовиальной оболочки стало возможно даже на ранних стадиях заболевания и может способствовать изучению не только патогенетических звеньев, но и биологических маркеров заболеваний, а следовательно, возможных механизмов лечебного воздействия.
Методы проведения биопсии. Допустимо три чрескожных малоинвазивных метода [2]. Слепая игольчатая биопсия синовиальной оболочки коленного сустава наиболее доступна и безопасна. Метод прост к применению и может проводиться в любом ревматологическом стационаре, не нуждается в специальном техническом оснащении и не требует значительных денежных затрат. Однако фрагменты ткани из неподвижных суставов не доступны для изучения, что является самым важным недостатком этого метода. Такую биопсию можно проводить под контролем ультразвука. Это сравнительно новый метод, который можно применять, используя местную анестезию мелких и крупных суставов, бурсов и сухожильных влагалищ. Сонографическое изображение, полученное многократно в ходе одного исследования, показывает артроскописту наилучшие участки для биопсии. Этот подход, несомненно, полезен в исследованиях, но имеет некоторые недостатки. Так, например, костные компоненты, такие как надколенник, могут создавать ультразвуковые помехи, что ограничивает доступ, особенно в проблемных суставах. В литературе пока отсутствуют данные об исследованиях клинически не измененных суставов. Ультразвуковое исследование подходит для выбора сустава, для выявления пораженных суставов, это хороший метод взятия синовиальной оболочки. Пока отсутствуют исследования о пригодности полученных образцов для лабораторных технологий, таких как количественная ПЦР, получение клеточных культур и др. Несмотря на привлекательность данного метода, необходима его валидизация. Взятие образцов синовиальной оболочки во время артроскопического исследования является одним из способов получения ткани. Артроскопическая биопсия безопасна и хорошо переносится больными. Хотя артроскопия является дорогим методом, нуждающимся в дополнительном обучении персонала, на сегодняшний день она рассматривается как золотой стандарт обследования и взятия биопсий. Она позволяет получить биоптаты из различных отделов суставов. Собранный таким способом материал пригоден для морфологической диагностики даже анкилозированных суставов. Активность воспаления одного сустава коррелирует с поражением других суставов. Указанный метод позволяет проводить динамическое наблюдение пораженного сустава в ходе клинических испытаний.
В воспалительном процессе синовиальной оболочки участвуют различные клеточные элементы: Т-лимфоциты, В-лимфоциты, макрофаги и фибробласты, однако баланс клеток и синтезируемые ими цитокины различные, что отличает морфологическую картину синовитов при разных заболеваниях. Изучение иммунологических особенностей синовиальной оболочки способствует изучению патогенеза каждого заболевания в отдельности.
Отмечено, что выраженность инфильтрации Т- и В-клетками значительно отличает ревматоидный синовит от синовитов при других заболеваниях [3]. В субсиновиальном слое иммуногистохимическими методами выявляются в большом количестве Т- и В-клетки [4]. Предполагается, что, кроме снижения числа Т-клеток и нарушения их функции, в определенных условиях имеет место супрессия Т-клеточных субклассов или Т-клеточных факторов на периферии. Существует регуляторный субкласс Т-клеток (Tr1), который обладает низкой пролиферативной активностью, синтезирует большое количество ИЛ-10 и незначительное количество ИЛ-2 и ИЛ-4. Именно ИЛ-10 обладает функцией фактора роста для регуляторных Т-клеток (Tr1). Эти клетки близки функционально к Th0 и Th1 по уровню синтеза интерферона-γ и трансформирующего фактора роста-β соответственно [5].
Ревматоидный синовит характеризуется выраженными пролиферативными и воспалительными изменениями с формированием фолликулоподобных структур (рис. 1). Некоторые авторы расценивают такую морфологическую картину как вариант патофизиологического субтипа ревматоидного артрита (РА) [6]. У таких больных выраженное воспаление синовии, с преобладанием макрофагов (CD68+) в инфильтрате, повышенным синтезом фактора некроза опухоли-α (ФНО-α) и лимфотоксина-β, а также высокий уровень С-реактивного белка в синовиальной ткани. Следует отметить, что лимфоцитарный неогенез не ассоциируется с выраженностью эрозивного процесса в суставах или развитием ревматоидных узелков [7]. Нельзя не отметить тот факт, что фолликулоподобные структуры в синовии обнаруживаются и при других неантитело-ассоциированных синовитах, например при псориатическом артрите и остеоартрозе. Вероятно, это проявление эктопического созревания В-лимфоцитов в плазматические клетки (CD38+). Учитывая наличие CD22L+- и CD20+-клеток в центре фолликулоподобных структур, их появление можно расценивать как проявление эктопического лимфоидного неогенеза. Однако эти данные не отвечают на вопрос, является ли лимфоидный неогенез при РА причиной или следствием воспаления. Проявление лимфоцитарного неогенеза рассматривается как 2-я и 3-я степени воспалительной инфильтрации при Р.А. Анализ клинических и лабораторных показателей у больных с такой морфологической картиной в синовии показал, что речь не идет о субтипе РА, а лишь о выраженности воспаления синовии и системности ревматоидного процесса [7].
Рис. 1. Ревматоидный синовит. а — выраженный активный синовит. ×200; б — фолликулоподобная структура в субсиновиальном слое; окраска гематоксилином и эозином. ×100.
Значительную роль в морфогенезе ревматоидного синовита играют клетки, экспрессирующие CD68. Они имеют макрофагальную природу и являются преимущественно антигенпрезентирующими клетками. Наряду с этим они синтезируют различные провоспалительные цитокины и металлопротеиназы в полости сустава. Эти клетки положительно коррелируют с клиническими признаками ремиссии заболевания и не зависят от механизма действия базисного противовоспалительного препарата. Количественное определение макрофагов в синовиальной оболочке является надежным показателем оценки эффективности местного биологического воздействия на ранних стадиях лечения РА и менее чувствительно к плацебо. Пациенты с высоким числом макрофагальных элементов в синовиальной оболочке в начале заболевания составляют группу риска агрессивного течения болезни. Тканевые макрофаги являются источником синтеза провоспалительных цитокинов, таких как ИЛ-1 и ФНО-α. ФНО-α в свою очередь индуцирует синтез матриксных металлопротеиназ, цистеина и других медиаторов, оказывающих повреждающее действие на хрящевой матрикс. Эти изменения обнаруживаются уже на ранней стадии заболевания. Так, Р. Bresnihan и соавт. и C. Wijebrandts и соавт. предлагают использовать их для оценки действия генно-инженерных биологических препаратов и выявления потенциальных подходов к лечению [8, 9].
Важную роль в ревматоидном процессе играют В-клетки, которые находятся на различных стадиях дифференциации (рис. 2). Именно они синтезируют IgM, IgG и IgA в синовии. Однако механизмы регуляции иммунного ответа все еще недостаточно изучены. Потенциальная роль В-клеток контролируется макрофагами в синовиальной оболочке. В-клетки дифференцируются в антителосинтезирующие плазматические клетки. Аутоантитела стимулируют Fc-рецепторы, которые экспрессируются в большом количестве на макрофагах. Аутоантитела и иммунные комплексы активируют систему комплемента с высвобождением C5a, который привлекает макрофаги. Наряду с этим В-клетки могут синтезировать цитокины и активировать Т-клетки, синтезирующие ФНО и гранулоцитарно-макрофагальный колониестимулирующий фактор. Провоспалительные цитокины стимулируют стромальные клетки к дальнейшему повышению синтеза гранулоцитарно-макрофагального колониестимулирующего фактора. ФНО и гранулоцитарно-макрофагальный колониестимулирующий фактор важны для поддержания клона макрофагов и их обмена.
Рис. 2. Клеточные и цитокиновые взаимодействия при ревматоидном артрите.
Среди кроющих синовиоцитов наряду с макрофагами имеются и фибробластоподобные клетки, которые входят в число основных эффекторных клеток патогенеза РА (рис. 3) [8-10]. Они секретируют матриксные металлопротеиназы, разнообразные провоспалительные цитокины и ингибиторы, поддерживающие дальнейшее развитие патологического процесса.
Рис. 3. Роль фибробластов в активации остеокластов и формировании эрозий [9].
Среди клеток инфильтрата обнаруживаются и дендритные клетки, которые являются клетками-наблюдателями и потенциальными антигенпрезентирующими клетками. Эти клетки экспрессируют молекулы адгезии CD11a, CD11c, CD54, а их маркерами являются интегрин-β1, CD49с, CD49d и CD49e, а CD1а присутствует на клеточных мембранах 20% дендритных клеток.
Воспалительный инфильтрат при РА отличается по локализации и по клеточному составу. Во-первых, это периваскулярные лимфоцитарные скопления, состоящие преимущественно из CD4+-клеток, В-лимфоцитов, небольшого количества CD8+-клеток и дендритных клеток. Во-вторых, имеются скудные диффузные инфильтраты из Т-клеток. Лимфоциты, макрофаги и дендритные клетки (CD21L+) находятся в тесном функциональном взаимодействии. Возможно, активированные периваскулярные Т-лимфоциты напрямую стимулируют миграцию макрофагов в ткань. Этот механизм инициирует синтез цитокинов и металлопротеиназ [11]. Полученные данные подтверждают гипотезу макрофагально-ассоциированных нарушений при РА, а успех терапии может быть заложен в поисках воздействия на это звено воспаления.
Синовит при анкилозирующем спондилите (АС) имеет иную природу (рис. 4). Воспалительный инфильтрат состоит из CD3+-, CD4+-, CD20+-лимфоцитов и плазматических клеток [10, 12]. На фоне лечения блокаторами ФНО-α исчезают Т- и В-клеточные инфильтраты, что доказывает важную роль этого цитокина в развитии синовита. CD4+- и CD20+-лимфоциты значительно меньше, чем при ревматоидном артрите. Обнаруживаются особые макрофаги (М2-CD163+) и лейкоциты [13]. Гиперваскуляризация и извилистые сосуды являются типичным признаком АС, который не обнаруживается при Р.А. Клеточный компонент воспаления коррелирует с активностью [14]. Экспрессия Toll-like-рецепторов повышена при активном синовите, на основании чего была выдвинута гипотеза, что воспаление при АС запускается в связи с участием нарушения врожденного иммунитета в патогенезе. В аксиальном скелете воспаление более выражено в субхондральной кости и в энтезисах, а в периферических суставах — в синовиальной оболочке [15, 16].
Рис. 4. Синовит при анкилозирующем спондилите. Окраска гематоксилином и эозином. ×100.
В развитии синовита при остеоартрозе ведущей причиной является биомеханика (повреждение мениска, перенапряжение, гипермобильность, анатомические отклонения) [17]. Для понимания воспаления в данном случае нужно иметь в виду механический фактор. Травма и другие повреждения приводят к синтезу повреждающих молекул (damage-associated molecular patterns — DAMPs), в том числе экстрацеллюлярного матрикса и интрацеллюлярных аларминов, которые через сигнальные распознавательные рецепторы на синовиальных макрофагах, фибробластоподобных клетках или хондроцитах индуцируют местный синтез провоспалительных медиаторов. Ангиогенез, индуцированный воспалением, и повышенная сосудистая проницаемость приводят к инфильтрации плазменными белками, работающими как DAMPs [18]. Острый и хронический синтез воспалительных медиаторов приводит к повреждению хряща либо напрямую, либо через индукцию протеолитических ферментов, усиливающих порочный круг активации врожденного иммунитета при остеоартрозе [19].
Воспалительный инфильтрат при остеоартрозе представлен прежде всего макрофагами, небольшим количеством Т- и В-лимфоцитами, тучными клетками и NK-клетками. Т-клетки выполняют ангиогенную функцию и локализуются в периваскулярных пространствах [20]. Т-клетки активируются антигеном, вероятно, аутоантигеном против хрящевой ткани. Аутоантиген выделяется хрящом (хитиназа-3-подобный белок и пептиды коллагена II). Инфильтрат полиморфен, а воспаление генерирует прогрессирование заболевания [21, 22]. Остеоартроз традиционно считался невоспалительным заболеванием. Однако граница между воспалительным и дегенеративным артритом при остеоартрите становится менее четкой после обнаружения иммунных комплексов в суставе и синовии при остеоартрозе с развитием воспаления в синовиальной оболочке, т. е. синовите.
Воспаление в синовиальной оболочке при ревматоидном артрите, анкилозирующем спондилите и остеоартрозе характеризуется различными звеньями морфогенеза, что доказывается экспрессией различных клеточных маркеров. Ревматоидный синовит является аутоиммунным процессом, для синовита при анкилозирующем спондилите характерны аутовоспалительные процессы, а при остеоартрозе ведущими являются биомеханические факторы как инициаторы воспаления в суставе.
Конфликт интересов отсутствует.
Источник

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Реферат
Коленный сустав — является вторым по величине крупным суставом организма, в функциональном отношение играющим для человека исключительно важную роль, являясь залогом его физической активности. По частоте поражения коленный сустав также занимает второе место [3]. В общей структуре воспалительных и дегенеративно-дистрофических заболеваний коленного сустава ведущее место принадлежит деформирующему остеоартрозу и ревматоидному артриту [4, 7, 8]. Поражение коленного сустава при данной патологии, даже при незначительных нарушениях функций, приводит к значительному дискомфорту для человека, к стойкому снижению трудоспособности, а при длительном течении процесса — к инвалидизации [5]. В связи с тем, что основной контингент больных приходится на работоспособный возраст, то выявление и раннее установление правильного диагноза являются актуальными.
Для диагностики заболеваний коленного сустава в настоящее время применяются различные методы исследования: рентгенография, артроскопия, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), сцинтиграфия. Несмотря на большое количество диагностических методов основная роль в диагностике заболеваний коленного сустава принадлежит традиционной рентгенографии [6]. Однако традиционная рентгенография не может удовлетворять потребностям ранней диагностики, так как в большинстве случаев изменения, определяемые на рентгенограмме, позволяют определить поражение коленного сустава при вовлечении в патологический процесс костных элементов, и зачастую эти изменения уже необратимы и трудны для лечения.
В последнее время интенсивно развивается методика ультразвукового исследования (УЗИ) костно-суставной системы [1, 2]. Применение УЗИ в артрологии относительно новое направление и довольно перспективное.
Цель нашего исследования — оценить значимость и возможности УЗИ в диагностике и дифференциальной диагностике деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава. Проведение УЗИ у 159 пациентов позволило определить критерии, необходимые для дифференциального диагноза между этими двумя заболеваниями в зависимости от стадии процесса. Авторы показывают, что УЗИ является высокоинформативным методом диагностики, не уступает рентгенологическому методу исследования, и рекомендуют его применение в широкой клинической практике.
Введение
Диагностика и дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита коленного сустава осуществляется с учетом жалоб больного, анамнеза, клинических проявлений, данных лабораторного исследования и диагностических (инструментальных методов), одним из которых является УЗИ. Так как патогенез деформирующего остеоартроза и ревматоидного артрита различен, то и выявляемые при выполнении УЗИ признаки, позволяют провести дифференциальный диагноз.
Деформирущий остеоартроз — дегенеративно-дистрофическое заболевание суставов, характеризующееся первичной дегенерацией суставного хряща, с последующим изменением суставных поверхностей и развитием краевых остеофитов, что приводит к деформации сустава.
Ревматоидный артрит — хроническое системное соединительно-тканное заболевание с прогрессирующим поражением (синовиальных) суставов по типу эрозивно-деструктивного полиартрита.
Для проведения дифференциального диагноза оценивались следующие структуры коленного сустава: мягкие ткани (наличие или отсутствие отека), гиалиновый хрящ (толщина, равномерность толщины, структура, поверхность), изменения синовиальной оболочки (утолщение, наличие разрастаний), состояние суставных сумок, заворотов и суставной полости (наличие выпота), суставные поверхности (появление краевых костных остеофитов).
Материал и методы
Проанализированы результаты обследования 159 пациентов с патологией коленного сустава в возрастном диапазоне 18-85 лет, из них 127 (79,9%) женщин и 32 (20,1%) — мужчин. Длительность анамнеза составляла от 3 месяцев до 30 лет. 146 (91,8%) пациентов с диагнозом деформирующий остеоартроз, 13 (8,2%) — с ревматоидным артритом. УЗИ проводились на ультразвуковом аппарате Hawk 2102 XL с использованием линейного датчика с диапазоном частот 6-12 МГц.
Результаты и обсуждение
Проведено УЗИ у 146 (91,8%) пациентов с диагнозом деформирующий остеоартроз. У 72 (49,3%) пациентов установлена I стадии деформирующего остеоартроза, у 69 (47,3%) — II стадия, у 5 (3,4%) пациентов — III стадия. У 13 (5%) пациентов с поражением коленного сустава диагностирован ревматоидный артрит, из них у 7 (53,8%) пациентов — I стадии заболевания, у 5 (38,5%) — II стадии, у 1 (7,7%) — III стадии (табл. 2-4, рис. 1-3).
Таблица 1. Показания нормального состояния структур коленного сустава при УЗИ.
| Структура сустава | Норма при УЗИ |
|---|---|
| Мягкие ткани сустава | Отсутствие отека |
| Гиалиновый хрящ | Толщина 3-4 мм, равномерен по толщине, однородный по эхоструктуре, с ровной, четкой поверхностью |
| Синовиальная оболочка | Не визуализируется |
| Суставные сумки и завороты | Гипоэхогенное образование с наличием складок и разветвлений, без выпота |
| Суставная полость | Выпот не определяется |
| Суставные поверхности | Контуры четкие, ровные. Деформации нет |
| Краевые костные остеофиты | Отсутствуют |
Таблица 2. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при I стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|---|---|
| Мягкие ткани сустава | Незначительный отек | Чаще отсутствие отека, реже незначительный отек |
| Гиалиновый хрящ | Толщина 3-5 мм (норма или утолщен, вследствие его набухания) | Неравномерное уменьшение толщины до 1,5-2 мм |
| Синовиальная оболочка | Локальное утолщение до 5 мм с единичными мелкими узелковыми разрастаниями | Очаговое утолщение до 1 мм |
| Суставные сумки и завороты | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-9 мл | — |
| Суставная полость | Выпот в незначительном количестве | — |
| Суставные поверхности | — | Незначительная деформация |
| Краевые костные остеофиты | — | Единичные остеофиты |
Таблица 3. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при II стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|---|---|
| Мягкие ткани сустава | Отек выражен | Отек умеренный |
| Гиалиновый хрящ | Равномерное истончение до 2 мм, появление на поверхности единичных кист и эрозий | Неравномерное истончение до 1,0-1,4 мм, повышение его эхогенности |
| Синовиальная оболочка | Локальное утолщение до 8 мм, или диффузное до 5 мм, появление множественных бахромчатых разрастаний | Очаговое утолщение до 2 мм |
| Суставные сумки и завороты | Мелкодисперсный, плохо перемещающийся выпот в 3 и более сумках, объемом до 15 мл | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-8 мл |
| Суставная полость | Наличие выпота в умеренном количестве | Выпот в незначительном количестве |
| Суставные поверхности | Уплощение суставных поверхностей | Значительная деформация |
| Краевые костные остеофиты | — | Множественные остеофиты |
Таблица 4. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при III стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|---|---|
| Мягкие ткани сустава | Отек значительно выражен | Отек значительно выражен |
| Гиалиновый хрящ | Равномерное истончение до 1 мм и менее, появление на поверхности множественных кист и эрозий | Неравномерное истончение до 1 мм и менее, с гиперэхогенными включениями в структуре |
| Синовиальная оболочка | Диффузная пролиферация до 5 мм, с выраженными бахромчатыми разрастаниями | Очаговое утолщение до 3 мм |
| Суставные сумки и завороты | Значительное количество крупнодисперсного, с хлопьями, легко перемещающегося между сумками выпота | Умеренное количество однородной жидкости в 2 -х и более сумках |
| Суставная полость | Выпот в значительном количестве, неоднородного характера, с появлением гиперэхогенных образований неправильной формы в диаметре 5-10 мм (фибриновые сгустки) | Выпот в умеренном количестве, однородного характера |
| Суставные поверхности | Уплощение и значительная деформация | Выраженная деформация |
| Краевые костные остеофиты | — | Грубые, массивные краевые костные остеофиты |
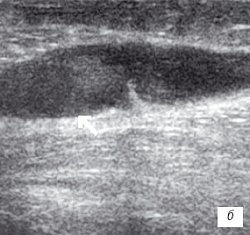
Рис. 1. УЗИ коленного сустава. Деформирующий остеоартроз, II стадия (стрелки — выпот).
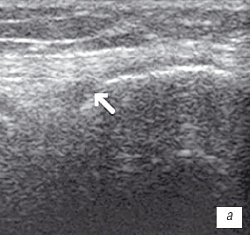
а) Гиалиновый хрящ неравномерно истончен до 1,2 мм.

б) Однородный выпот в икроножной сумке.
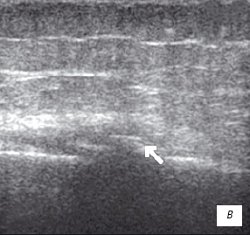
в) Множественные краевые костные остеофиты.
Рис. 2. УЗИ коленного сустава. Деформирующий остеоартроз и ревматоидный артрит (II стадия).
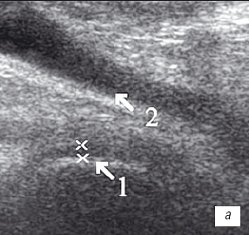
а) Деформирующий остеоартроз. Гиалиновый хрящ неравномерно истончен до 1 мм (1), однородный выпот в верхнем завороте (2).
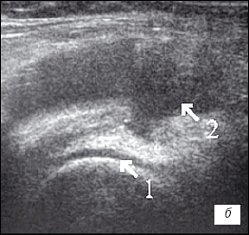
б) Ревматоидный артрит. Гиалиновый хрящ равномерно истончен до 2 мм (1), неоднородный выпот с гиперэхогенными включениями в верхнем завороте (2).
Рис. 3. УЗИ коленного сустава. Ревматоидный артрит (III стадия).
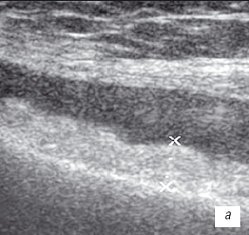
а) Диффузная пролиферация синовиальной оболочки до 5 мм, с бахромчатыми разрастаниями.
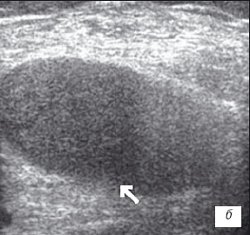
б) Крупнодисперсный с хлопьями выпот в икроножной и полуперепончатой сумках.
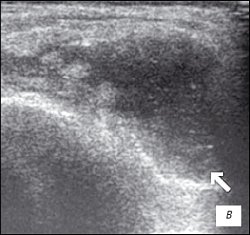
в) Значительное количество неоднородного выпота в полости сустава с фибриновыми сгустками.
Выводы
Таким образом, мы считаем, что УЗИ коленного сустава при деформирующем остеоартрозе и ревматоидном артрите обладает рядом несомненных достоинств. Метод высокой достоверности, информативности, неинвазивности (в отличие от артроскопии), доступен и экономичен (в сравнении с КТ и МТР). УЗИ не имеет противопоказаний, дает возможность визуализировать мягкотканые компоненты сустава, проводить многократные повторные исследования. Одним из достоинств УЗИ является возможность определения ранних патологических изменений при данных заболеваниях, что позволяет проводить диагностику в начале патологического процесса, определять стадию заболевания, и самое главное — осуществлять дифференциальную диагностику этих двух заболеваний.
Литература
- Еськин Н.А., Атабекова Л.А., Бурков С.Г. Ультрасонография коленных суставов. // SonoAce International — №10, 2002 г, стр. 85-92.
- Ермак Е.М. Возможности ультрасонографии в прогнозировании развития деформирующего гонартроза. // SonoAce International — №11, 2003 г, стр. 87-91.
- Зубарев А.В. Диагностический ультразвук. Костно-мышечная система. М., СТРОМ, 2002 г., 136 с.
- Лагунова И.Г. Рентгеновская cемиотика заболеваний скелета.- М, 1966.-156с.
- Максимович М.М. Структура инвалидности при артрозах крупных суставов.// Повреждения и заболевания позвоночника и суставов: Материалы научно-практической конференции травматологов — ортопедов. — Минск, 1998.С. 34-35.
- Михайлов А.Н., Алешкевич А.И. Рентгенологическая визуализация коленного сустава в оценке его биотрибологии // Теория и практика медицины: Сб. науч. Тр. Вып. 1// Под редакцией И.Б. Зеленкевича и Г.Г.Иванько.-Минск.-1999.- С.116-118.
- Radin E.L. Osteoarthrosis. What is known prevention. Clin.Orthopaed., 1987, Vol. 222, Sept, p. 60-65.
- Yunus M.B. Investigational therapy in rheumatoid arthritis: A critical review. Sem. Arthr. Rheum., 1988, Vol. 176, No.3, p. 163-184.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Источник
