Системное заболевание подагра и

Подагра это хроническое тяжелое системное заболевание суставов. Она опасна, потому приводит к значительному снижению уровня жизни. Чаще всего этим недугом страдают мужчины, перешагнувшие 40- летний рубеж и женщины старше 55-60 лет. Но даже у 30-летних людей могут появиться симптомы этого грозного заболевания. С каждым годом быстро растет количество заболевших людей, страдающих от подагрической боли и испытывающих приступ подагры.

Причины развития недуга
Факторов его развития несколько: наследственность, несбалансированное питание, переедание, преимущественно мясной рацион, богатый пуринами, злоупотребление вином и пивом низкого качества, малоподвижный образ жизни.
В организме больного образуется избыточное количество мочевой кислоты. Это может привести к гиперурикемии, перенасыщению уратами. При этом состоянии они не выводятся должным образом из кровеносной системы. Это происходит в результате избыточного объема этих солей либо из-за патологии почек, отвечающих за выведение этого вещества из организма.
Эти соли кристаллизуются, так как они не в состоянии раствориться, а затем откладываются в суставах и сухожилиях.
Организм пытается избавиться от этих патологических отложений, что приводит к воспалению пораженных тканей. Процесс кристаллизации при подагре происходит в суставах конечностей, если здесь находится зона плохого кровообращения.
Симптомы заболевания
Самым типичным проявлением развития подагры является подагрический артрит, который начинается сначала в одном суставе. В 50% случаев первыми поражаются суставы больших пальцев на ногах. Также подагра может развиваться в голеностопном, коленном суставе, в костных тканях запястий, локтей, пальцев рук.

Больной впервые узнает о своем заболевании, внезапно почувствовав острую нестерпимую резкую боль в опухшем суставе, обнаружив покраснение кожи на этом участке. Особенностью этой боли является то, что обезболивающие препараты не могут снять ее. Температура резко повышается до 39-40 С, а сустав становится горячим и обездвиженным. Такими проявлениями обычно в темное время суток внезапно начинается острый приступ подагры, который может причинять страдания в течение 2-7 и более дней. Днем заболевший человек может чувствовать временное облегчение боли. Но ночью снова последует ухудшение его состояния.
Позже мучительный болезненный приступ неоднократно повторяется. Но если проводится правильное лечение, его можно предотвращать. Прежде всего, необходимо устранить факторы, которые вызывают обострение подагры. Иногда для уменьшения случаев частых вспышек недуга бывает достаточным изменить образ жизни. Но многим людям также необходим прием специальных лекарств, которые позволяют снизить уровень мочевой кислоты и предупредить приступ заболевания.
В стадии ремиссии обычно больного беспокоят ноющие боли. Но в начале заболевания симптомы болезни могут не всегда беспокоить пациента или не проявляться вовсе.
По мере течения подагры может произойти нарушение нормальной структуры суставов. Это обычно становится заметным после четырехлетнего периода развития недуга. В области больных суставов появляются безболезненные плотные наросты желтоватого цвета. Это тофусы, подагрические узлы, покрытые темной шероховатой кожей. Они состоят из солевых кристаллов. Такие плотные подкожные образования могут разрастаться до больших размеров и вызывать воспаление окружающих тканей.

Развитием болезни можно эффективно управлять
Как можно облегчить приступ болезни и снять боль
Больной способен самостоятельно предпринять ряд действенных мер, чтобы помочь себе.
Лучшее средство от подагры – правильный образ жизни и физическая активность.
Должен быть составлен четкий план: что делать во время обострения подагры.
- При начавшемся остром приступе заболевания первоочередная задача уменьшить боли.
- Пораженный сустав нужно беречь, дать ему отдохнуть в течение суток.
- С целью уменьшения опухоли можно прикладывать лед.
- Прием противовоспалительных нестероидных препаратов (НПВП) поможет остановить развитие воспалительного процесса и предотвратить новый приступ болезни.
- Но пациентам с этим заболеванием противопоказан прием аспирина. Он может ухудшить состояние больного, так как резко изменяет уровень мочевой кислоты.
Образ жизни больного подагрой влияет на течение патологического процесса
Рациональная система питания
Чтобы пациента не беспокоил острый приступ подагры, для лечения заболевания специалистами разработана правильная система питания.
- Нужно исключить рацион с низким содержанием углеводов и с высоким содержанием жира, белка. Потому что с такой пищей пациент может получить большое количество пуринов. Это способствует ухудшению течения болезни.
- Необходимо хорошо увлажнять организм, принимая много жидкости.
- Больному нужно есть много сладких фруктов, которые поставляют в организм необходимые питательные вещества. Витамин С, содержащийся в мандаринах, апельсинах, лимонах, способен предотвратить приступ подагры.
- Разрешены обезжиренное молоко, кисломолочные продукты, творог.
- Полезными являются салаты с оливковым маслом, картофель, бобы, овес.
- Печень, жирное мясо и морепродукты повышают количество мочевой кислоты.В рационе нужно иметь немного постной говядины, свинины и курицы.
- В свежей зелени содержится много щавелевой кислоты, поэтому ее нужно избегать.
- Простые углеводы в продуктах из белой муки вредны, так как их употребление ведет к увеличению веса.
- Подслащенные напитки, особенно с фруктозой, вредны при подагре.
- Алкоголь содержит много пуринов. Поэтому излишнее употребление спиртных напитков, особенно пива, ведет к возрастанию в организме уровня мочевой кислоты.

Поддержание оптимального веса тела необходимо
- Лишние килограммы создают дополнительные нагрузки на больные суставы и быстро увеличивают риски развития этого недуга.
- Нужно постоянно стремиться поддерживать нормальный вес, похудеть, если нужно. Но следует помнить, что излишне низкокалорийная диета усилит процесс кристаллизации мочевых солей. Это негативно скажется на развитии болезни.
Народная медицина может тоже помочь
- Отвар корней петрушки обладает мочегонным действием.
- Апитерапия давно применяется при лечении подагры, чтобы восстановить нормальное функционирование пораженных суставов. Пчелиный яд содержит активные вещества, которые быстро могут снять сильные боли и уменьшить воспалительный процесс.
Лекарства при подагре назначает врач в зависимости от степени выраженности патологии
- Это могут быть медикаменты для снятия болезненных ощущений и воспаления: НПВП (нестероидные противовоспалительные препараты), индометацин, напроксен. Но их нельзя использовать длительное время.
- Эффективный препарат Фулфлекс облегчает мучительные болевые суставные приступы.
Хорошо помогает больному лечебная физкультура
Если суставы постоянно в движении, они будут здоровы. Активные физкультминутки и перерывы во время деятельности, связанной со статичной позой, окажут свое благотворное влияние.
Лучшим средством при подагре являются плавание, велосипед, ходьба, упражнения с легкими гантелями. Но нужно исключить риск получения травмы. Противопоказаны повторяющиеся утомительные резкие движения пораженных суставов. Нужно получить консультацию врача, выбирая формы физической активности.
Подагра чрезвычайно сложное заболевание. Оно может изменить всю жизнь больного. Но контролировать его развитие и поддерживать свое здоровье при поддержке врача это реально. Только правильный образ жизни и выполнение назначений врача может обеспечить эффективное лечение подагры.

Излечить этот недуг полностью невозможно, но для жизни человека прогноз при подагре всегда благоприятный. Однако вопрос заключается в качестве этой жизни, так как этот недуг может привести человека к инвалидности. Только строгая самодисциплина и самоограничения, соблюдение всех правил лечения этого заболевания помогут человеку с подагрой чувствовать себя хорошо.
Проявления подагры необходимо знать всем людям, чтобы не пропустить появление первых симптомов на ранней стадии. Если возник приступ подагры, в случае ощущения характерной боли нужно обратиться к ревматологу, делать диагностику и начинать лечение.
Загрузка…
Источник
Над статьей доктора
Шестернина А. С.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 6 декабря 2017Обновлено 22 июля 2019
Определение болезни. Причины заболевания
Подагра — системное заболевание, которое развивается в связи с воспалительным процессом, возникшим в месте отложения кристаллов моноурата натрия у людей с повышенным уровнем мочевой кислоты в сыворотке крови (более 360 мкмоль/л). Гиперурикемия возникает под воздействием как внешнесредовых, так и генетических факторов.
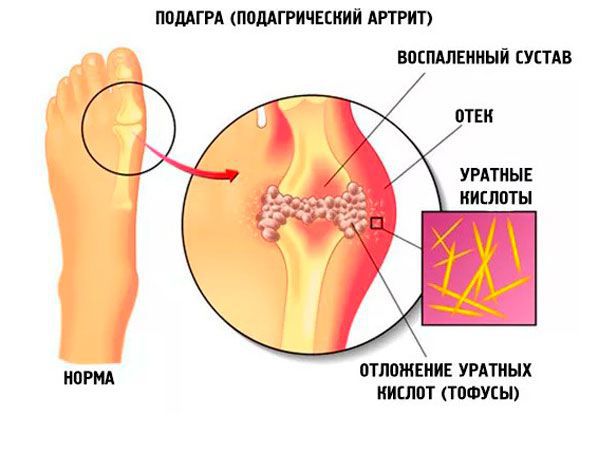
Заболеванию, как правило, подвержены мужчины, однако в последнее время оно выявляется и у слабого пола. Распространенность подагры растет, и это можно связать с ростом уровня жизни населения. Бессимптомная гиперурикемия встречается часто, однако далеко не всегда при этом развивается подагра.
На развитие подагры влияет:
- наследственность (предрасположенность к нарушению обмена пуринов);
- избыток в пище пуринов;
- нарушение функции почек, когда теряется их способность выводить мочевую кислоту (хроническая почечная недостаточность, поликистоз почек, гидронефроз, нефропатия в связи со злоупотреблением нестероидными противовоспалительными препаратами, при голодании);
- увеличение распада пуриновых нуклеотидов (цитостатическая терапия, лучевая и химиотерапия, хирургические вмешательства, гемолиз).[1][19]
Особенности современного течения подагры:
- значительный рост заболеваемости;
- увеличение частоты встречаемости у женщин;
- увеличение коморбидных состояний;
- начало заболевания в молодом возрасте.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы подагры
Подагра поражает опорно-двигательный аппарат и мочевыделительную систему. Возникает острый моноартрит, сопровождающийся нестерпимой, быстронарастающей и быстропроходящей за несколько часов или суток суставной болью, кожа над суставом краснеет, сам он увеличивается в объеме.
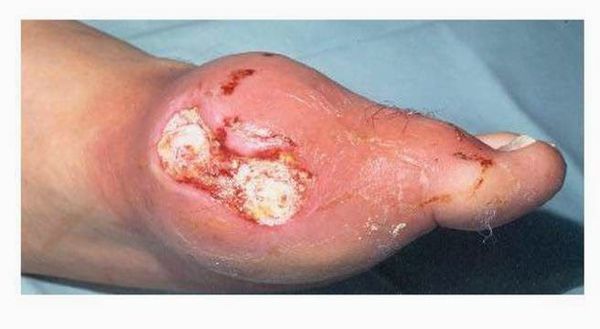
Из других симптомов — повышенная температура тела, слабость, потливость. При переходе в хроническую форму заболевания вокруг пораженных суставов образуются тофусы, суставы деформируются.
В почках образуются уратные камни, провоцируя тянущие боли в пояснице и периодическое появление крови в моче, никтурию (больше мочи выделяется ночью).[2][3]
Патогенез подагры
Поскольку образование уратов растет и нарушается выведение их почками, образуется избыток мочевой кислоты в крови, и происходит накопление уратов в тканях организма. Когда происходит отложение кристаллов моноурата в полости сустава, возникает воспалительный процесс из-за активации различных провоспалительных цитокинов. Кроме того, эти кристаллы откладываются в почечной ткани, приводя к развитию нефропатии и уратного нефролитиаза.[7]
Классификация и стадии развития подагры
3 стадии развития подагры:
- острый приступ подагрического артрита;
- межприступные периоды;
- хроническая тофусная подагра.[8]
Впервые подагрический приступ настигает пациента без предвестников, как правило, в возрасте от 40 до 50 лет, хотя известны случаи заболевания и в гораздо более молодом возрасте. Острая суставная боль, чаще в плюснефаланговом суставе большого пальца стопы (классический вариант начала), застает человека во второй половине ночи или в ранние утренние часы. Любое движение в суставе или прикосновение вызывает сильнейшую боль. Нарушение диеты, застолья с алкогольными напитками (алкоголь блокирует почку к выделению мочевой кислоты), хирургические вмешательства, инфекционные заболевания, повышенные нагрузки и травматизация сустава предшествуют возникновению приступа. Пациенты жалуются на покраснение пораженной области, ее припухание, сильную боль, общую слабость и недомогание, повышение температуры тела, потливость, разбитость, подавленность. Также характерными являются острые бурситы (препателлярный или локтевой сумки).[6]
В течение нескольких дней (около недели) приступ самостоятельно проходит. Именно из-за этого подагра часто создаёт видимость доброкачественности: всё проходит (особенно в начале) самостоятельно, и проблема забывается до следующего обострения. На самом деле подагра при таком подходе может привести к разрушению и деформации суставов, хронической болезни почек. Далее при отсутствии адекватного контроля над заболеванием приступы учащаются, перестают проходить самостоятельно, проходят за больший промежуток времени. Позже человек вообще перестает чувствовать себя здоровым, а находится в состоянии затянувшегося приступа. В результате этого над областью пораженных суставов образуются безболезненные подкожные узелки с крошковидным, творожистым содержимым – тофусы (соли мочевой кислоты беловатого или желтоватого цвета). Излюбленное место расположения тофусов – область суставов кистей и стоп, ахиллово сухожилие, ушные раковины, голеностопные и локтевые суставы. При хронической тофусной подагре происходит разрушение хряща, что грозит деформацией, полным разрушением сустава и его анкилозом (полное заращение и отсутствие движений). Иногда тофусы могут самостоятельно вскрываться, а из них выделяется густое содержимое.[9][17]
Осложнения подагры
- образование тофусов;
- формирование деформаций и анкилозов суставов;
- нефролитиаз (камни в почках);
- депрессия как следствие постоянного болевого синдрома;
- повышение артериального давления, ишемическая болезнь сердца. Гиперурикемия связана с повышенным риском смерти от болезней сердечно-сосудистой системы;
- статистически значимо при подагре гораздо более часто встречаются сопутствующие заболевания (артериальная гипертензия, сахарный диабет, атеросклероз, гипертриглицеридемия — метаболический синдром).[10]
Диагностика подагры
Диагностические критерии подагры Wallace (предложены ААР в 1975 году, одобрены ВОЗ в 2002 году):
- наличие кристаллов мочевой кислоты в суставной жидкости;
- наличие тофусов, содержание кристаллов мочевой кислоты в которых подтверждено химически или поляризационной микроскопией;
- наличие 6 из 12 следующих признаков:
- типичная картина острой суставной атаки (один и более раз) в анамнезе;
- признаки воспаления наиболее выражены в первые сутки;
- воспаление одного сустава (моноартрит);
- покраснение кожи над пораженным суставом;
- припухание и боль в первом плюснефаланговом суставе;
- поражение первого плюснефалангового сустава с одной стороны;
- поражение суставов стопы с одной стороны;
- тофусы и образования, напоминающие их;
- лабораторные изменения (повышение уровня мочевой кислоты в крови);
- несимметричный отек суставов;
- кисты под кортикальным слоем кости без эрозий на рентгенографии;
- стерильная синовиальная жидкость.[13]
При пункции врач получает синовиальную жидкость, в которой под микроскопом обнаруживаются кристаллы моноурата натрия. Они могут обнаруживаться и в тофусе. Диагноз при этом можно установить со стопроцентной вероятностью. Ураты выглядят как иглообразные кристаллы с одним утонченным концом. В отсутствие поляризационного микроскопа диагноз основывается в основном на типичных клинических проявлениях подагры. Острый артрит, болевые ощущения при котором нарастают лавинообразно, появляется отек и покраснение пораженного сустава, является веским поводом подумать о подагре. Рентгенологическое исследование суставов на ранней стадии болезни малоинформативно. Изменения выявляются на поздней стадии. В частности, симптом «пробойника» (субкортикальные кисты) — типичный рентгенологический признак подагры — полезен для диагностики ее тофусных форм. Также при рентгенографии при подагре отсутствует околосуставной остеопороз, редко видим сужение суставной щели, часто выявляется остеолиз.[11]
Дифференциальная диагностика:
- гнойный артрит;
- болезнь отложения кристаллов пирофосфата кальция дигидрата;
- ревматоидный артрит;
- реактивный артрит;
- псориатический артрит;
- остеоартроз.
Стоит обратить внимание на то, что во время приступа уровень содержания мочевой кислоты в крови может быть нормальным, так как она в этот момент усиленно выводится почками. На ее уровень в крови не следует ориентироваться при постановке диагноза.
Лечение подагры
Нелекарственные методы:
- соблюдение диеты;
- ограничение употребления алкоголя;
- уменьшение избыточного веса.
Диета при подагре является довольно строгой, но выполнение диетических рекомендаций является залогом успешного лечения. Продукты, которые богаты пуринами, подлежат исключению или минимизации. Обильное щелочное питье помогает почкам избавиться от избытка мочевой кислоты в крови (почки — единственный орган, выводящий мочевую кислоту).
Начнем с главного источника пуринов — птицы и мяса. Курица — один из самых вредных видов птицы. Курице немного уступают (содержат меньше пуринов) утка и гусь. Индейка замыкает список, обладая самым низким содержанием пуринов среди птицы. Говядина — лидер среди мясных продуктов по содержанию пуринов, далее идут телятина и свинина, баранина.
Что касается рыбы, то самые вредные — лососевые виды, далее шпроты, килька, сардины, треска. Морские обитатели, живущие в раковинах (устрицы), являются самыми богатыми на пурины. Субпродукты также очень вредны (мозги, печень, легкие, почки), так же, как и холодец, мясные бульоны и соусы. Колбасу (любую) стоит полностью исключить из рациона. Не рекомендуются также: грибы и грибные бульоны, бобовые, щавель, яйца, шоколад, дрожжи, рис полированный, инжир, геркулес, капуста цветная, дрожжи. Алкогольные напитки запрещены (особое внимание пиву, вину, шампанскому).
Объем употребляемой за сутки жидкости — 2-2,5 литра. Рекомендовано щелочное питье: щелочная минеральная вода, вода с добавлением лимона, соки.
Теперь о бедных пуринами продуктах — как раз о тех, которые необходимо есть. Ими являются: молоко и молочные, молочнокислые продукты, многие овощи (капуста белокочанная, картофель, огурцы, помидоры, морковь, лук), орехи, фрукты, мучные изделия, крупы, мед, масло сливочное. Отварное мясо и рыбу рекомендуется есть 2-3 раза в неделю. Можно есть сало, так как жир почти не содержит пуринов. Некоторые исследования свидетельствуют, что 1,5 литра кофе в день приравнивается к 100 мг аллопуринола, а таккже известно, что вишня и черешня обладают гипоурикемическим действием.[4][15]
Лекарственные методы
Лечение приступа подагры:
- колхицин и нестероидные противовоспалительные препараты — это первое, чем стоит лечить приступ подагры. Колхицин является растительным препаратом (производное безвременника). При приеме колхицина довольно часто возникают побочные эффекты (рвота, жидкий стул, сильный дискомфорт в животе, синдром мальабсорбции, геморрагический энтероколит, редко возникает миелосупрессия и гиперкоагуляция), поэтому стоит строго придерживаться рекомендуемых дозировок. Нестероидные противовоспалительные препараты (ацеклофенак, нимесулид, диклофенак, эторикоксиб) стоит принимать в максимальных терапевтических дозировках — меньшие могут быть неэффективны. Анальгетики при подагре неэффективны;
- глюкокортикоиды внутрисуставно, внутрь или парентерально, когда противопоказан колхицин, нестероидные противовоспалительные препараты или же лечение ими неэффективно. Эти препараты дают выраженный эффект, но должны быть назначены только врачом, злоупотребление глюкокортикоидами имеет необратимые последствия (развитие сахарного диабета, неконтролируемая артериальная гипертензия и т. д.);
- канакинумаб (Иларис) — моноклональные антитела к интерлейкину-1, используются у пациентов с частыми приступами (более трех приступов за последний год), которые не могут принимать колхицин и НПВП.[12][20]
Лечение хроничекого подагрического артрита
Чтобы успешно лечить хроническую подагру, нужно предупредить образование и растворить уже имеющиеся кристаллы моноурата натрия, а для этого необходимо поддерживать уровень мочевой кислоты ниже 360 мкмоль/л.
- аллопуринол — урикодепрессор, доза подбирается индивидуально с врачом. При почечной недостаточности доза подбирается под особым контролем. Аллопуринол подлежит отмене во время приступа;[18]
- фебуксостат (аденурик) — используется при неэффективности аллопуринола, выводится печенью, является альтернативой для лечения пациентов с патологией почек;
- бензбромарон — блокирует обратное всасывание мочевой кислоты в канальцах почек и способствует ее выведению через почки и кишечник;
- пеглотиказа — раствор ферментов, который расщепляет подагрические соли, в РФ не зарегистрирован, применятся только при тяжелом течении подагры;
- первое время, для исключения повторных приступов, можно использовать колхицин (0,5-1,0 грамм в сутки).[5][16]
Пациенты подлежат диспансерному наблюдению у врача-ревматолога. Врач определяет периодичность контроля анализов, меняет (увеличивает или уменьшает) дозы получаемых препаратов, занимается лечением приступа. Противоподагрические средства принимаются длительное время. Также к лечению сопутствующей патологии могут быть подключены смежные специалисты (кардиолог, эндокринолог, уролог, нефролог). Пациент может быть госпитализирован в ревматологическое отделение при длительном по времени приступе, неэффективном лечении на амбулаторном этапе, а также для подбора постоянной терапии.
Прогноз. Профилактика
Прогноз зависит от своевременности и успешности начатого лечения, приверженности пациента к лечению, соблюдения диетических рекомендаций. По большей части прогноз благоприятный, но он ухудшается при развитии поражения почек, которое может стать даже причиной смерти пациента.
Строгое соблюдение диеты является основным моментом в профилактике приступов подагры. Необходимо ограничить употребление алкоголя, не принимать некоторые лекарства (мочегонные препараты из группы тиазидов и петлевые мочегонные, неселективные бета-блокаторы, аспирин, никотиновую кислоту, леводопу). Если пациент худеет, то следует опасаться быстрой потери веса. Нужно стараться избегать обезвоживания и тяжелых физических нагрузок, воздействия низких температур. В профилактических целях аллопуринол может быть назначен только пациентам, страдающим онкологическими заболеваниями и получающим химиотерапию.[14]
Источник
