Ревматоидный артрит (РА): атлас фотографийРевматоидный артрит (РА) — хроническое прогрессирующее аутоиммунное воспалительное заболевание с полисуставным характером поражения, причина заболевания неизвестна. Заболевание характеризуется разрушением суставных поверхностей костей и инвалидизацией пациентов, зачастую оно сопровождается и внесуставными поражениями. Серологическими признаками РА является наличие в крови ревматоидного фактора и анти-филаггриновых антител. Заболеваемость РА составляет примерно 1% среди взрослого населения. Заболевание может начаться в любом возрасте, однако, наиболее часто — в возрасте 35-55 лет. Соотношение между женщинами и мужчинами составляет 3:1. Часто наблюдается семейный характер заболевания. У 50% пациентов обнаруживается тканевой антиген HLA-Dr4. Наряду с генетическими причинами важную роль в развитии заболевания играют и внешние факторы. Для диагностики РА используются критерии, принятые Американской ассоциацией ревматологов (ARA). В упрощенном варианте они выглядят следующим образом:
1) утренняя скованность в суставах (продолжающаяся минимум один час в течение более шести недель),
2) наличие артрита (с поражением как минимум трех групп суставов и продолжающегося более шести недель),
3) артрит суставов кистей (длящийся более шести недель),
4) симметричное поражение суставов, продолжающееся более шести недель,
5) наличие ревматоидных узелков,
6) повышенное количество ревматоидного фактора в сыворотке крови,
7) рентгенологические изменения (краевые эрозии или полосатый остеопороз). Диагноз РА считается достоверным, если имеется, по крайней мере, четыре из вышеперечисленных критериев. В зависимости от выраженности анатомо-функциональных нарушений, выделяют четыре стадии заболевания (по Штейнброкеру). Анатомически выделяют следующие стадии: 1) начальная, 2) умеренно выраженных изменений, 3) выраженных изменений, 4) заключительная. У одного и того же пациента одновременно могут присутствовать различные стадии изменений суставов. 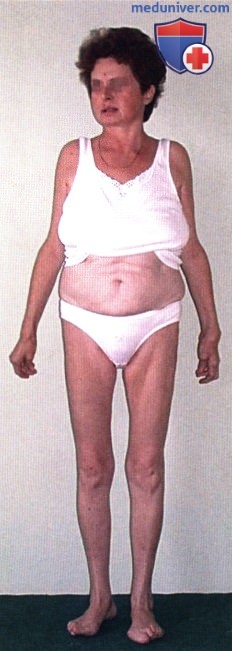
Ранняя стадия РА у женщины: типичные симметричные деформации кистей и стоп, легкая отечность обоих коленных суставов.
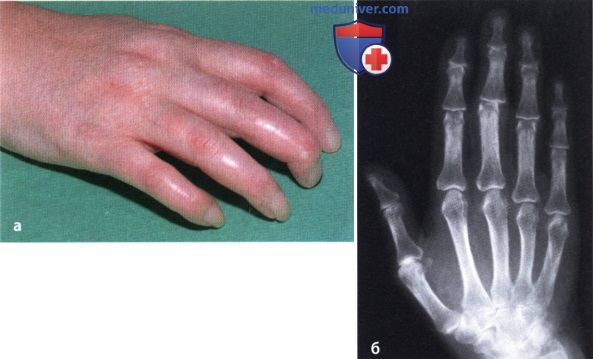
Подозрение на наличие РА в ранней стадии, веретеновидный отек пальцев кисти (а); при рентгенографии определяется полосовидная периартикулярная атрофия костной ткани фаланг (б).
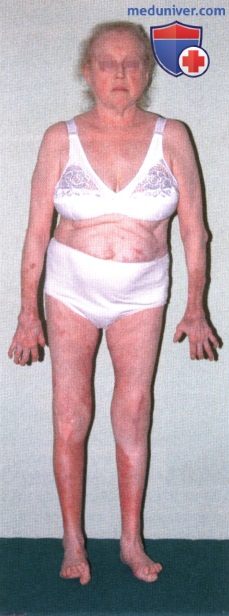
Признаки тяжелого течения РА. Эта женщина страдает РА в течение 20 лет. Обратите внимание на изменение формы лица вследствие длительного приема кортикостероидов, типичные деформации кистей и стоп.
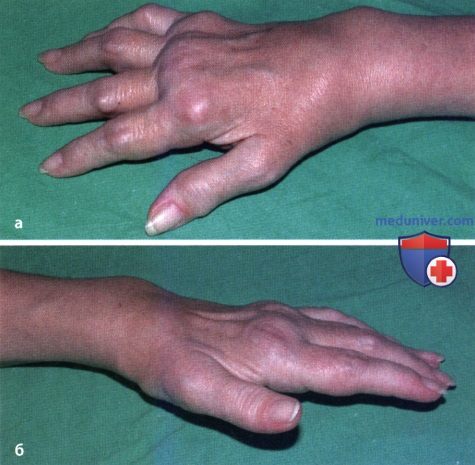
Умеренно выраженные типичные деформации кисти. Отек и синовит пястно-фаланговых (ПФС), проксимальных межфаланговых (ПМФС) и лучезапястного сустава, легкая локтевая девиация пальцев (а). Атрофия мышц кисти (б).
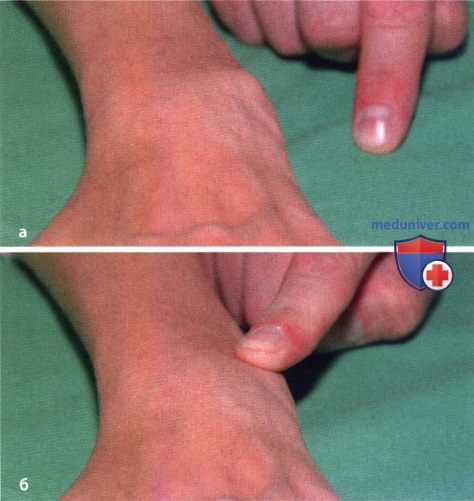
Синовиит лучелоктевого сочленения, сухожилие локтевого разгибателя запястья соскальзывает в ладонном направлении, а головка локтевой кости смещается в тыльную сторону (а). Ее легко можно вернуть в нормальное положение, надавив на нее пальцем, однако, по прекращении давления головка вновь возвращается в положение подвывиха: симптом «клавиши» (б).
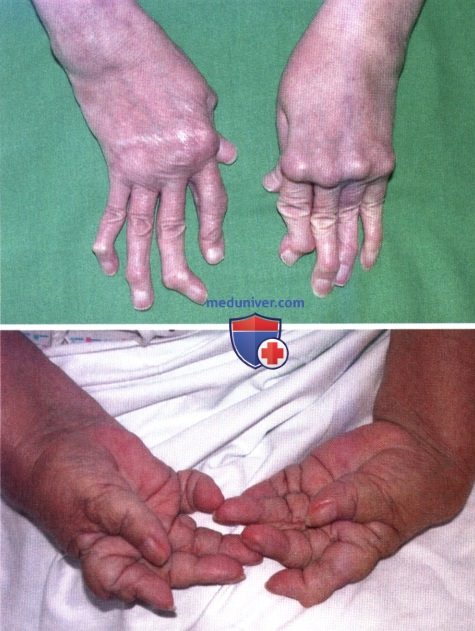
Тяжелая двусторонняя деформация кистей и лучезапястных суставов. Типичная деформация пальцев в виде лебединой шеи: ПМФС в положении разгибания, дистальные межфаланговые суставы (ДМФС) в положении сгибания. Указательный палец деформирован в форме пуговичной петли: ПМФС в положении сгибания, ДМФС в положении разгибания. Подвывих в ПФС (а). Деформация всех суставов кистей называется мутилирующей формой заболевания (б).
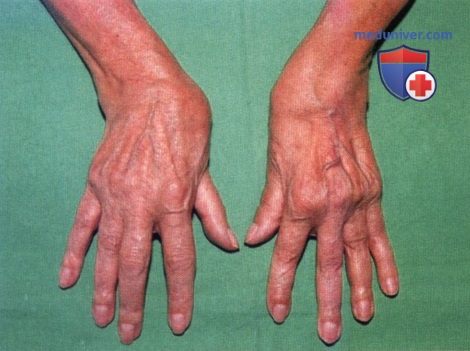
Так называемый «сколиоз» кистей, локтевая девиация в лучезапястных суставах.
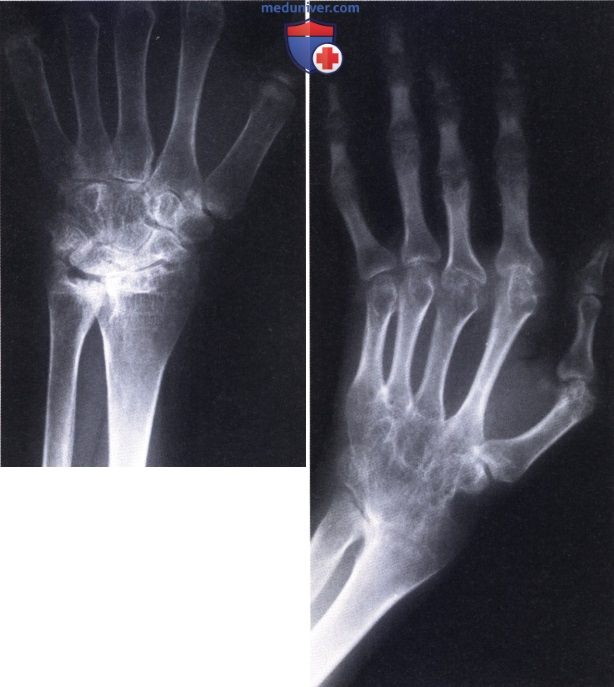
Рентгенологические проявления умеренно выраженных и выраженных изменений суставов при РА. Разрушение эпифиза локтевой кости, уменьшение ширины суставных щелей лучезапястного и межзапястных суставов (а). Заключительная стадия заболевания—анкилоз лучезапястного сустава, кости запястья срастаются друг с другом, образуя единую запястную кость (os carpi) (б).
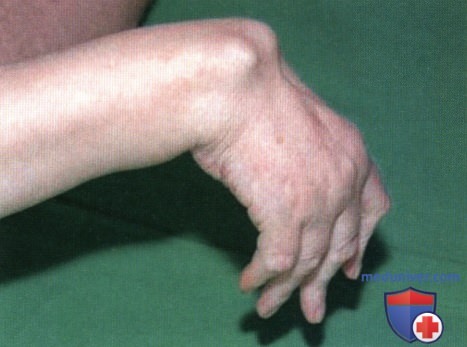
Поздняя стадия деформации лучезапястного сустава, смещение кисти в ладонную сторону, разрыв сухожилий разгибателей пальцев (симптом «упавших пальцев»). Запястье смещено в ладонную сторону ниже уровня лучевой кости.

Теносиновиит сухожилий разгибателей (а). Интраоперационная картина. Гипертрофированная синовиальная оболочка проникает в сухожилия (б). Ткань гипертрофированной синовиальной оболочки и содержащиеся в ней ферменты повреждают связки и сухожилия и расслаивают их. Таков механизм развития деформаций суставов, возникновения подвывихов и разрывов сухожилий.
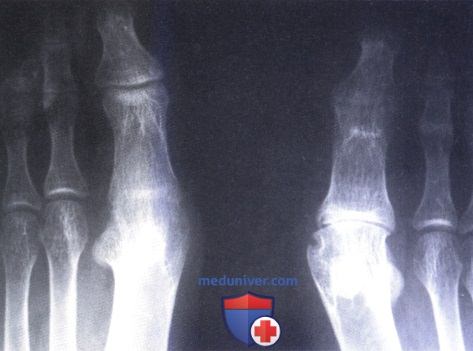
Ранний диагностический признак РА — краевая эрозия в области головки I плюсневой кости. На другой стопе — спонтанный анкилоз I плюсне-фалангового сустава. У одного и того же пациента могут одновременно иметь место различные рентгенологические стадии заболевания.
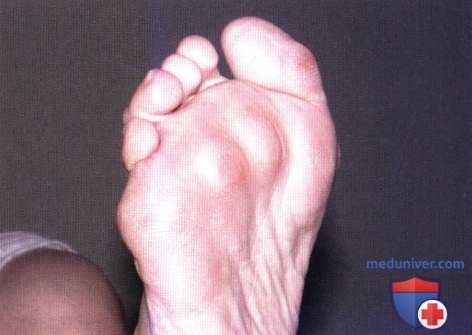
Хронический бурсит, синовиит плюснефаланговых суставов (ПФС) вызывает отек на подошвенной поверхности стопы в области опущенных головок плюсневых костей, приводя к развитию выраженной метатарзалгии.
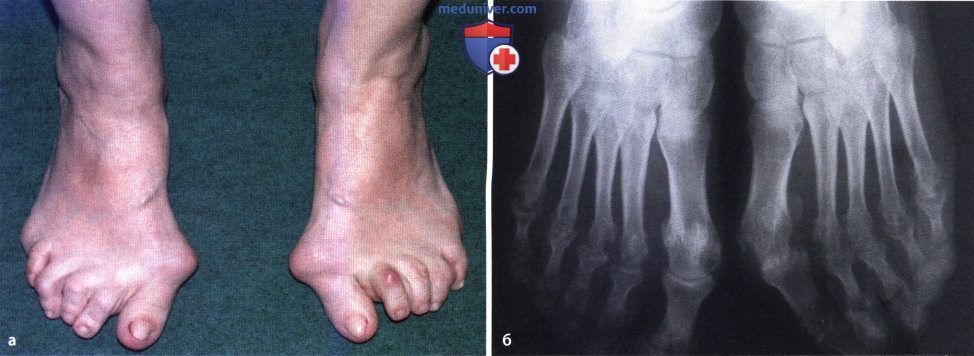
Тяжелая деформация переднего отдела стопы и плоскостопие. Вальгусная деформация первых пальцев, молоткообразная деформация пальцев, разрушение ПФС и плоскостопие. Наружная девиация пальцев (а). Рентгенография подтверждает наружную девиацию пальцев, разрушение ПФС и эрозии суставных концов костей (б).
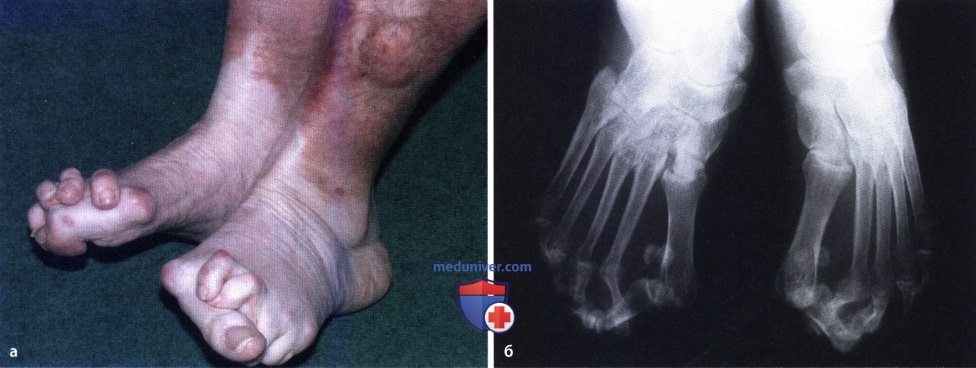
Для РА характерны гиперпигментация кожи или наоборот, исчезновение пигментации. Атрофия кожи развивается вследствие самого заболевания либо на фоне лечения глюкокортикоидами. Вследствие развития васкулита могут формироваться язвы на коже; на фото виден рубец после заживления язвы, тяжелая деформация передних отделов стоп, вальгусная деформация заднего отдела стопы вследствие поражения подтаранного сустава (а). На рентгенограмме видны тяжелые подвывихи и вывихи в ПФС и ПМФС пальцев стоп (б).
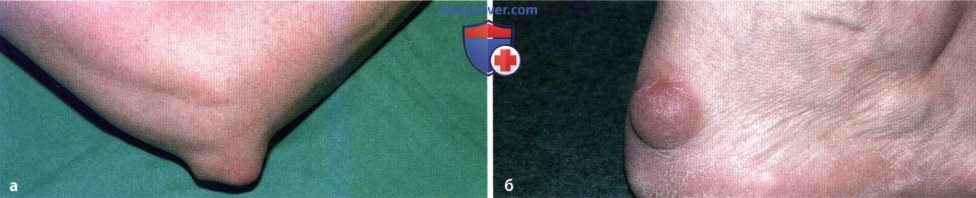
Типичная локализация ревматоидных узелков: в области локтевого отростка (а) и ахиллова сухожилия (б). Узелки появляются в основном под кожей на разгибательной поверхности конечностей в областях, подвергающихся давлению. Их размер может варьировать от рисового зернышка до величины грецкого ореха. Иногда они дренируются наружу, инфицируются, что тяжело поддается лечению (свищевой ревматизм).
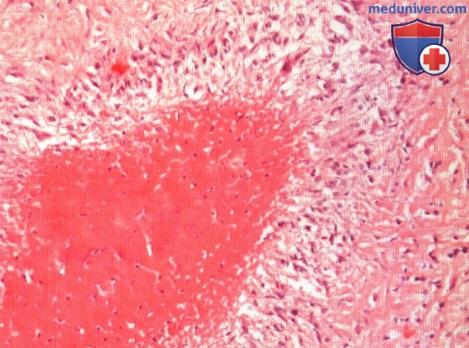
Микроскопическая картина ревматоидного узелка имеет диагностическое значение. Центральная зона некроза окружена широким ободком из гистиоцитов.
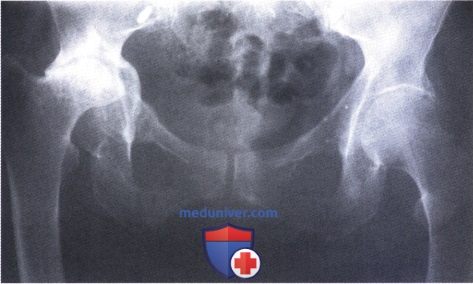
Остеопороз, вызванный основным заболеванием, терапией глюкокортикоидами и снижением активности пациента, приводит к вторичной протрузии тазобедренного сустава и окончательному истончению стенки вертлужной впадины. Справа развился некроз головки бедра (обратите внимание на компрессию и деформацию головки бедра), это может быть результатом терапии глюкокортикоидами и/или васкулита.

Перелом Милкмана большеберцовой и малоберцовой кости и вальгусная деформация коленного сустава (а) — оба состояния часто встречаются при РА. Интраоперационная картина: выраженная гипертрофия синовиальной оболочки, которая заполняет собой межмыщелковое пространство и образует паннус на суставной поверхности мыщелка (стрелка) (б). Паннус разрушает хрящевую поверхность мыщелка как механически, так и за счет своей ферментативной активности. Высокое внутрисуставное давление вызывает растяжение капсулы сустава, сопровождающееся болевым синдромом, нестабильность сустава и рефлекторную мышечную атрофию.
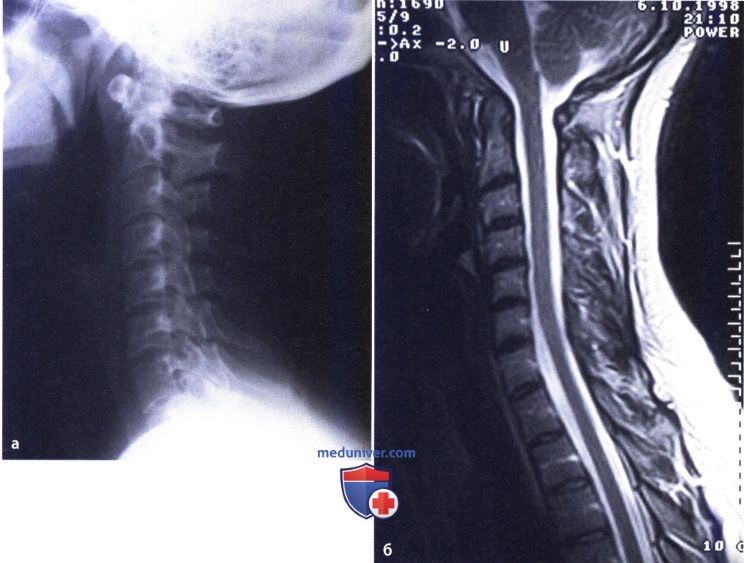
Рентгенограмма (а) и МР-скан (б) в ранней стадии РА. Начальные явления синовита атланто-аксиального сочленения и умеренный подвывих. При МРТ определяются нормальные размеры ликворного пространства вокруг спинного мозга, поражение спинного мозга отсутствует.
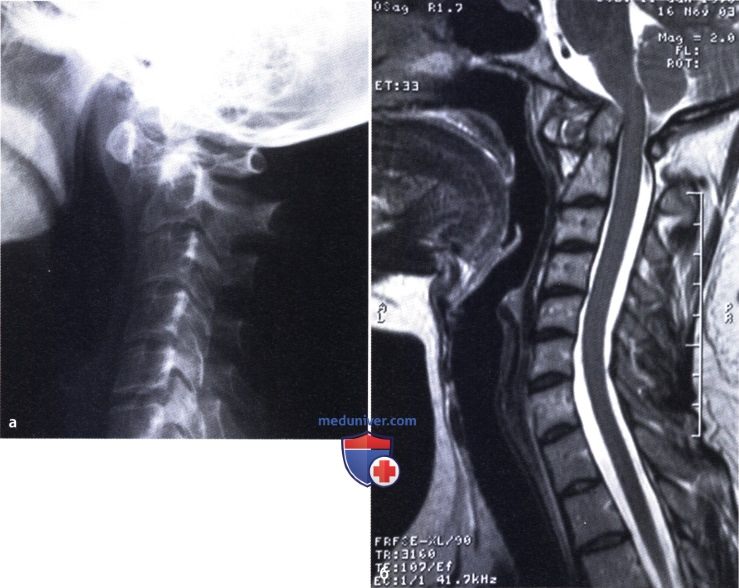
Рентгенограмма (а) и МР-скан (б) в поздней стадии РА. Выраженный синовиит и подвывих в атланто-аксиальном сочленении, вывих (дорзо-краниальное смещение), компрессия спинного мозга. Причиной внезапной смерти больных РА часто становится компрессия спинного мозга зубовидным отростком второго шейного позвонка. Если расстояние между задней стенкой зубовидного отростка и передней стенкой задней дуги атланта становится равным 14 мм или менее, необходимо оперативное лечение независимо от неврологического статуса пациента. Неврологические изменения, как правило, необратимы.
— Также рекомендуем «Ювенильный идиопатический артрит (ЮИА): атлас фотографий» Редактор: Искандер Милевски. Дата публикации: 11.7.2020 |



















