Сосискообразные пальцы при артрите фото

Сотни тысяч людей на Земле страдают от артрита – мучительного заболевания опорно-двигательной системы, которое ещё в Vвеке до н.э. описывал Гиппократ.
Под наименованием «артриты» специалисты традиционно понимают целую группу заболеваний, которые поражают суставы и носят воспалительный характер. Причём воспалительный процесс рано или поздно охватывает все элементы сустава: гиалиновый хрящ, внутреннюю синовиальную оболочку, суставную капсулу (сумку) и другие части.
 Что такое артрит пальцев рук
Что такое артрит пальцев рук
 Существует несколько разновидностей артрита, отличающихся по причине возникновения:
Существует несколько разновидностей артрита, отличающихся по причине возникновения:
- ревматоидный (аутоиммунное заболевание, вызванное сбоем в иммунной системе);
- инфекционно-аллергический (реактивный и др.);
- подагрический артрит (связанный с нарушением общего обмена веществ);
- травматический (развивающийся из-за механических повреждений);
- остеоартроз (очень частое дегенеративное заболевание с воспалительным компонентом).
Все виды артрита опасны разрушительным действием непосредственно на опорно-двигательный аппарат, а также вовлечением в болезнетворный процесс иных, порой жизненно важных, органов: сердца, почек, глаз.
Помимо этиологии, артриты разделяют по месту локализации воспаления. Распространенным заболеванием является артрит пальцев рук. Это периферический вид артрита, поскольку затрагивает мелкие суставы – пястно-фаланговые и плюснефаланговые.
Артрит суставов пальцев рук типичен, например, для артрита ревматоидного вида. При этом суставы поражаются симметрично – это считается одним из ярких, диагностически значимых признаков.
Отмечено, что женщины страдают артритом пальцев значительно чаще в сравнении с мужским полом, по разным данным – в 2-4 раза. Вероятно, это в некоторой степени связано с тем, что представительницы слабого пола гораздо больше уделяют времени и сил мелкой однообразной работе, ведущей к истиранию и воспалению суставов пальцев рук: это шитьё, вышивание, чистка и резка продуктов при готовке, печатание на клавиатуре.
Еще одним значимым фактором, повышающим заболеваемость артрозом кистей, является гормональный фон женщины. Так, на развитие артрита влияет дефицит эстрогена, играющего важную роль в костно-суставном балансе. Происходит это во время климакса (менопаузы).
Как правило, артрит пальцев начинается с воспаления суставной внутренней оболочки. Затем артропатия расширяется и захватывает все новые «территории»: суставную капсулу, хрящевую ткань. Доходит до сухожилий, связок и мышц, затем приводит к повреждению кости. Пациент страдает от боли и скованности (симптом перчаток), суставы пальцев опухают и деформируются, превращаясь в уродливые шишки.
Нелеченный артрит неуклонно прогрессирует и способен стать хроническим. Воспаление может захватывать все новые и новые участки, лишать человека бытовых умений, возможности выполнять повседневные дела, а также профессиональные обязанности. Неизбежным финалом может стать потеря трудоспособности. Поэтому важно начать заниматься профилактикой и комплексным лечением суставов кистей рук как можно раньше.
 Симптомы артрита пальцев рук
Симптомы артрита пальцев рук
Симптоматическую картину при артрите суставов рук составляют следующие признаки:
- боль, причем если поначалу она возникает при движениях, то позднее мучает пациента даже в покое;
- дискомфорт и скованность в пораженных суставах кисти;
- ограничение подвижности, скованность в кистях, будто на них надели узкую перчатку, особенно по утрам;
- реакция на перепады атмосферного давления, перемену погоды, сырость;
- локальное повышение температуры (показатель воспаления);
- покраснение кожных покровов;
- отечность;
- крепитация – характерные звуки (скрип, похрустывание);
- деформация пальцев (кривизна, шишки, узлы)
 Кроме общих признаков могут отмечаться дополнительные: слабость, температура, сыпь, поражение иных органов.
Кроме общих признаков могут отмечаться дополнительные: слабость, температура, сыпь, поражение иных органов.
Специфическими для ревматоидного артрита рук считаются симметричные деформации суставов – «ласты моржа». Руки делаются похожими на веретено. Присутствуют головокружения, резь в глазах, боли в груди, чувство онемелости в пальцах рук, падает вес тела.
Если артрит имеет подагрическую основу, возле суставов формируются солевые отложения в виде узлов – тофусов. Приступы чаще происходят по ночам, после обильного ужина или употребления спиртного.
Для остеоартроза характерны специфические узелки Гебердена.
При артрите, вызванном псориазом, слоятся ногти, пальцы опухают, становятся толстыми. Боли обычно не слишком сильные и мучают больного лишь в утреннюю пору.
Инфекционный артрит предполагает наличие симптомов интоксикации организма – тошноту, позывы к рвоте (чаще у детей), озноб.
Реактивный артрит – очень частая патология суставов пальцев рук с неравномерным поражением тканей. По первым признакам похож на обыкновенную простуду, что выражается недомоганием, высокой температурой, головными болями. Боль в самих пальцах обычно терпимая. Нередко сопровождают воспаление мочеполовой системы, частые позывы, рези при мочеиспускании. Влияет на глаза и зачастую провоцирует конъюнктивит.
 Диагностика
Диагностика
Диагноз «артрит суставов пальцев» ставится на основании жалоб пациента, врачебного осмотра, результатов лабораторных и аппаратных исследований.
Обязательный метод – рентгенография. Это по-прежнему информативный и доступный способ получить необходимые данные. Рентгеновский снимок выполняется в двух проекциях и демонстрирует различные степени разрушения суставов пальцев при артрите.
Рентген показывает пористость костей и суставов (остеопороз), уменьшение суставного просвета, дефекты (эрозии) на суставных поверхностях, заращение межхрящевого просвета фиброзной или костной тканью (анкилоз), ведущий к утрате двигательной функции.
Кроме того, рентген позволяет увидеть вывихи и подвывихи суставов, что может говорить о хроническом артрите.
Помимо рентгенологии доктор может назначить артроскопию, компьютерную и магнитно-резонансную томографию, а также УЗИ сустава.
Анализы крови дают возможность оценить показатель скорости оседания эритроцитов (СОЭ), уровень лейкоцитов (белых кровяных телец, указывающих на присутствие воспаления), гемоглобина. Кроме этого, может быть необходимо выявить острофазовые показатели, а при подозрении на ревматоидный артрит – ревматоидный фактор.
Если диагностируется подагрический артрит, назначаются анализы на мочевую кислоту в моче и крови.
 Лечение артрита пальцев
Лечение артрита пальцев
 Если болят пальцы на руках, необходимо первым делом обратиться к участковому терапевту, который проведет первичный осмотр и назначит основные анализы. Затем может потребоваться посещение ревматолога, фтизиатра, инфекциониста, а также дополнительные исследования.
Если болят пальцы на руках, необходимо первым делом обратиться к участковому терапевту, который проведет первичный осмотр и назначит основные анализы. Затем может потребоваться посещение ревматолога, фтизиатра, инфекциониста, а также дополнительные исследования.
Полная информация о патологии в суставах пальцев рук позволит специалисту подобрать лечебный комплекс, который поможет избежать непоправимых последствий артрита. Врач обязательно учитывает этиологический фактор.
Лечиться придётся длительно. Для начала необходимо скорректировать режим и систему питания (о диете при артрите пальцев рук читайте ниже). Нужно защищаться от переохлаждения кистей рук, исключить труд, связанный с постоянной микротравматизацией пальцев (химическими средствами, работой с вибрирующим инструментом).
 Основной объем лечения составляют медикаментозные препараты целенаправленного действия.
Основной объем лечения составляют медикаментозные препараты целенаправленного действия.
Для устранения боли, отека, воспаления применяются нестероидные противовоспалительные средства (НПВС), в виде таблетированных форм, инъекций, а также наружных препаратов – мазей, гелей, кремов.
Поскольку лечение обычно долговременное, то одновременно с НПВС могут прописываться блокаторы гистаминовых рецепторов и ингибиторы протонной помпы – для защиты желудка.
Сосудорасширяющие препараты курсами – для улучшения кровоснабжения и питания органов.
Хондропротективные средства с хондроитином и глюкозамином в составе призваны помочь восстановлению разрушенной хрящевой ткани. Обязателен долговременный курсовый приём.
Кортикостероиды, в том числе внутрисуставно – при тяжёлом состоянии и неэффективности НПВС.
Антибиотики (пенициллины и макролиды) – для уничтожения патогенных бактерий в случае инфекционного артрита или гнойной формы артрита.
Витамины, общеукрепляющие лекарства, биодобавки с пивными дрожжами и кальцием.
 Физиотерапия при артрите пальцев рук является неотъемлемой частью лечебного комплекса и подразумевает применение методов, основанных на естественных физических факторах. Физиотерапия при артрите рук позволяет получить максимальный терапевтический эффект при минимальных, щадящих нагрузках на организм.
Физиотерапия при артрите пальцев рук является неотъемлемой частью лечебного комплекса и подразумевает применение методов, основанных на естественных физических факторах. Физиотерапия при артрите рук позволяет получить максимальный терапевтический эффект при минимальных, щадящих нагрузках на организм.
Значимые ее достоинства – доступность и сочетаемость с различными лечебными средствами в рамках комплексного лечения, бережное действие на организм, длительный эффект, отсутствие побочных явлений.
Главная задача физиолечения при артрите пальцев рук – повышение функциональной активности сустава и снятие боли.
Физиотерапия способна значительно улучшить качество жизни и самочувствие при артрите пальцев рук. Нужно принять во внимание, что не все методы применимы в стадии обострения, поэтому необходима консультация врача.
Популярны и результативны следующие физиотерапевтические методы:
 Терапия магнитным импульсным полем (магнитотерапия). Активизирует микроциркуляцию и кровоснабжение суставов питательными веществами. Помогает выведению продуктов воспаления и распада. Подавляет аутоиммунные реакции. Уменьшает боль, отёчность, тормозит процессы дегенерации хряща. Повышает проницаемость сосудов и усвояемость лекарств – можно проводить процедуры после нанесения мази (магнитофорез). Улучшает подвижность. Удобна тем, что можно проходить курсы прямо на дому, с помощью портативных аппаратов магнитотерапии.
Терапия магнитным импульсным полем (магнитотерапия). Активизирует микроциркуляцию и кровоснабжение суставов питательными веществами. Помогает выведению продуктов воспаления и распада. Подавляет аутоиммунные реакции. Уменьшает боль, отёчность, тормозит процессы дегенерации хряща. Повышает проницаемость сосудов и усвояемость лекарств – можно проводить процедуры после нанесения мази (магнитофорез). Улучшает подвижность. Удобна тем, что можно проходить курсы прямо на дому, с помощью портативных аппаратов магнитотерапии.
Ультрафиолетовое облучение (УФО). Снижает чувствительность в пораженной зоне, устраняет болевые ощущения. Способствует синтезу в организме витамина D3, необходимого для усвоения кальция, важного для костно-мышечной системы. Стимулирует обменные процессы в суставах пальцев рук.
Электрофорез – это введение лекарств в толщу мышц сквозь кожу посредством электрического тока. Ускоряет кровоток в суставах пальцев рук, снимает воспаление, отёк и боль. Устраняет судороги и спазмы. Обычно оказывает пролонгированное лечебное действие.
Фонофорез – аналог электрофореза, только лечебное средство вводится с помощью звуковой волны. Усиливает эффект фармпрепаратов, стимулирует восстановление суставов.
Лазерное лечение. Направлено на снятие воспаления и болевого синдрома, улучшает восстановление тканей пальцев рук. При тяжелой форме артрита не применяется.
УВЧ – воздействие на суставы ультравысокочастотными волнами. Метод помогает избавиться от боли, воспаления и отёка. Противопоказан при гипертонии.
Иглоукалывание (рефлексотерапия). Метод основан на реакциях на раздражитель – торможении и возбуждении. Иглы вводятся в биоактивные точки на пальцах. Процедура даёт возможность снять боль и улучшить тонус мышц. Как правило, не назначается детям и глубоко пожилым пациентам.
Ультразвук. Повышает всасываемость гормональных мазей и других наружных средств. Противопоказан при стенокардии и болезни Бехтерева.
Бальнеотерапия – водные процедуры, лечебные ванны и ванночки (радоновые, солевые, нафталановые, растительные, сероводородные, йодобромные). Улучшают кровообращение, обменные процессы, трофику тканей, стимулируют регенерацию, снижают воспаление и боли. Особенно результативны на ранних стадиях артрита. Часто назначаются при ревматоидном артрите, рекомендованы в рамках санаторно-курортного лечения в Сочи, Евпатории, Пятигорске.
 Грязелечение. Обертывания, аппликации, ванны оказывают тепловое и механическое действие. Питает ткани полезными минералами и биоактивными веществами, помогает ликвидировать воспалительный процесс и стойкую боль. Метод хорошо подходит при подагрическом и инфекционном артрите рук.
Грязелечение. Обертывания, аппликации, ванны оказывают тепловое и механическое действие. Питает ткани полезными минералами и биоактивными веществами, помогает ликвидировать воспалительный процесс и стойкую боль. Метод хорошо подходит при подагрическом и инфекционном артрите рук.
Парафиновые обертывания. Обычно применяются в качестве вспомогательных методов. Парафин растапливается на водяной бане и остужается до терпимой температуры. Суставы пальцев рук обмазывают парафиновой массой или накладывают на них парафиновые «лепёшки», сверху обматывают полиэтиленом и мягкой тканью. Улучшается кровообращения, уменьшается боль. Не используется при остеоартрите.
Массаж и мануальная терапия. Признанные, популярные и очень эффективные методы лечебного комплекса. При артрите суставов рук необходим местный массаж — он наращивает мышечную силу, укрепляет мышцы, снимает спазмы, разгоняет кровь. Болевые ощущения становятся слабее.
 ЛФК при артрите, а также для его профилактики может быть очень эффективна для укрепления мышц и суставов и предотвращения развития артрита кистей.
ЛФК при артрите, а также для его профилактики может быть очень эффективна для укрепления мышц и суставов и предотвращения развития артрита кистей.
Заниматься упражнениями необходимо в фазу ремиссии, когда нет болевых ощущений и отёчности. Максимальную пользу приносит специально разработанная система упражнений, которую рекомендует лечащий врач. Физкультура помогает улучшить кровообращение и иннервацию суставов, повысить двигательные умения, предотвратить спайки и анкилоз.
Каждое упражнение надо выполнять 4-5 раз, нельзя действовать «через боль». Наиболее универсальны и полезны могут быть вращения в лучезапястных суставах, сжимания-разжимания пальцев рук, сгибание кистей.
Полезно «выбивание дроби» пальцами рук на ровной поверхности стола, катание мяча в ладонях, перебирание чёток.
Можно сцепить руки в замок и поднять их вверх, вывернув тыльную сторону ладони к потолку. Если легкие упражнения освоены, пора приступить к умеренным силовым нагрузкам, добавив занятия с кистевым эспандером.
Примите во внимание, что лечебную гимнастику для пальцев рук нужно проводить систематически и не бросать даже при улучшении состояния.

 Правильная диета при любом виде артрита, в том числе при артрите пальцев рук, предполагает минимальное употребление соли вплоть до исключения. Кроме того, следует забыть о жареных, солёных, жирных, копчёных, маринованных и острых блюдах, сладостях и сдобе, газированных напитках, алкоголе и кофе. Нужно снизить потребление сдобы и сладостей, заменить красное мясо на птицу. При подагрическом артрите назначается стол № 6, исключающий бобы, изделия из шоколада, красное вино и некоторые другие продукты.
Правильная диета при любом виде артрита, в том числе при артрите пальцев рук, предполагает минимальное употребление соли вплоть до исключения. Кроме того, следует забыть о жареных, солёных, жирных, копчёных, маринованных и острых блюдах, сладостях и сдобе, газированных напитках, алкоголе и кофе. Нужно снизить потребление сдобы и сладостей, заменить красное мясо на птицу. При подагрическом артрите назначается стол № 6, исключающий бобы, изделия из шоколада, красное вино и некоторые другие продукты.
А вот цельнозерновые каши, фрукты и овощи, запеченные нежирные рыба и мясо, сыры, творог, другие белковые молочные продукты, пища, богатая кальцием и омега-кислотами, – приветствуются и будут очень полезны для суставов при артрите пальцев рук.
Сбалансированная диета способствует нормализации веса, что важно при суставных заболеваниях.
 В помощь профессиональному лечебному комплексу при артрите суставов кисти и пальцев рук могут оказаться кстати проверенные народные рецепты.
В помощь профессиональному лечебному комплексу при артрите суставов кисти и пальцев рук могут оказаться кстати проверенные народные рецепты.
Спиртовая настойка коры черёмухи, белой акации, цветков лилии, нанесённая на поражённые участки помогает унять боль.
Компрессы из репчатого лука, растёртого в кашицу, разогревают и повышают местный кровоток. Можно смешать мед с водкой, пропитать ткань и наложить на пальцы рук.
Многие пациенты с артритом хорошо отзываются о домашнем креме из меда и яичных желтков, который нужно втирать в больные пальцы и кисти рук.
Благотворное общеукрепляющее действие оказывают чайные напитки из ромашки, мелиссы, брусники, шиповника, листьев смородины.
 Профилактика
Профилактика
Чтобы не допустить развития артрита пальцев, либо поддерживать устойчивую ремиссию и не допускать обострений при имеющемся заболевании, важно добросовестно выполнять ряд полезных пищевых рекомендаций.
Во-первых, нужно пересмотреть свой рацион. Есть больше свежих овощей, фруктов, богатых клетчаткой и витаминами, животные жиры, напротив, следует употреблять минимально. Кроме того, для каждого вида артрита есть собственные нюансы правильного питания (см. выше).
Во-вторых, надо искоренить вредные привычки, исключить алкоголь и табак.
В-третьих, основательно и вовремя вылечивать иные заболевания, в том числе острые инфекции.
В-четвёртых, вести активный образ жизни, больше двигаться, заниматься специальными упражнениями, тренировать пальцы и кисти рук, улучшая в них кровообращение и метаболизм. Следует отметить, что при уже диагностированном артрите нагрузки должны быть скорректированы с учётом степени и формы заболевания.
Обобщая вышесказанное, мы можем сделать вывод, что успешное лечение и профилактика артрита пальцев рук напрямую зависят от скорейшего выявления заболевания и его этиологии, а также ответственного соблюдения назначенного специалистом комплексного лечения заболевания.
Источник
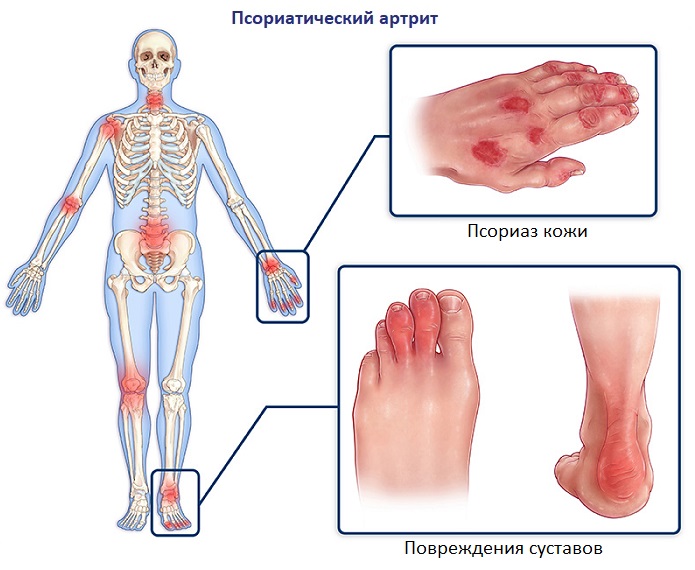
Псориатический артрит – это хроническое воспаление суставов, развивающееся на фоне псориаза (кожного аутоиммунного заболевания). Как правило, возрастная категория пациентов, страдающих данной патологией – от 25 до 65 лет.
Классическая особенность псориатического артрита – это опухание целиком пальцев рук и ног, что дает им «сосискообразный» вид. Это часто происходит вместе с изменениями ногтей, такими как появление в них маленьких точечных впадин, утолщение и отделение ногтевой пластины . Кожные симптомы, вызванные псориазом (например, покраснение, чешуйчатые и зудящие бляшки) часто предшествует появлению псориатическому артриту, но у 15% людей сыпь появляется уже позже.
Считается, что генетика играет важную роль в развитии данной болезни. Ожирение и определенные формы псориаза, как полагают, увеличивают риск.
Заболевание поражает до 30% людей с псориазом и встречается у детей и взрослых. Это заболевание встречается реже у людей азиатского или африканского происхождения и одинаково затрагивает мужчин и женщин.
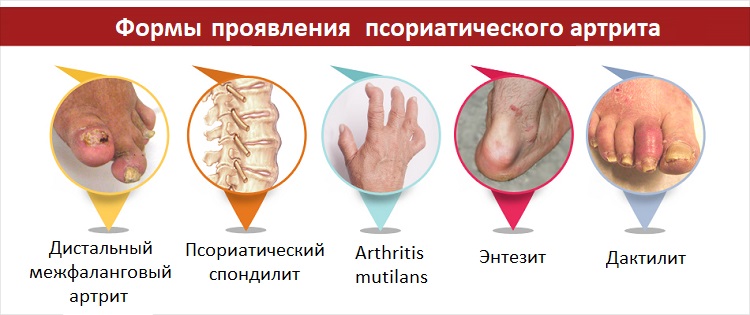
Характерные симптомы
Псориатический артрит поражает каждого десятого человека, страдающего псориазом. После возникновения первых признаков псориаза на коже, симптомы патологических изменений в суставных тканях появляются в среднем, через 15-25 лет.
Обычно присутствуют боль, отек или жесткость в одном или нескольких суставах при псориатическом артрите, а также они красные или теплые на ощупь.
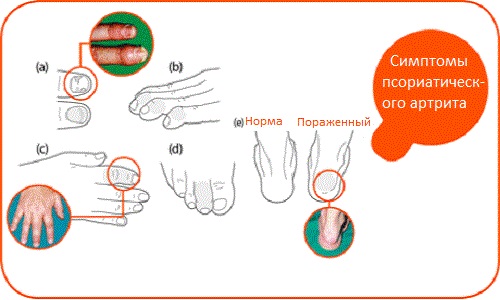 (а) изъязвление и обесцвечивание ногтей, (b) опухание фаланг пальцев, (c) и (d) «сосискообразные» пальцы (дактилит), (e) опухшие пятки у ахиллова сухожилия
(а) изъязвление и обесцвечивание ногтей, (b) опухание фаланг пальцев, (c) и (d) «сосискообразные» пальцы (дактилит), (e) опухшие пятки у ахиллова сухожилия
Псориатический артрит может развиваться поэтапно либо по острому сценарию, то есть негативные симптомы резко и агрессивно «атакуют» организм. Типичные изменения:
- увеличение и патологическое округление мелких суставов (1-4 штуки в первые 6 месяцев заболевания);
- болезненность, преимущественно ночью;
- утренняя скованность (сложно разогнуть или сжать ладонь);
- кожа над суставом приобретает красноватый оттенок или багровеет;
- множественные ассиметричные поражения суставов, но в 15% случаев артрит симетричен;
- если заболевание поражает костную ткань, то наблюдается укорочение пальцев;
- снижение плотности и эластичности связок приводит к частым вывихам и подвывихам (в первом случае происходит смещение суставных концов костей с их полным расхождением, во втором – сочлененные поверхности костей смещены, но между ними сохраняется контакт).
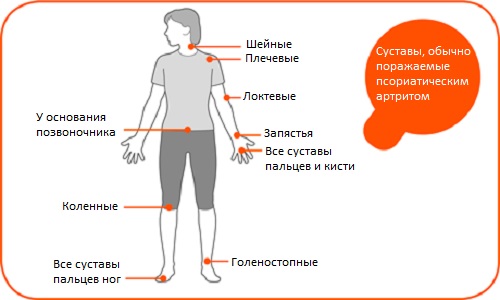
Вначале в воспалительный процесс вовлекаются мелкие суставы (пальцы рук и ног), а спустя время – крупные (плечевой, локтевой, голеностопный, коленный).
Наиболее характерный симптом псориатического артрита – это дактилит, который помогает отличить его от других типов артрита. При этой патологии у больного отмечается так называемая «сосискообразная» деформация пальцев рук или ног, их болезненное и ограниченное движение, также наблюдается местное воспаление кожи.
Еще один симптом, более типичный для данной формы артрита, чем для других, это воспаление ахиллесова сухожилия (задней части пятки) или подошвенной фасции (нижней части стопы). Также «любимыми» местами локализации является пяточный бугор, бугристость большеберцовой кости и дельтовидная поверхность плечевой кости. Вначале это провоцирует сильное воспаление, а затем и разрушение костной ткани.
Практически в каждом втором случае в патологический процесс вовлекаются межпозвоночные суставы. Это существенно повышает риск развития более сложных состояний, таких как синдесмофит (сращение соседних позвонков) и гетеротопические оссификаты (образование костных наростов на суставной поверхности).
При псориатическом артрите в 80% случаев наблюдаются симптомы, связанные с ногтями (патологическая деформация ногтевого ложа). Первые признаки ярко выражены: на поверхности возникают мелкие вкрапления и даже борозды, которые склонны к слиянию. Из-за ускоренной регенерации клеток происходит нарушение микроциркуляции, что, в свою очередь, приводит к изменению цвета пластины – она приобретает синюшный и даже светло-фиолетовый оттенок. Кожа вокруг ногтя также теряет эстетичный вид – наблюдается обильное лущение, покраснение, болезненность.
Фото
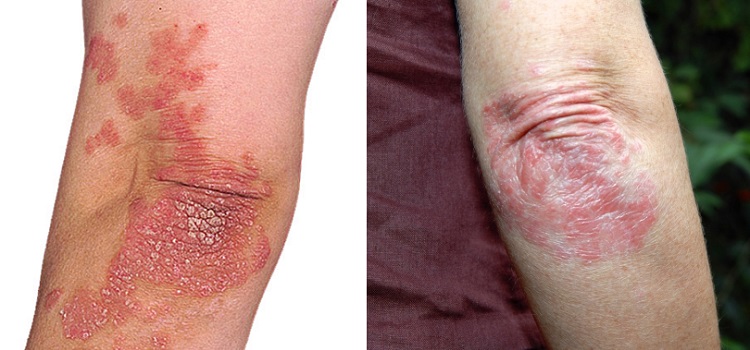 Локти при псориатическом артрите
Локти при псориатическом артрите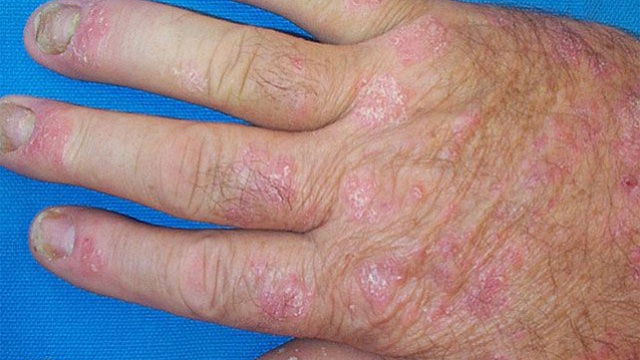 Сосискообразные пальцы (дактилит)
Сосискообразные пальцы (дактилит)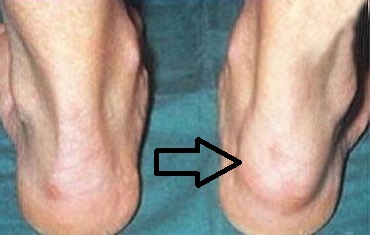 Опухшее ахиллово сухожилие возле пятки
Опухшее ахиллово сухожилие возле пятки
Основные причины
Точные причины, из-за которых развивается псориаз, а, следовательно, и псориатический артрит, на сегодня не установлены. Тем не менее, наследственный фактор играет весомую роль – если кто-либо из близких родственников (родители, бабушки, дедушки) страдает системным заболеванием, то существует высокий риск того, что у определенного индивидуума также возникнет данная патология.
Прочие факторы, провоцирующие артрит вследствие псориаза:
- травмы и повреждения суставов;
- психоэмоциональное перенапряжение, повышенная нервозность, стресс;
- регулярные физические нагрузки;
- проникновение инфекции в суставные ткани и полости в связи с перенесением ангины, пневмонии, аденоидита и пр.
Также стоит отметить, что люди с первичным или вторичным иммунодефицитом имеют повышенную склонность к развитию артрита. С научной точки зрения это выглядит так: нарушение защитной функции приводит к снижению биологически активных веществ – лимфокинов, которые координируют и регулируют функции всех клеток, участвующих в иммунном ответе. На этом фоне неблагоприятный фактор (например, инфекция) без особых усилий может «атаковать» сустав и вызвать в нем воспалительный процесс.
Ученые сейчас работают над поиском точных причин псориатического артрита. Теперь можно сканировать генетический материал человека, чтобы искать гены, которые повышают вероятность псориаза и псориатического артрита. Вероятно, это приведет к совершенно новым открытиям в ближайшие несколько лет.
Современные методы диагностики
Симптомы псориатического артрита могут быть похожи на другие заболевания, включая ревматоидный артрит . Ревматолог (врач, специализирующийся на аутоиммунных заболеваниях) проведет физический осмотр (кожи ладоней и стоп), изучит историю болезни, назначит анализы крови и рентген, чтобы точно диагностировать псориатический артрит.
| Метод исследования | Краткая характеристика |
| Рентген | При псориатическом суставном воспалении на рентгенограмме определяется остеопороз (изнашивание, истончение костных элементов), сужение суставной щели, кистовидные просветления костной ткани, а также костное, хрящевое или фиброзное сращение суставных концов сочленяющейся кости. |
| Общий и биохимический анализ крови | По общему анализу крови (из пальца) отмечается воспалительный процесс (повышенный уровень лейкоцитов) и анемия (снижение гемоглобина). По «биохимии» выявляют увеличение уровня сиаловых кислот, фибриногена, серомукоида и глобулинов. Наиболее показательным является анализ на ревматоидный фактор – определяется повышенный уровень антител A и G, а также ЦИК (циркулирующие иммунные комплексы). |
| Изучение суставной (синовиальной) жидкости | Отмечается повышенное число клеточных элементов (нейтрофилез, лейкоцитоз). При макроскопическом анализе: синовиальная жидкость имеет повышенную вязкость, муциновый сгусток (проба проводится путем добавления уксусной кислоты) приобретает рыхлость. |
Лечение
Прогноз псориатического артрита зависит от человеческого фактора – позднее обращение к врачу, несвоевременно выставленный диагноз или неверное лечение может в будущем привести к необратимой костно-суставной деформации и даже инвалидности.
Медикаментозное лечение
Больным, страдающим артритом, врач выписывает обширную схему лечения, в которую входят таблетки, уколы и внутривенные инъекции определенных фармакологических групп (таблица).
| Группа и названия препаратов | Краткое описание |
| Противовоспалительные средства (Ибупрофен, Диклофенак) | Снимается воспаление, а вместе с ним болезненность и отечность. Возвращается подвижность. Противовоспалительные средства борются только с симптомами, но не с причиной, поэтому лечиться только ими бессмысленно. |
| Глюкокортикостероиды (Кортизон, Гидрокортизон, Дексаметазон) | При хроническом течении патологии препараты назначаются в таблетках. Если у пациента резкие и острые боли, то лекарство вводится внутривенно капельно или же в пораженный сустав. |
| Антиметаболиты (Метотрексат) | Тормозят клеточное деление, тем самым замедляют развитие заболевания. |
| Сульфаниламиды (Сульфазалин) | Оказывают противовоспалительное, противомикробное и бактерицидное действие. Лечение длительное, составляет от нескольких месяцев до полугода. Эффективность медикамента наблюдается спустя 6-10 недель. |
| Иммунодепрессанты (Циклоспорин) | Препараты блокируют выработку Т-лимфоцитов, отвечающих за образование антител. Таким образом, лечение замедляет патологические нарушения, происходящие в костной и хрящевой ткани. |
Помимо медикаментозной терапии обязательно назначают физиолечение. Наиболее эффективным является лазерное облучение, магнитотерапия, элетрофорез с введением глюкокртикостероидов, фонофорез. Также рекомендуется лечебная гимнастика и физкультура.
Исследование по изучению артрита в Великобритании, показало, что раннее агрессивное лечение препаратами по сравнению со стандартным уходом приводит к «значительно лучшим результатам для людей с псориатическим артритом».
Это исследование, которое было опубликовано в The Lancet в октябре 2015 года, предполагает, что пациенты могут в значительной степени воспользоваться целевой дозой соответствующего лекарственного средства уже на ранней стадии после постановки диагноза. Затем дозировку следует тщательно контролировать и быстро увеличивать, если эффект слабый.
Что говорит диетолог?
При псориатическом артрите обязательно назначается диета для закрепления результатов, достигнутых с помощью применения медикаментов. В общем, питание заключается в поддержании щелочности в организме. Рекомендации:
- полный отказ от алкогольной продукции;
- при наличии аллергической реакции на определенные продукты (сыпь на коже, покраснение лица и т.п.) их употреблять запрещается, даже в малых количествах;
- не рекомендуются копченые, соленые, кислые и острые блюда;
- сливочное масло необходимо заменить подсолнечным.
Пища должна приниматься небольшими порциями. Можно кушать овощи, фрукты, каши, нежирные сорта мяса (говядина, курица), молочнокислые продукты. Вместе с тем, еда должна содержать как можно меньше калорий, ведь, как уже оговаривалось в статье, чем выше масса тела, тем больше нагрузка на суставы.
Народная медицина
Стоит отметить, что методы народной медицины не являются панацеей против псориатического артрита. Вместе с тем, абсолютно не запрещается применять их вместе с медикаментами, если, конечно же, это одобрит лечащий врач.
Наиболее популярные методы народной медицины:
- Лечение с помощью брусничного отвара. Приготовить его просто: две чайные ложки сухих листьев соединить со стаканом воды и прокипятить несколько минут. Дать настояться 30 минут, после чего процедить. Пить по одному стакану раз в день в течение двух месяцев.
- Небольшую морковь натереть на мелкую терку, налить немного подсолнечного масла и добавить несколько капель скипидара. Все перемешать. Полученную смесь прикладывать к воспаленным суставам на ночь в виде компресса.
- Несколько столовых ложек березовых почек соединить с 0,5 л. воды и прокипятить на медленном огне. После остудить и процедить. Рекомендуемая лечебная дозировка — по две столовых ложки три раза в сутки.
Лечение травами – это в большинстве случаев безвредный процесс, к тому же, такая терапия в невысокой доле процента оказывает положительное влияние на процесс выздоровления. Вместе с тем, официальная медицина должна быть первостепенной, а народные средства – в качестве дополнения.
Когда применяется хирургия?
Оперативные методы лечения назначаются в тяжелых и запущенных случаях, когда заболевание вызывает регулярную боль и выраженное нарушение подвижности. Хирургия заключается в резекции пораженных тканей из сустава и замещение их новыми элементами. Иногда приходится удалить полностью все сочленение (речь идет о крупных суставах) и тогда предлагается эндопротезирование или фиксация в оптимальном положении.
Псориатический артрит и вынашивание ребенка
Многие женщины репродуктивного возраста, страдающие псориатическим артритом, нередко задаются вопросом, можно ли планировать беременность? Специалисты уверяют, что можно. Вместе с тем на этапе планирования зачатия необходимо с врачом-ревматологом обсудить тактику ведения и наблюдения беременности. И даже после родов в течение трех лет женщина остается под особым контролем у специалиста.
Беременность необходимо планировать в периоде ремиссии. Вместе с тем специалисты оговаривают, что в связи с гормональной перестройкой существует высокий риск обострения болезни во время вынашивания плода. Набор веса при беременности также является неблагоприятным фактором – увеличение нагрузки на костно-суставной аппарат может спровоцировать артрит.
Как известно, женщинам «в положении» нельзя принимать токсичные препараты, в противном случае это негативно скажется на внутриутробном формировании и развитии плода. Специалист поможет подобрать «безвредные» медикаменты или даже вовсе отменить до родоразрешения. В целом, псориаз никак не влияет на репродуктивные возможности, то есть женщина, как правило, может без труда выносить и родить здорового малыша.
В целом, псориатический артрит – это не приговор. Пациенты, которые следят за своим здоровьем и щепетильно выполняют назначения доктора, живут обычной жизнью, минимизируя возникновения болевых атак, вовремя купируя их.
(Пока оценок нет)
Загрузка…
Источник
