Техника вскрытия гнойного бурсита
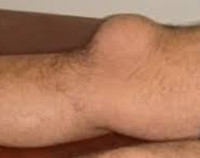
Бурсит – частое заболевание, при котором происходит воспаление синовиальной сумки или бурсы. Выделяют хроническую, подострую и острую форму болезни, каждая из которых имеет особенности лечения. При хроническом локтевом бурсите или при накоплении в синовиальной сумке гнойного экссудата нередко прибегают к оперативному вмешательству. Это позволяет снизить вероятность перехода заболевания в хроническую форму, быстро снять острые симптомы воспаления. Существует несколько видов операции при бурсите. Наиболее эффективным видом хирургического вмешательства является бурсэктомия локтевого сустава, о чем и пойдет речь в этой статье.
Что такое бурсэктомия локтевого сустава
Внутри здоровой суставной капсулы происходит синтез жидкости, обеспечивающий нормальное функционирование сустава. При бурсите происходит процесс воспаление, что приводит к отеку и затруднению движения сустава. Бурсит чаще возникает в крупных суставах: коленном, тазобедренном и локтевом. После диагностики назначают медикаментозное, консервативное или оперативное лечение.
Бурсэктомия или синовэктомия локтевого сустава — это ортопедическая операция, целью которой является удаление суставной капсулы. Процедура относится к радикальным методам лечения бурсита локтевого сустава. Операция проводится при неэффективности терапевтического или домашнего лечения. Вследствие синовэктомии наблюдается уменьшение воспаления и восстановление подвижности сустава. Как и любая другая операция бурсэктомия имеет ряд показаний и противопоказаний. Данная процедура может быть назначена только лечащим врачом после предварительного обследования.
Синовэктомия — это радикальный метод лечения бурсита. Операция проводится только в случае, если консервативное лечение не помогло.
Показания к лечению и оперативному вмешательству
Показанием к проведению бурсэктомии является подтвержденный диагноз — хронический бурсит. Чаще он проявляется в следующих симптомах:
- повышение температуры в области воспаленного сустава;
- болевые ощущения, отек и покраснение;
- ограничение подвижности.
На настоящий момент ряд клиник использует специально разработанные тесты, выявляющие степень выраженности клинической симптоматики. Пациент отмечает в анкете наличие какого-либо симптома и его выраженности по шкале, после чего баллы суммируются. Если результат теста превышает отметку в 10 баллов, то пациенту может быть рекомендована синовэктомия.
Противопоказания
Имеется ряд противопоказаний, при которых бурсэктомия не может быть проведена. К ним относят:
- нарушения свертываемости крови и другие заболевания кроветворной системы;
- хронические заболевания такие как сахарный диабет;
- сердечно-сосудистые патологии;
- беременность и период лактации;
- нестабильность нервной системы.
Также пациент вправе сам отказаться от хирургического вмешательства, подписав отказ.
Бурсэктомия проводится только по назначению врача. Перед проведением синовэктомии необходимо пройти ряд обследований.
Про мазь от бурсита пальца ноги можно узнать в этом материале.
Подготовка к операции при бурсите локтя, предварительная пункция
Бурсэктомия — это радикальная мера лечения бурсита локтевого сустава. Поэтому перед тем как решиться на нее, следует обговорить с лечащим врачом иные способы решения возникшей проблемы. Например, проведение пункции синовиальной сумки. Данная процедура представляет собой осуществление прокола для избавления от содержимого бурсы и ее полной промывки. Во время процедуры врачом используются антибактериальные средства. В некоторых случаях пункцию осуществляют повторно. Такой метод проведения операции проводится с использованием стерильных инструментов в условиях стационара.
Предварительная пункция бурсы локтевого сустава.
Перед бурсэктомией необходимо проконсультироваться с хирургами, а также пройти ряд необходимых обследований: анализы, рентген, ультразвуковая диагностика, гониометрия. Также следует придерживаться ряда правил:
- за неделю до операции нельзя принимать препараты, разжижающие кровь, повышающие артериальное давление и т.д.;
- накануне вечером пред проведением бурсэктомии пациенту запрещено употреблять пищу;
- перед операцией необходимо принять душ;
- стоит заранее позаботиться о послеоперационном уходе, организовать необходимые условия дома.
- обеспечить безопасную транспортировку в больницу и после домой.
Еще одним методом лечения бурсита является дренирование локтевой сумки. Суть процедуры состоит в том, чтобы вскрыть полость бурсы и вывести из нее гной, в случае гнойного бурсита локтевого сустава, и прочие жидкости. Дренаж остается на локте до полного выздоровления.
Методы проведения операции
Сегодня синовэктомия проводится амбулаторно либо во врачебном кабинете. Перед началом операции проводится местная или внутривенная анестезия. Использование местной анестезии позволяет пациенту находиться в сознании на протяжении всей операции. Процесс бурсэктомии заключается в том, что врач делает небольшой разрез в области сустава, после чего удаляет околосуставную сумку при помощи вибрационного ножа. Как правило, после бурсэктомии остается небольшой шрам в месте надреза. В зависимости от вида операции технология проведения может меняться. В современной медицине выделяют два основных метода бурсэктомии: открытая и атроскопическая.
Как происходит удаление бурсы при помощи открытая бурсэктомии
При открытой бурсэктомии травматолог-ортопед делает кожные надрезы с двух сторон бурсы размером от 3 до 5 см. Через них доходя до синовиальной оболочки, он проводит удаление содержимого бурсы. После через надрезы устанавливают сквозной дренаж, и хирург-травматолог фиксирует руку в локтевом суставе под углом 90-100° кости в правильном положении. Снятие дренажа происходит после прекращения отделений из раны. Последним этапом является ушивание раны. Минусы открытой бурсэктомии — длительный период реабилитации, риск развития осложнений.
Как откачивают жидкость при помощи атроскопической бурсэктомии
В ходе артроскопической синовэктомии делают 2-3 разреза от 4 до 5 мм. Операция проводится с использованием астроскопа. Астроскоп – это аппарат, включающий в себя телескоп с волоконно-оптическим освещением, зафиксированный на камере, которая в свою очередь передает картинку высокой четкости на монитор. В два других надреза вводятся хирургические инструменты — троакары.
Длительность артроскопической синовэктомии составляет 30-60 минут, после окончания место операции закрывают асептической повязкой. Период реабилитации занимает в среднем от 2 до 4 дней.
Про субакромиально-субдельтовидный бурсит правого плечевого сустава можно узнать в данной статье.
Особенности восстановления после иссечения бурсы, когда можно снимать повязку
Болезненные ощущения в послеоперационный период — это индивидуальное явление. В случае необходимости врач может назначить слабые обезболивающие препараты. Распространено мнение, что синовэктомия и период восстановления после операции доставляют больше боли и дискомфорта, чем само заболевание. Однако на настоящий момент используются современные технологии и инструменты иссечения околосуставной сумки, которые практически не травмируют мягкие ткани и нервы в области сустава.
Как правило, операционные надрезы заживают по прошествии двух недель, после чего происходит снятие швов. Важную роль успешной реабилитации играют оздоровительные упражнения. Как и любая операция, бурсэктомия вызывает ослабление в поврежденной области. Выполняя реабилитационные упражнения под присмотром врача, увеличиваются шансы избежать атрофии мышц и тканей, а так же это способ подготовить свой организм к более сильной физиотерапии в последующий период. Однако стоит с осторожностью давать физические нагрузки еще неокрепшим суставам в послеоперационный период и использовать бандаж.
Информацию про гимнастику при бурсите плечевого сустава в домашних условиях можно узнать перейдя по данной ссылке.
Возможные осложнения и последствия операции
Не следует забывать, что бурсэктомия, при всех ее плюсах, является вмешательством в организм человека. Что является риском и может привести к осложнениям. После синовэктомии они встречаются редко. Во время операции возможно повреждение кровеносных сосудов и суставных поверхностей, однако такие осложнения встречаются не часто. Процент рецидивов после проведения синовэктомии составляет 2,5-3%. При определенных обстоятельствах может потребоваться повторная процедура. Существует ряд факторов, способных увеличить риск появления осложнений. К ним относятся:
- несбалансированное питание;
- плохое здоровье;
- диабет;
- злоупотребление алкоголем и курение.
Не следует давать физические нагрузки еще неокрепшим суставам в послеоперационный период.
Про бурсит сумки ахиллова сухожилия можно узнать здесь.
Видео
В этом видео показывают, как проводят бурсэктомию локтевого сустава.
Выводы
- Синовэктомию проводят, когда медикаментозное лечение бурсита локтевого сустава не привело к стойкому результату.
- Как правило, операцию проводят при диагностировании хронического бурсита.
- Перед бурсэктомией необходимо пройти полную диагностику, проконсультироваться с разными специалистами.
- Есть два метода проведения операции — открытая и атроскопическая.
- В послеоперационный период не рекомендуется мочить шов и нагружать сустав.
- Необходимо соблюдать рекомендации лечащего врача в период реабилитации.
Также рекомендуем ознакомиться с рекомендациями при артрозе шейных позвонков тут.
Источник
Этапы и техника операции при бурсите локтевого сустава (бурсэктомии)
а) Показания:
— Плановые: рецидивирующий бурсит; расхождение раны после травматического вскрытия синовиальной сумки.
— Экстренные: острый бурсит, свежая травма с разрывом синовиальной сумки.
б) Подготовка к операции:
— Предоперационное обследование: после травмы выполните рентгенографию для исключения инородного тела.
— Подготовка пациента: предоперационная антибиотикотерапия при системных признаках воспаления (лихорадка, лейкоцитоз, лимфангит/-аденит).
в) Специфические риски, информированное согласие пациента:
— Образование свища, если сумка удалена не полностью
— Расхождение раны
— Повреждение нерва (локтевого нерва)
— Вскрытие полости сустава
г) Обезболивание. Местное или регионарное (подмышечный блок) обезболивание.
д) Положение пациента. Лежа на спине или животе; предусмотрите столик для руки и турникет для предотвращения кровотечения.
е) Доступ. Дорзальный продольный разрез, идущий по радиальной стороне к верхушке локтевого отростка.
ж) Этапы операции при бурсите локтевого сустава:
— Кожный разрез
— Бурсэктомия
— Ушивание кожи и дренаж
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Локтевой нерв проходит через локтевую борозду.
— При осторожном вскрытии суставной сумки без очевидного загрязнения бурсэктомия не обязательна.
и) Меры при специфических осложнениях. При расхождении раны требуется ее ревизия и открытое ведение.
к) Послеоперационный уход при бурсите локтевого сустава:
— Медицинский уход: при наличии признаков тяжелого воспаления возможна временная иммобилизация шиной выше локтя и охлаждение; удалите дренаж через 2 дня, швы оставьте на 10 дней.
— Активизация: немедленная активизация. Объем движений рукой зависит от состояния локтевого сустава и окружающих его тканей.
— Физиотерапия: необходима редко, только при обширном воспалительном процессе и длительном периоде иммобилизации.
— Период нетрудоспособности: 1-3 недели.
л) Оперативная техника при бурсите локтевого сустава:
— Кожный разрез
— Бурсэктомия
— Ушивание кожи и дренаж
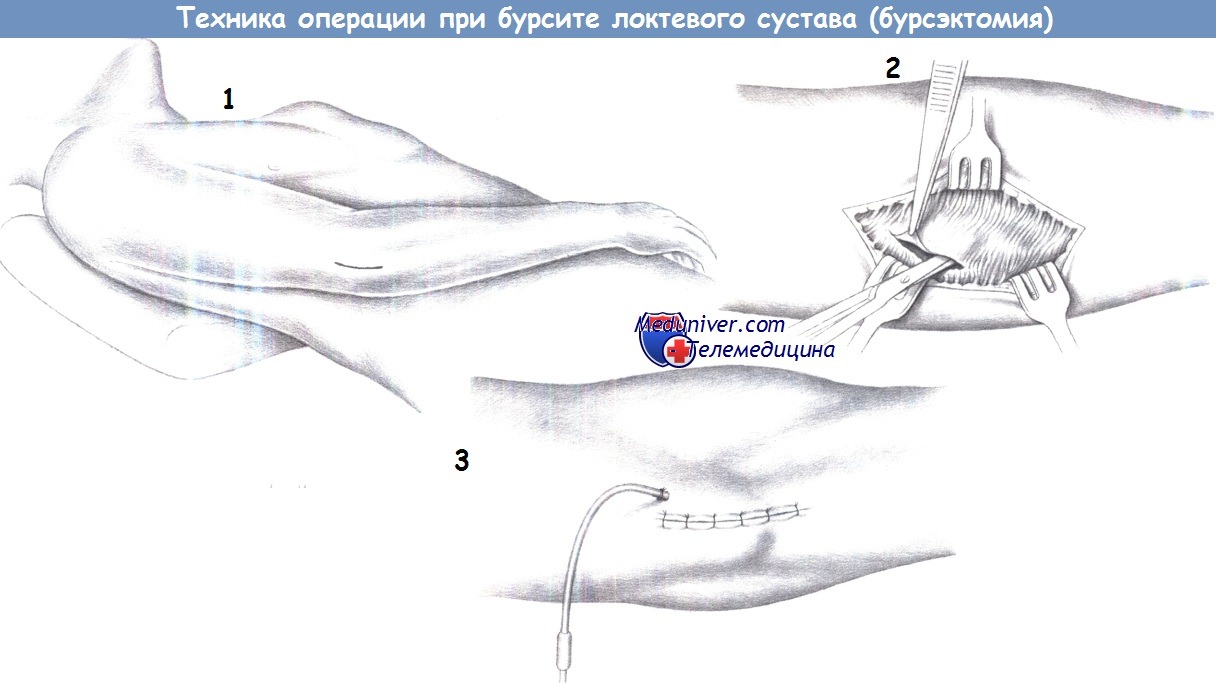
1. Кожный разрез. Кожный разрез производится немного радиальнее наиболее выступающей области в проекции локтевого отростка.
2. Бурсэктомия. После обнажения подкожного слоя, над локтевым отростком обнаруживается синовиальная сумка, которая выделяется из окружающих тканей. Следует удалить сумку полностью, без вскрытия (то есть, требуется резецировать все ее части). Осмотрите локтевой отросток; локтевую шпору, если она имеется, необходимо удалить долотом.
3. Ушивание кожи и дренаж. После снятия турникета проводится тщательный гемостаз. Вводится небольшой активный дренаж, и кожа ушивается отдельными швами. В случаях тяжелого воспаления рекомендуется наложение шины выше локтя на несколько дней.
— Также рекомендуем «Этапы и техника кожной пластики перемещаемым лоскутом V-Y»
Оглавление темы «Операции в общей хирургии»:
- Этапы и техника операции при карбункуле шеи
- Этапы и техника операции при бурсите локтевого сустава (бурсэктомии)
- Этапы и техника кожной пластики перемещаемым лоскутом V-Y
- Этапы и техника Z кожной пластики
- Этапы и техника кожной пластики расщепленным трансплантатом
- Этапы и техника операции при ганглии запястья
- Этапы и техника операции при панариции
- Этапы и техника операции при нагноении ногтевого валика (паронихии)
- Этапы и техника операции при вросшем ногте
- Этапы и техника удаления лимфоузла на шее
Источник
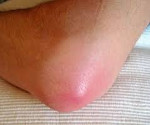
Гнойный бурсит – это воспаление околосуставной синовиальной сумки, вызванное гноеродной микрофлорой. Обычно протекает остро. Сопровождается нарастающей болью, появлением локального отека, гиперемии и гипертермии в зоне поражения, повышением температуры тела, симптомами общей интоксикации и последующим формированием очага флюктуации. При хроническом гнойном бурсите клинические проявления сглажены, в области сустава образуется свищ с гнойным отделяемым. Заболевание диагностируется на основании жалоб и данных осмотра, для исключения поражения костей и определения распространенности процесса назначается рентгенография. Лечение – вскрытие, дренирование гнойного очага, антибиотикотерапия.
Общие сведения
Синовиальная сумка (бурса) – небольшое анатомическое образование, представляющее собой щелеобразную полость, заполненную жидкостью. Бурсы располагаются около суставов в области костных выступов, предохраняют окружающие мягкие ткани от повреждения при давлении или трении. Воспаление синовиальных сумок является распространенной патологией, однако обычно носит асептический характер. Гнойные бурситы встречаются реже. Первое место по частоте занимает инфекционно-септическое воспаление локтевой, второе – препателлярной сумки. Встречаемость других видов бурситов (при Hallux valgus, в области большого вертела и др.) существенно ниже. Среди пациентов преобладают лица мужского пола молодого и среднего возраста.

Гнойный бурсит
Причины
Непосредственной причиной гнойного бурсита становится попадание гноеродных микробов в полость синовиальной сумки. Обычно воспалительный процесс возникает вследствие инфицирования монокультурой стафилококка или его ассоциациями с другими микроорганизмами. Реже в качестве возбудителя выступают стрептококки, протей, синегнойная палочка. Возможны два варианта развития заболевания:
- Первичное инфицирование. Патогенные микробы проникают в полость неизмененной сумки в результате острой травмы. Причиной повреждения обычно становятся колотые, резаные или рваные раны околосуставной области.
- Вторичное инфицирование. Гноеродные бактерии попадают в экссудат, образовавшийся на фоне уже существующего асептического воспаления. Преобладают лимфогенный и контактный пути распространения микроорганизмов из других очагов (фурункула, остеомиелита, абсцесса, рожистого воспаления и пр.), реже наблюдается гематогенное инфицирование.
Вероятность нагноения при первичном инфицировании зависит от обсемененности раны, временного периода с момента повреждения до обращения к врачу, объема ПХО и некоторых других факторов. Риск развития гнойного бурсита при первичном и вторичном бактериальном обсеменении синовиальной сумки увеличивается при хронических соматических заболеваниях (особенно – сахарном диабете), местных нарушениях кровообращения, снижении иммунитета на фоне общих инфекционных заболеваний, алкоголизма, истощения, переохлаждения, лечения глюкокортикоидами.
Патогенез
Внедрение и размножение патогенных микроорганизмов провоцирует выброс медиаторов воспаления. Возникают местные нарушения кровообращения, включающие повышение проницаемости мелких сосудов, выход плазмы в воспалительный очаг с образованием экссудата, содержащего большое количество нейтрофильных лейкоцитов. Погибшие лейкоциты, микробы, продукты распада поврежденных тканей и жидкая часть экссудата образуют гной. Количество жидкости в сумке резко увеличивается. В результате местных воспалительных реакций, воздействия медиаторов и сдавления нервных волокон возникают боль, отек и гиперемия. Попадание токсинов в общий кровоток обуславливает явления интоксикации. При отсутствии лечения гной расплавляет тонкие стенки бурсы с формированием затеков.
Симптомы гнойного бурсита
Динамика развития клинических проявлений на начальных стадиях заболевания зависит от вида инфицирования. При первичном проникновении микробов в бурсу болевой синдром, отек, гиперемия и локальная гипертермия возникают в первые дни после травмы. Симптоматика быстро прогрессирует, боли становятся «дергающими», нарушают ночной сон. Температура тела повышается до фебрильных цифр. Через 1-2 дня после появления симптомов в проекции синовиальной сумки образуется очаг флюктуации.
При вторичном попадании инфекционных агентов в полость бурсы болезнь развивается постепенно. В области поражения под неизмененной кожей формируется безболезненное или слабоболезненное флюктуирующее образование. Признаки интоксикации отсутствуют. При инфицировании асептической жидкости присоединяются боли, покраснение кожи и отек мягких тканей. В дальнейшем патология протекает так же, как при первичном инфицировании. При хроническом бурсите в пораженной области обнаруживается свищ, общие симптомы отсутствуют, местные слабо выражены. Закрытие свища провоцирует обострение процесса с клиникой острого бурсита. Открытие свища обеспечивает дренирование бурсы и уменьшение воспалительных явлений.
При поражении локтевой сумки воспалительный очаг располагается по задней поверхности локтевого сустава. Размер бурсы может достигать 7-8 сантиметров. При бурсите в препателлярной области зона поражения локализуется на передней поверхности коленного сустава. Воспаление сумки, находящейся между задней поверхностью большого вертела бедренной кости и большой ягодичной мышцей, считается трудным для распознавания из-за глубокого расположения очага, сопровождается симптомами глубокого абсцесса. Все перечисленные бурситы склонны к острому течению с быстрым расплавлением стенок бурс и проникновением гноя в окружающие клетчаточные пространства. При поражении сумки в области деформированного Hallux valgus I плюснефалангового сустава из-за поверхностной локализации гнойник чаще прорывается на кожу, воспаление приобретает хронический характер.
Осложнения
Наиболее распространенным осложнением острых гнойных бурситов являются флегмоны, возникшие вследствие проникновения гноя в окружающую клетчатку. При локтевом бурсите затеки обычно располагаются поверхностно в области плеча или предплечья. При воспалении препателлярной сумки гной распространяется под кожей в зоне сустава и передней поверхности бедра. При прорыве гноя из околовертельной бурсы формируется глубокая флегмона области ягодицы. Местное распространение гнойных процессов влечет за собой утяжеление состояния больного, может стать причиной сепсиса. Артриты близлежащих суставов наблюдаются редко, что обусловлено отсутствием сообщения между сумками и суставными полостями. При хроническом течении, неадекватном хирургическом лечении возможно развитие контактного остеомиелита.
Диагностика
Постановка диагноза гнойного бурсита обычно не вызывает затруднений. В зависимости от этиологии заболевания диагностику осуществляют травматологи (при наличии острой травмы) или гнойные хирурги (при инфицировании асептического содержимого сумки). План обследования включает следующие объективные методики и дополнительные исследования:
- Опрос, внешний осмотр. Врач собирает анамнез, выясняет наличие предшествующей травмы либо асептического воспаления, длительность заболевания и динамику развития симптомов. Производит пальпацию пораженного участка, уточняет границы воспалительного очага и зоны флюктуации.
- Лабораторные анализы. О наличии гнойно-септического процесса свидетельствует повышение СОЭ, увеличение количества лейкоцитов со сдвигом формулы влево в ОАК. В БАК выявляются маркеры воспаления (антистрептолизин-О, С-реактивный белок). В ходе микробиологического исследования жидкости из полости бурсы обнаруживаются возбудители, определяется чувствительность высеянной микрофлоры к антибиотикам.
- Рентгенография. Стандартное рентгенологическое исследование назначается для оценки состояния близлежащих суставов и костных структур. При хронической форме дополнительно выполняется фистулография для уточнения расположения свищевого хода.
Дифференциальную диагностику проводят с другими процессами, вызванными гноеродной микрофлорой: гнойным артритом, остеомиелитом, абсцессом и флегмоной конечности. В пользу гнойного бурсита свидетельствует характерный анамнез и типичное расположение очага, соответствующее локализации бурсы, в сочетании с четкими границами зоны воспаления. В процессе обследования исключают наличие осложнений (гнойных затеков, контактного остеомиелита).
Лечение гнойного бурсита
После выявления острой формы заболевания пациента в экстренном порядке госпитализируют в отделение гнойной хирургии или травматологии. При хронической патологии рекомендуется плановая госпитализация. Основной метод лечения – оперативный. Производится вскрытие гнойного бурсита и его дренирование на фоне антибиотикотерапии. Вначале применяют антибиотики широкого спектра действия, после проведения микробиологического исследования осуществляют коррекцию медикаментозной терапии с учетом чувствительности возбудителя. План хирургических мероприятий обязательно включает в себя иссечение синовиальной сумки для предупреждения хронизации процесса или устранения источника хронического воспаления.
Вид вмешательства определяется локализацией нагноившейся сумки. При локтевом и препателлярном гнойном бурсите гнойник вскрывают продольными разрезами по боковым поверхностям бурсы, избегая повреждения более толстых кожных покровов над ее центром. При околовертельном бурсите используют доступ кзади от большого вертела. В последующем при всех перечисленных видах бурсита показано открытое ведение раны для обеспечения оттока содержимого, выявления и дополнительного иссечения оставшихся участков бурсы. При воспалении в зоне плюснефалангового сустава сумку удаляют без вскрытия, рану ушивают и дренируют.
Прогноз и профилактика
При своевременном обращении за медицинской помощью, адекватном оперативном лечении прогноз благоприятный, наступает полное выздоровление. При отказе от лечения или недостаточном дренировании бурсы возможно развитие гнойно-септических осложнений, представляющих угрозу для жизни больного. Профилактические меры включают в себя предупреждение бытового и производственного травматизма, обеспечение условий профессиональной деятельности, снижающих вероятность хронической травматизации синовиальных сумок и возникновения асептического бурсита. Существенную роль играют мероприятия по поддержанию иммунитета: отказ от вредных привычек, полноценное питание, соблюдение режима труда и отдыха, лечение соматических и инфекционных заболеваний.
Источник
