Травматология переломы и вывихи
4. Травматические вывихи
Вывихи могут быть приобретенными в результате травмы или вследствие патологического процесса в суставе и врожденными.
Травматический вывих
Травматический вывих – это стойкое смещение суставных концов костей, ведущее к полному или частичному нарушению их нормального взаимоотношения.
Различают вывихи полные и неполные; свежие (первые 1–3 дня), межуточные (до 3 недель) и застарелые. Вывихи могут быть неосложненными и осложненными, а также открытыми, закрытыми и привычными.
Название вывиха дается по наименованию той кости, которая в суставе расположена дистально. Исключением является позвоночник, в котором вывихнутым считается проксимальный позвонок.
По частоте вывихи плеча составляют 40–58 % среди всех травматических вывихов и занимают первое место среди всех травм.
В зависимости от направления смещения вывихнутого сегмента различают вывихи «передние», «задние», «тыльные», «ладонные», «центральные» и т. п.
Травматические вывихи сопровождаются разрывом суставной капсулы и повреждением окружающих сустав тканей (связок, сосудов, нервов и пр.). Исключение составляет вывих нижней челюсти, при котором суставная капсула только растягивается. В результате разрыва суставной капсулы и кровеносных сосудов образуется значительный кровоподтек. Кровь пропитывает окружающие мягкие ткани и изливается в сустав. Вследствие смещения точек прикрепления мышц возникает нарушение мышечного синергизма.
Быстро развивается стойкая ретракция мышц, что с каждым днем затрудняет вправление вывиха, так как без расслабления мышц вывих вправить невозможно.
Иногда вывих осложняется внутрисуставным переломом, тогда он называется переломовывихом. Своевременное распознавание перелома с помощью контрольной рентгенографии сустава в двух проекциях помогает врачу выбрать правильную тактику вправления, так как вправление вывиха при нераспознанном переломе может привести к серьезным дополнительным повреждениям.
Клиническая картина травматических вывихов наряду с общими признаками (такими как боль, деформация, нарушение функции) имеет достоверные клинические признаки, к которым относятся своеобразная деформация сустава и вынужденное положение конечности.
При наличии симптома пружинящей фиксации вывихнутого сегмента конечности в необычном положении диагноз ставится без сомнения. Решающим в постановке диагноза является обязательное рентгенологическое обследование.
Лечение вывихов включает в себя задачи: вправление вывиха, иммобилизацию конечности, восстановление функции пострадавшего сустава.
Вправление вывиха считается неотложной операцией в связи с тем, что вскоре после травмы, когда еще не наступила патологическая ретракция мышц, репозиция удается без особого труда. В основе вправления лежит способ преодоления мышечной ретракции, которая устраняется с помощью местного или общего обезболивания.
При общем обезболивании во время вправления для полного расслабления мышц вводятся миорелаксанты. Вправление вывиха без обезболивания категорически запрещается, так как грубое преодоление мышечной ретракции приводит к новым дополнительным повреждениям. Вправление производится осторожно, медленно, без грубых манипуляций. Вывихнутый конец кости должен пройти тот же путь, каким он прошел во время вывиха (только в обратном направлении), и встать на свое место. Полное вправление вывиха приводит к восстановлению конфигурации сустава, исчезновению болей и ретракции мышц, к восстановлению движений в суставе.
Однако излишне активные движения могут привести к повторному вывиху, так как фиксирующие сустав компоненты (суставная капсула, связки и другие околосуставные ткани) повреждены.
После вправления вывиха конечность иммобилизуется гипсовой лонгетой в среднефизиологическом положении на срок сращения разорванных тканей (от 5 до 20 дней в зависимости от сустава).
После снятия лонгеты проводится функциональное лечение, направленное на восстановление функции сустава и конечности (ЛФК, массаж, физиотерапевтические процедуры).
Вывих нижней челюсти
Вывих нижней челюсти чаще встречается у женщин пожилого возраста во время зевоты, рвоты, т. е. при большом открытии рта.
Признаки: нижняя челюсть смещена вниз и вперед, речь неясная, из открытого рта обильно выделяется слюна. Суставная головка нижней челюсти смещена вперед и прощупывается под скуловой дугой, а на ее обычном месте впереди ушной раковины определяется западание.
Вправление вывиха. Больной сидит на стуле, голова удерживается помощником. Врач, обмотав большие пальцы бинтом, вводит их в рот больного. Кончиками пальцев производит давление на большие коренные зубы, стремясь сместить их вниз, остальными пальцами приподнимает подбородок вверх и смещает кзади. Момент вправления характеризуется щелкающим звуком.
После вправления на 1 сутки на нижнюю челюсть накладывается мягкая фиксирующая повязка, в течение 5 дней рекомендуется не открывать широко рот, не жевать твердую пищу.
Вывихи позвонков
Вывихи позвонков чаще всего встречаются в шейном отделе улиц молодого возраста. Большая подвижность и слабость связочно-мышечного аппарата этого отдела позвоночника являются основой, на фоне которой чрезмерное сгибание его во время падения на голову (например, при ударе о дно водоема) приводит к разрыву связок межпозвонковых суставов, к смещению нижних суставных отростков вышележащего позвонка вперед за верхние суставные отростки нижележащего позвонка.
Возникает сгибательный двусторонний полный сцепившийся вывих в одном из сегментов позвоночника. Могут быть и односторонние вывихи.
Клиническая картина проявляется болью, неустойчивостью головы, деформацией позвоночника, рефлекторным напряжением мышц, приводящим к типичному вынужденному положению головы, повреждением спинного мозга с явлениями пареза или паралича, иногда затруднением дыхания, глотания и речи. На рентгенограммах видна картина вывиха позвонка.
Лечение. Необходима транспортная иммобилизация шейного отдела позвоночника мягким воротником Шанца. В условиях стационара или травматологического пункта опытный травматолог производит одномоментное вправление вывиха по специальной методике (по Рише-Гютеру).
В большинстве случаев вправление возможно без обезболивания или после введения промедола.
При незнании техники вправления вывиха в шейном отделе позвоночника применяют вытяжение петлей Глиссона или скелетное за кости черепа. Вывихи позвоночника, не поддающиеся закрытому вправлению, подлежат открытому (оперативному) вправлению.
После вправления вывиха производится длительная иммобилизация торакокраниальной гипсовой повязкой (полукорсетом) в течение 2–3 месяцев; в дальнейшем – ЛФК, массаж, электростимуляция.
Вывихи ключицы
Вывихи ключицы различают двух видов: акромиальный (чаще) и стернальный.
Механизм вывиха – непрямая и прямая травма (падение на приведенное плечо, удар).
При полном вывихе акромиального конца ключицы происходит разрыв ключично-акромиальной и ключично-клювовидной связок.
При осмотре отмечаются припухлость, наличие деформации сустава, ограничение функции плеча, местная болезненность, ступенеобразная деформация над акромиальным отростком.
Выполняется рентгенография обеих ключиц в вертикальном положении больного. При полном вывихе акромиальный конец ключицы смещен кверху.
Лечение. Под внутрисуставным обезболиванием 1 %-ным раствором новокаина проводят давление на вывихнутый конец ключицы в направлении вниз и кпереди. Вывих вправляется легко, но так же легко может произойти повторный вывих. Для удержания акромиального конца ключицы во вправленном положении его фиксируют гипсовой или ременной повязкой по типу портупеи, закрепленной в натянутом положении к гипсовому корсету, в течение 4 недель. Затем назначаются массаж, ЛФК, тепловые процедуры.
При рецидиве вывиха проводится оперативное лечение, которое заключается в фиксации ключицы металлическим гвоздем или винтом или в создании разорванных связок из лавсановой ленты.
После операции необходима иммобилизация плеча повязкой Дезо в течение 3–4 недель.
Вывихи плеча
Вывихи плеча чаще всего вызываются непрямой травмой (падением на отведенную руку). В 80 % случаев встречается передний вывих плеча.
В зависимости от положения вывихнутой головки различают передние, задние и нижние вывихи.
Больной жалуется на боль, поддерживает поврежденную руку здоровой в положении отведения и наружной ротации; головка плечевой кости смещена вперед.
Клиническая картина переднего вывиха плеча, который встречается чаще других, характерна: плечо отведено и напряжено. При диагностике вывиха плеча большое значение имеет определение головки в подмышечной впадине.
Грубые деформации сустава происходят в связи с тем, что головка плеча выходит из суставной впадины, дельтовидная мышца при этом спадается, акромиальный отросток резко выступает, вся область плеча принимает ступенеобразную форму.
Для уточнения диагноза производится рентгенография.
Лечение. До начала лечения нужно исключить повреждение подмышечного нерва.
В большинстве случаев удается закрытое вправление вывиха под местным внутрисуставным или общим обезболиванием способом А. А. Кудрявцева. Больной укладывается на здоровый бок на пол или на кушетку. На лучезапястный сустав поврежденной руки накладывается мягкая петля-удавка, которая связывается с веревочным канатом, переброшенным через вбитый в потолок крюк или блок.
Потягивая за веревку, медленно поднимают и подтягивают вверх вывихнутую руку до тех пор, пока грудная клетка больного не поднимется над полом на 2–3 см. Канат фиксируется.
Через 10–15 мин вывих в 97 % случаев вправляется самостоятельно. Иммобилизация плеча после вправления осуществляется повязкой Дезо в течение 2–3 недель.
Застарелые и привычные вывихи плеча подлежат оперативному лечению.
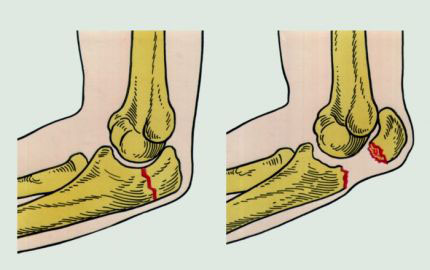
Вывихи предплечья
Вывихи предплечья встречаются в основном в двух вариантах – задний вывих (чаще) и передний, но могут быть заднебоковые и изолированные вывихи лучевой и локтевой костей, которые дают наибольшие нарушения конфигурации локтевого сустава. Они возникают при падении на вытянутую руку.
Клиника. При заднем вывихе предплечье укорочено и слегка согнуто, локтевой сустав деформирован, локтевой отросток выстоит кзади. При переднем вывихе отмечается укорочение плеча, локтевой сустав округлой формы, в области локтевого отростка – западание.
Значительная деформация локтевого сустава наблюдается при вывихе головки лучевой кости, который нередко сопровождается переломом локтевой кости (переломом Монтеджи).
Лечение вывиха предплечья заключается в своевременном и правильном вправлении под местным или общим обезболиванием.
При заднем вывихе помощник производит тракцию и сгибание предплечья, а врач, захватив обеими руками плечо и удерживая его большими пальцами, давит на локтевой отросток. После вправления вывиха предплечье фиксируют задней гипсовой лонгетой под углом 90° в течение 5–7 дней, затем приступают к ЛФК; массаж и физиотерапевтические процедуры не назначают.
Вывих большого пальца кисти
Вывих большого пальца кисти чаще встречается у мужчин в результате непрямой травмы. Основная фаланга смещается на тыльную поверхность пястной кости.
Клиническая картина: палец переразогнут у основания, а ногтевая фаланга его согнута. Отмечается пружинящее сопротивление.
Лечение. После контрольной рентгенографии и местного обезболивания или под наркозом палец смазывается клеолом и покрывается марлевой салфеткой, затем он сильно переразгибается у основания и смещается дистально.
При достаточной силе тракции производится быстрое ладонное сгибание пальца и наступает его вправление. Иммобилизация проводится в течение 5 дней, затем назначают ЛФК, массаж, тепловые процедуры. Если вправление не удается, назначается операция.
Вывихи бедра
Вывихи бедра встречаются редко и только при большой травмирующей силе.
В зависимости от смещения головки бедра различают четыре вида вывихов: задневерхние и задненижние, передневерхние и передненижние.
Чаще происходят задневерхние вывихи (до 80 %).
Клиническая картина задневерхнего вывиха: бедро несколько приведено и согнуто, вся нога укорочена, согнута и ротирована кнутри.
Большой вертел смещен вверх, при этом головка бедренной кости находится позади от вертлужной впадины. Поясничный лордоз увеличен, переразгибается у основания и смещается дистально. Возможно повреждение седалищного нерва.
Лечение: немедленно под наркозом производят закрытое вправление вывиха бедра по способу Джанелидзе или Кохера-Кефера. В противном случае возможен ишемический некроз головки бедренной кости. После вправления вывиха конечность фиксируется в среднем физиологическом положении на шине Белера с помощью накожного вытяжения в течение 3 недель.
Следующая глава >
Похожие главы из других книг:
Травматические язвы
Последствия ожога, ранения, обморожения (см. «Физическая травма»), варикозная язва (см. «Варикозный
11.2. ТРАВМАТИЧЕСКИЕ ПОРАЖЕНИЯ
Слизистая оболочка рта непосредственно контактирует с внешней средой и постоянно подвергается воздействию различных механических, термических, химических, микробиологических, физических и других факторов. Если указанные раздражители не
Глава 19
ВЫВИХИ
Вывих – это повреждение сустава, в результате которого развивается стойкое взаимное смещение суставных концов костей и, как правило, разрыв суставной сумки. Если суставные поверхности соприкасаются на некотором протяжении – говорят о подвывихе. Вывихи,
Вывихи
Вывихи случаются, когда одна из костей при травме разрывает суставную сумку и выскальзывает из полости сустава. К признакам вывиха относят: нарушение общего контура сустава, выступание выдвинутой кости на новом месте, укорочение или удлинение конечности, боль в
Переломы и вывихи
Перелом – это нарушение целостности кости, а вывих – нарушение правильного положения костей в суставе.Переломы костей чаще возникают при падении с дерева, велосипеда, качели, неумелой езды на скейте или роликовых коньках.Если вы заподозрили перелом, то
Вывихи
Вывих — это повреждение сустава со стойким взаимным смещением суставных концов костей и изменением присущего им положения относительно соседствующих органов. У некоторых людей от природы наблюдается повышенная предрасположенность к вывихам. Причиной этого
ВЫВИХИ, ПЕРЕЛОМЫ
Вот уж с чем часто приходится встречаться – так это с вывихами, растяжениями связок, переломами. Особенно в гололед. Вышел человек на улицу, никакой беды не ждал, но поскользнулся – и на тебе – травмпункт или больница. А там иной раз «переломанного» народа
ВЫВИХИ
Иногда бывают очень трудно отличить вывих от перелома. И в том и в другом случае признаки схожи — боль и деформация. Однако при переломе кость имеет ненормальную подвижность, тогда как при вывихе она более или менее зафиксирована в одном положении. Если кость
Травматические артриты
При неоднократно повторяющейся травме сустава может развиться травматический артрит. Иногда даже при микротравмах происходит внутрисуставное или околосуставное кровоизлияние, которое порождает асептический синовит. При этом синовиальная
Травматические артриты
При неоднократно повторяющейся травме сустава может развиться травматический артрит. Иногда даже при микротравмах происходит внутрисуставное или околосуставное кровоизлияние, которое порождает асептический синовит. При этом синовиальная
ВЫВИХИ
Вывихи случаются, когда одна из костей при травме разрывает суставную сумку и выскальзывает из полости сустава. К признакам вывиха относят: нарушение общего контура сустава, выступание выдвинутой кости на новом месте, укорочение или удлинение конечности, боль в
Вывихи
ЛФК при вывихах подразделяется на три периода.I период соответствует периоду иммобилизации. С помощью средств лечебной физкультуры решают задачу предупреждения атрофии мышц и сохранения движения в суставе иммобилизованной конечности на фоне борьбы с
Вывихи
Вывих – это смещение суставных концов костей, при котором утрачивается их правильное соприкосновение. Наряду с переломами травматические вывихи очень часто встречаются у школьников.
Главное, что надо запомнить родителям при подозрении на вывих у ребенка, – ни в
Источник
Ïðèçíàêè âûâèõà
Âûâèõàìè íàçûâàþòñÿ ñòîéêîå ñìåùåíèå ñóñòàâíûõ ÷àñòåé ñî÷ëåíÿþùèõñÿ êîñòåé, ñîïðîâîæäàþùååñÿ ïîâðåæäåíèåì ñóñòàâíîé ñóìêè. Ïðèçíàêàìè âûâèõà ñëóæàò:
- èçìåíåíèå ôîðìû ñóñòàâà;
- íåõàðàêòåðíîå ïîëîæåíèå êîíå÷íîñòè;
- áîëü;
- ïðóæèíÿùàÿ ôèêñàöèÿ êîíå÷íîñòè ïðè ïîïûòêå ïðèäàòü åé ôèçèîëîãè÷åñêîå ïîëîæåíèå;
- íàðóøåíèå ôóíêöèè ñóñòàâà.
Íàèáîëåå ÷àñòî âñòðå÷àþòñÿ òðàâìàòè÷åñêèå âûâèõè, îáóñëîâëåííûå ÷ðåçìåðíûì äâèæåíèåì â ñóñòàâå. Ýòî ïðîèñõîäèò, íàïðèìåð, ïðè ñèëüíîì óäàðå â îáëàñòü ñóñòàâà, ïàäåíèè. Êàê ïðàâèëî, âûâèõè ñîïðîâîæäàþòñÿ ðàçðûâîì ñóñòàâíîé ñóìêè è ðàçúåäèíåíèåì ñî÷ëåíÿþùèõñÿ ñóñòàâíûõ ïîâåðõíîñòåé. Ïîïûòêà ñîïîñòàâèòü èõ íå ïðèíîñèò óñïåõà è ñîïðîâîæäàåòñÿ ñèëüíåéøåé áîëüþ è ïðóæèíÿùèì ñîïðîòèâëåíèåì. Èíîãäà âûâèõè îñëîæíÿþòñÿ ïåðåëîìàìè — ïåðåëîìîâûâèõè. Âïðàâëåíèå òðàâìàòè÷åñêîãî âûâèõà äîëæíî áûòü êàê ìîæíî áîëåå ðàííèì.
Ïîìîùü ïðè âûâèõàõ
Ïîñêîëüêó ëþáîå, äàæå íåçíà÷èòåëüíîå äâèæåíèå êîíå÷íîñòè íåñåò íåñòåðïèìóþ áîëü, ïðåæäå âñåãî, Âû äîëæíû çàôèêñèðîâàòü êîíå÷íîñòü â òîì ïîëîæåíèè, â êîòîðîì îíà îêàçàëàñü, îáåñïå÷èâ åé ïîêîé íà ýòàïå ãîñïèòàëèçàöèè. Äëÿ ýòîãî èñïîëüçóþòñÿ òðàíñïîðòíûå øèíû, ñïåöèàëüíûå  ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
Ïîñëå íàëîæåíèÿ øèíû èëè ôèêñèðóþùåé ïîâÿçêè ïàöèåíòà íåîáõîäèìî ãîñïèòàëèçèðîâàòü äëÿ âïðàâëåíèÿ âûâèõà.
Ïðèçíàêè ïåðåëîìà
 Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïðèçíàêàìè ïåðåëîìà ñëóæàò:
- äåôîðìàöèÿ êîíå÷íîñòè â ìåñòå ïåðåëîìà;
- íåâîçìîæíîñòü äâèæåíèÿ êîíå÷íîñòè;
- óêîðî÷åíèå êîíå÷íîñòè;
- ïîõðóñòûâàíèå êîñòíûõ îòëîìêîâ ïîä êîæåé;
- áîëü ïðè îñåâîì ïîêîëà÷èâàíèè (âäîëü êîñòè);
- ïðè ïåðåëîìå êîñòåé òàçà — íåâîçìîæíîñòü îòîðâàòü íîãó îò ïîâåðõíîñòè, íà êîòîðîé ëåæèò ïàöèåíò.
Åñëè ïåðåëîì ñîïðîâîæäàåòñÿ ïîâðåæäåíèåì êîæíîãî ïîêðîâà, åãî íåòðóäíî ðàñïîçíàòü ïðè íàëè÷èè êîñòíûõ îòëîìêîâ, âûõîäÿùèõ â ðàíó. Ñëîæíåå óñòàíîâèòü çàêðûòûå ïåðåëîìû. Îñíîâíûå ïðèçíàêè ïðè óøèáàõ è ïåðåëîìàõ — áîëü, ïðèïóõëîñòü, ãåìàòîìà, íåâîçìîæíîñòü äâèæåíèé — ñîâïàäàþò. Îðèåíòèðîâàòüñÿ ñëåäóåò íà îùóùåíèå ïîõðóñòûâàíèÿ â îáëàñòè ïåðåëîìà è áîëü ïðè îñåâîé íàãðóçêå. Ïîñëåäíèé ñèìïòîì ïðîâåðÿåòñÿ ïðè ëåãêîì ïîêîëà÷èâàíèè âäîëü îñè êîíå÷íîñòè. Ïðè ýòîì âîçíèêàåò ðåçêàÿ áîëü â ìåñòå ïåðåëîìà.
Ïîìîùü ïðè ïåðåëîìàõ
Ïðè çàêðûòûõ ïåðåëîìàõ, òî÷íî òàêæå êàê è ïðè âûâèõàõ, íåîáõîäèìî îáåñïå÷èòü èììîáèëèçàöèþ êîíå÷íîñòè è ïîêîé. Ñðåäñòâà èììîáèëèçàöèè âêëþ÷àþò øèíû, âñïîìîãàòåëüíûå ïðèñïîñîáëåíèÿ. Ïðè ïåðåëîìàõ êîñòåé áåäðà è ïëå÷à øèíû íàêëàäûâàþò, çàõâàòûâàÿ òðè ñóñòàâà (ãîëåíîñòîïíûé, êîëåííûé, áåäðåííûé è ëó÷åçàïÿñòíûé, ëîêòåâîé è ïëå÷åâîé).  îñòàëüíûõ ñëó÷àÿõ ôèêñèðóþò äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. Íè â êîåì ñëó÷àå íå íàäî ïûòàòüñÿ ñîïîñòàâèòü îòëîìêè êîñòåé — ýòèì Âû ìîæåòå âûçâàòü êðîâîòå÷åíèå.
Ïðè îòêðûòûõ ïåðåëîìàõ ïåðåä Âàìè áóäóò ñòîÿòü äâå çàäà÷è: îñòàíîâèòü êðîâîòå÷åíèå è ïðîèçâåñòè èììîáèëèçàöèþ êîíå÷íîñòè. Åñëè Âû âèäèòå, ÷òî êðîâü èçëèâàåòñÿ ïóëüñèðóþùåé ñòðóåé (àðòåðèàëüíîå êðîâîòå÷åíèå), âûøå ìåñòà êðîâîòå÷åíèÿ ñëåäóåò íàëîæèòü æãóò (ñì. Ïåðâàÿ ïîìîùü ïðè êðîâîòå÷åíèè). Ïîñëå îñòàíîâêè êðîâîòå÷åíèÿ íà îáëàñòü ðàíû íàëîæèòå àñåïòè÷åñêóþ (ñòåðèëüíóþ) ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ. Åñëè êðîâü èçëèâàåòñÿ ðàâíîìåðíîé ñòðóåé, íàëîæèòå äàâÿùóþ àñåïòè÷åñêóþ ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ.
Ïðè èììîáèëèçàöèè êîíå÷íîñòè ñëåäóåò îáåçäâèæèòü äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. À ïðè ïåðåëîìå áåäðåííîé è ïëå÷åâîé êîñòè îáåçäâèæèâàþò òðè ñóñòàâà (ñì. âûøå). Íå çàáóäüòå, ÷òî øèíó íå óêëàäûâàþò íà ãîëóþ êîæó — ïîä íåå îáÿçàòåëüíî ïîäêëàäûâàþò îäåæäó èëè âàòó.
Âû äîëæíû çíàòü, ÷òî ïðè îòêðûòîì èëè çàêðûòîì (ñî ñìåùåíèåì êîñòíûõ îòëîìêîâ) ïåðåëîìå êðóïíûõ êîñòåé íåîáõîäèìà ñðî÷íàÿ ãîñïèòàëèçàöèÿ è ðåïîçèöèÿ (âîññòàíîâëåíèå àíàòîìè÷åñêîãî ïîëîæåíèÿ) êîñòåé â óñëîâèÿõ áîëüíèöû. Åñëè ïîñëå ïåðåëîìà ïðîøëî áîëåå 2 ÷, à êîñòíûå îòëîìêè íå ñîïîñòàâëåíû, âîçìîæíî òÿæåëåéøåå îñëîæíåíèå — æèðîâàÿ ýìáîëèÿ, êîòîðàÿ ìîæåò ïðèâåñòè ê ñìåðòè èëè èíâàëèäèçàöèè áîëüíîãî. Çíàÿ ýòî, íàñòàèâàéòå â ïðèåìíîì ïîêîå, ÷òîáû Âàøåìó ïàöèåíòó îêàçàëè ñðî÷íóþ ïîìîùü.
Источник
