Туберкулезный артрит тазобедренного сустава у детей

Туберкулезный артрит – костно-суставная форма туберкулеза, вызванная микобактериями Коха и имеющая хроническое деструктивное течение. При туберкулезном артрите больных беспокоят симптомы общей интоксикация, слабость в конечностях, артралгии, дефигурация суставов, образование гнойных свищей. Диагностика туберкулезного артрита базируется на учете особенностей клинических, рентгенологических и лабораторных данных, результатов туберкулиновых проб. Основу лечения составляет специфическая противотуберкулезная терапия с последующими восстановительно-реабилитационными мероприятиями; дополнительно проводятся внутрисуставные пункции, хирургические вмешательства.
Общие сведения
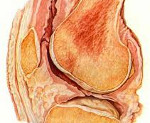
Туберкулезный артрит (туберкулез суставов) – инфекционный артрит, сопровождающийся деструкцией костно-хрящевых и околосуставных тканей. Туберкулезный артрит является одной из наиболее частых локализаций внелегочного туберкулеза. Среди других форм экстрапульмональной инфекции на долю туберкулезного артрита приходится более 20%. Костно-суставной туберкулез чаще развивается у детей в возрасте 7-14 лет; во взрослой популяции обычно болеют мужчины старше 50-60 лет. В большинстве случаев инфекция поражает позвоночник (40%), тазобедренные и коленные суставы (по 20%), реже — голеностопные суставы, кости стопы и верхних конечностей, плоские кости. Туберкулезный артрит изучается в рамках фтизиатрии и ревматологии.
Туберкулезный артрит
Причины
Поражение костей и суставов происходит в результате распространения туберкулезной инфекции из первичного очага (чаще лимфатических узлов или легких) лимфогенным и гематогенным путем. Развитию и прогрессированию туберкулезного артрита способствуют:
- неблагоприятные санитарно-гигиенические условия жизни,
- низкая иммунная реактивность,
- наличие тесного контакта с больными туберкулезом,
- механические травмы и заболевания суставов (хондрокальциноз, подагра),
- хронические заболевания (сахарный диабет),
- алкоголизм и наркомания.
Патогенез
В зависимости от патогенеза различают первично-костную (туберкулезный остеоартрит) и первично-синовиальную (фунгозный туберкулезный артрит) форму.
В подавляющем большинстве случаев (80–90 %) микобактерии туберкулеза оседают в костном мозге (в губчатом веществе тел позвонков, эпифизов и метафизов трубчатых костей), где формируются туберкулезные бугорки (гранулемы). Дальнейшее разрастание грануляционной ткани приводит к нарушению кровообращения и некрозу костных трабекул, распаду клеточных элементов (творожистому некрозу), развитию туберкулезного остита. При прогрессировании туберкулезного процесса нарушается структура кортикального слоя кости, инфекция захватывает суставную сумку и периартикулярные ткани с образованием абсцессов, свищей, секвестров, подвывихов.
При первично-синовиальной форме туберкулезный артрит манифестирует с явлений синовита с последующим субхондральным переходом туберкулезного воспаления на кость. Воспаление синовиальной оболочки сопровождается образованием серозно-фибринозного экссудата. По мере организации внутрисуставного выпота, капсула сустава инфильтрируется, прорастает туберкулезными грануляциями. Полость сустава заполняется грибовидными грануляционными разрастаниями – формируется фунгус (белая опухоль). В дальнейшем процесс распространяется на хрящ и кость с постепенным разрушением последних.
Классификация
Чаще всего заболевание протекает в форме туберкулеза позвоночника (спондилита), артрита коленного сустава (гонартрита) или артрита тазобедренного сустава (коксита). С учетом механизма поражения суставов различают метастатическую (первично-костную и первично-синовиальную), а также интоксикационно-аллергическую (реактивную) форму туберкулезного артрита (полиартрит Понсе).
В эволюции туберкулезного артрита выделяют 3 фазы: преартритическую, артритическую и постартритическую. Первая фаза соответствует развитию туберкулезного остита, вторая — специфического артрита, третья – стиханию туберкулезного процесса с сохранением остаточных анатомо-функциональных нарушений (деформирующий артроз). Активность туберкулезного процесса в каждой фазе может быть различной, в связи с чем различают активную, торпидно-текущую, потерявшую активность и излеченную форму артрита.
Симптомы туберкулезного артрита
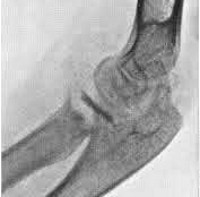
Туберкулез суставов
Клиническая картина туберкулезного артрита складывается из явлений общей туберкулезной интоксикации и местных признаков суставного поражения. Суставной синдром обычно протекает в виде моноартрита тазобедренных или коленных суставов.
Преартритическая фаза туберкулезного артрита характеризуется преимущественно общеинфекционными симптомами: субфебрилитетом, вялостью, пониженной работоспособностью, похуданием, снижением аппетита. Ранние признаки поражения суставов проявляются быстрой утомляемостью при ходьбе, нарушением походки, слабостью в конечности, артралгиями, слабо выраженными мышечными контрактурами.
В артритической фазе туберкулезного артрита признаки туберкулезной интоксикации и суставной синдром становятся более выраженными. К местным проявлениям добавляются отек периартикулярных тканей, шаровидная или веретенообразная дефигурация пораженного сустава, утолщение кожной складки в области сустава (симптом Александрова). Функциональные нарушения представлены ограничением движений в суставе (вплоть до блокады), ослаблением мышечного тонуса, порочной установкой конечности, смещением суставных концов костей. Гнойное расплавление тканей сустава сопровождается формированием гнойных затеков и свищей.
В постартритической фазе туберкулезного артрита, несмотря на нормализацию общего самочувствия, сохраняются и усиливаются морфофункциональные изменения: деформация суставов, порочная установка и укорочение конечности, атрофия мягких тканей, подвывихи суставов. Исходом туберкулезного артрита в большинстве случаев служит развитие вторичного деформирующего остеоартроза, анкилозирование сустава.
Туберкулезный спондилит
Туберкулезный спондилит протекает с чувством тяжести в позвоночнике, нелокализованными болями в спине, снижением подвижности позвоночника, изменением походки и нарушением осанки, признаками сакроилеита. У детей чаще поражается грудной отдел позвоночника; у взрослых – нижний грудной и верхний поясничный отделы. В исходе туберкулеза позвоночника развиваются сколиозы, кифозы, атрофия мышц, вторичная деформация грудной клетки, деформирующий спондилез и спондилоартроз. Течение туберкулезного артрита и спондилита чаще всего осложняется натечными абсцессами, свищами, амилоидозом внутренних органов. Нередко возникают рецидивы туберкулезного процесса.
Туберкулезный полиартрит Понсе
При туберкулезном полиартрите Понсе обычно поражаются мелкие суставы. Характерны болевые ощущения, припухлость суставов. Течение упорное, напоминающее ревматоидный артрит. Активность реактивного воспаления суставов коррелирует с остротой специфического процесса в первичном очаге. Данная форма туберкулезного артрита имеет благоприятное течение, как правило, не сопровождается необратимыми изменениями в суставах.
Диагностика
Основанием для предполагаемого диагноза могут служить данные анамнеза, сведения о вакцинации БЦЖ, результаты рентгенологических и лабораторных исследований, туберкулинодиагностики. Больные с подозрением на туберкулезный артрит должны направляться к фтизиатру. Важную роль имеет выявление первичного очага инфекции: туберкулеза легких, туберкулеза почек, генитального туберкулеза, положительные туберкулиновые пробы. В рамках диагностического поиска выполняется:
- рентгенография легких
- анализ мокроты на КУБ
- бактериологический посев мочи
- микроскопия и ПЦР-исследование урогенитальных мазков
- ИФА крови (квантифероновый тест, T-SPOT)
При туберкулезном артрите производится исследование синовиальной жидкости и отделяемого свищевых ходов, артроскопия, биопсия синовиальной оболочки. При рентгенографии суставов выявляются признаки остеопороза (разрежение костной ткани); сужение суставной щели, нарушение целостности кортикального слоя. В сомнительных случаях выполняется магнитно-резонансная или компьютерная томография суставов, МРТ и КТ позвоночника. Дифференциальный диагноз проводится с ревматоидным артритом, другими инфекционными артритами.
Лечение туберкулезного артрита
Костно-суставная форма туберкулеза требует длительного поэтапного лечения в специализированных противотуберкулезных учреждениях. Общеоздоровительные мероприятия включают полноценное высококалорийное питание, витаминотерапию, аэротерапию, ультрафиолетовое облучение. В острой фазе туберкулезного артрита показано ограничение движений, иммобилизация пораженной конечности с помощью съемных или гипсовых повязок, при туберкулезном спондилите — ношение специального корсета.
Специфическая медикаментозная терапия предполагает назначение противотуберкулезных антибактериальных препаратов (стрептомицина, рифампицина, изониазида и др.). При необходимости дополнительно применяются нестероидные противовоспалительные препараты. Для удаления накопившегося внутрисуставного выпота выполняется пункция сустава. При образовании очагов деструкции могут потребоваться различные хирургические вмешательства: секвестрэктомия, санация очагов инфекции с последующим артродезом и др. После стихания активного процесса лечение туберкулезного артрита продолжается в специализированном санатории, где проводятся реабилитационно-восстановительные мероприятия (ЛФК, массаж, физиотерапия, бальнеотерапия).
Прогноз и профилактика
При современном выявлении и начале терапии туберкулезного артрита прогноз болезни относительно благоприятный – функциональные возможности суставов удается сохранить примерно у половины больных. В остальных случаях развиваются остаточные, необратимые изменения в суставах, нередко приводящие к инвалидизации. Снижение заболеваемости костно-суставной формой туберкулеза требует повышенно настороженности со стороны педиатров, врачей общей практики, ревматологов, ортопедов в отношении больных, инфицированных туберкулезом или контактных лиц. Общая профилактика туберкулеза включает вакцинацию детей, обеспечение благоприятных санитарно-бытовых условий проживания, массовое обследование населения с помощью профилактической флюорографии.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Туберкулёзные поражения скелета у детей и подростков характеризуются обширными разрушениями костей и суставов, при отсутствии адекватного лечения ведущими к ранней и неуклонно прогрессирующей инвалидности. У большинства детей в возрасте до 7 лет анамнестические данные свидетельствуют о появлении первых признаков заболевания в первые 3 года жизни, однако диагноз был установлен в этом возрасте лишь в половине случаев.
Патогенез костно-суставных поражений, как правило, связан с лимфогематогенным распространением микобактерий по различным органам при первичном инфицировании. Аналогичен патогенез костных осложнений БЦЖ-вакцинации, когда в результате естественной диссеминации микобактерий штамма БЦЖ из места их парентерального введения формируются либо изолированные туберкулёзные очаги в костях (БЦЖ-остеомиелиты), либо развиваются множественные специфические поражения в разных органах и системах (БЦЖ-сепсис).
Симптомы и диагностика туберкулеза суставов у детей
Диагностику костно-суставного туберкулёза у детей проводят параллельно по двум направлениям:
- определение активности и распространённости туберкулёзной инфекции;
- определение распространённости локального поражения и его осложнений.
Оценку активности и распространённости туберкулёзной инфекции у ребёнка с костно-суставным туберкулёзом проводят в специализированных противотуберкулёзных учреждениях: устанавливают факт инфицирования МБТ, клиническую форму внутригрудного туберкулёза, степень чувствительности к туберкулину, выявляют другие органные поражения.
Диагностику локальных поражений костей и суставов проводят на основании клинических и лучевых методов обследования.
- Клинически оценивают внешний вид поражённого отдела скелета, наличие абсцессов, свищей, величину деформаций, контрактур, степень ограничения функций органов, патологические неврологические симптомы.
- Базовым методом лучевой оценки служит стандартная рентгенография поражённого отдела скелета в двух проекциях. Для уточнения диагноза используют специальные методики — рентгенотомографию, КТ, МРТ. Каждый из указанных методов применяют по показаниям в зависимости от локализации процесса и поставленных диагностических задач.
При наличии абсцессов, свищей, материала ранее проведённых операций или биопсий проводят бактериологическое, цитологическое и/или гистологическое исследование.
В клинической картине туберкулёзного остита ведущими бывают жалобы на умеренно выраженные транзиторные боли в конечности или суставе, умеренный отёк, хромоту (при поражении костей нижних конечностей), позднее присоединяются ограничение подвижности поражённой конечности, реактивный артрит. Общее состояние детей обычно не страдает, симптомы интоксикации выявляют либо при множественных костных очагах, либо при наличии активного внутригрудного туберкулёзного процесса. При рентгенологическом исследовании обнаруживают обширные деструктивные полости, обычно локализованные в эпиметафизах длинных трубчатых костей, сообщающиеся друг с другом через дефект росткового хряща и нередко сопровождающиеся периостальной реакцией. При оститах мелких трубчатых костей обычно поражён их диафиз, что рентгенологически проявляется его вздутием и массивной деструкцией (spina ventosa tuberculosa). Выявляемые при туберкулёзных оститах рентгенологические изменения часто становятся причиной ошибочного диагноза хронического остеомиелита либо опухоли и поводом к неадекватным оперативным вмешательствам, ведущим к формированию свищей. Правильный диагноз ставят либо по совокупности клинических, рентгенологических, лабораторных данных и туберкулиновых проб, либо по результатам гистологического исследования операционного материала.
Дифференциальная диагностика туберкулеза суставов у детей
Дифференциальный диагноз при различных поражениях костей и суставов имеет свои характерные особенности.
Дифференциальную диагностику туберкулёзных оститов проводят с очаговыми формами хронического гематогенного остеомиелита, костными опухолями (остеоид-остеомы, хондробластомы, гигантоклеточные опухоли), монооссальной формой фиброзной дисплазии, фиброзным кортикальным дефектом.
- Очаговый хронический гематогенный остеомиелит встречают, как правило, у детей школьного возраста, начало заболевания сопровождается температурной реакцией, лабораторными изменениями (лейкоцитоз, повышение СОЭ). У детей младшего возраста хронизация остеомиелита происходит крайне редко.
- Сходство клинической картины некоторых костных опухолей с туберкулёзным оститом обусловлено болевым синдромом и реактивным синовитом. Опухоли чаще встречают у детей школьного возраста, они отличаются упорными болями. Для хондробластом характерна эпифизарная локализация опухоли, очаг деструкции имеет нечёткие контуры и плотные включения. Остеоидная остеома на рентгенограммах и компьютерных томограммах выглядит как локальный очаг разрежения диаметром до 1-2 см на фоне остеосклероза и гиперостоза. Для гигантоклеточных опухолей типичны подростковый возраст, метафизарная локализация очага, его полициклическая структура, вздутие кости.
- Диспластические процессы в кости (монооссальная форма фиброзной дисплазии, фиброзно-кортикальный дефект) обычно сопровождаются минимальными субъективными жалобами, их часто обнаруживают случайно при рентгенологическом обследовании.
- Дифференциальную диагностику ревматоидного артрита и ворсинчатого синовита с первичным туберкулёзным синовитом проводят на основании бактериологического, биохимического и цитологического исследования синовиальной жидкости, а также гистологического исследования биоптата синовиальной оболочки. При поражении тазобедренного сустава дифференциальную диагностику также проводят с болезнью Пертеса.
Дифференциальную диагностику туберкулёза позвоночника у детей проводят с неспецифическими воспалительными поражениями, врождёнными пороками развития позвонков, дегенеративными и опухолевыми процессами. Для них характерен низкий уровень специфической аллергии по данным туберкулиновых проб, серологической и иммунологической диагностики.
- Для хронического гематогенного остеомиелита позвоночника типичен подростковый возраст больных, в анамнезе — острое начало заболевания с выраженным болевым синдромом и температурной реакцией. При лабораторных исследованиях выявляют умеренный лейкоцитоз, повышение СОЭ, диспротеинемию. При рентгенографии обнаруживают менее глубокую, чем при туберкулёзе, контактную деструкцию тел II-III позвонков с остеосклерозом поражённых тел.
- При неспецифических воспалительных процессах в позвоночнике при МРТ выявляют преимущественно изменение межпозвонкового диска (деформацию и исчезновение пульпозного ядра, отёк или дегенерацию диска) с усилением сигнала от тел контактных позвонков.
- Среди пороков развития туберкулёзный спондилит обычно дифференцируют с врождёнными кифозами I типа, вызванными нарушениями формирования тел позвонков. Для аномалий характерно отсутствие анамнестических, клинических и лабораторных признаков воспаления, при лучевом исследовании выявляют нарушение формы позвонков при сохранении их чётких контуров, структуры и отсутствии реакции мягких тканей.
- Среди дегенеративных заболеваний позвоночника у детей наиболее часто туберкулёзный спондилит дифференцируют с ювенильным остеохондрозом, обычно выявляемым в подростковом возрасте. Для дегенеративных процессов характерно отсутствие анамнестических, клинических и лабораторных признаков воспаления. На рентгенограммах, как правило, на значительном протяжении позвоночника выявляются разрыхлённость замыкательных пластинок тел позвонков, изменение их конфигурации, хрящевые узлы и грыжи Шморля.
- Среди опухолевых и опухолеподобных заболеваний наиболее часто туберкулёзный спондилит дифференцируют с поражениями позвоночника при гистиоцитозе из клеток Лангерханса, гемангиоме, остеоидной остеоме, гигантоклеточных опухолях. Подозрение на опухолевый процесс всегда требует цитологического или гистологического подтверждения.
Какие анализы необходимы?
Источник
