Упражнение при шейном остеохондрозе и нестабильности шейного отдела
Наиболее подвижным, но и уязвимым у человека считается шейный отдел позвоночного столба. Нарушение его функциональности сопровождается дискомфортными ощущениями, ноющей или острой болью. Нестабильность данного участка позвоночника лечится хирургическим либо терапевтическим методом. План исцеления составляет профильный врач, изучив полную картину развития патологии.
Когда диагноз подтвержден и избран консервативный способ лечения, пациенту прописываются медицинские препараты, физиотерапевтические процедуры, массаж и щадящие упражнения при нестабильности шейного отдела позвоночника.
Источники и проявления недуга
Нестабильность шейного отдела – заболевание весьма распространенное. Первые 2 позвонка (из 7) отвечают за поддержку черепа, благодаря чему люди способны вращать головой, кивать и запрокидывать ее. Примыкающий мышечный каркас, суставы и мобильные связки удерживают позвоночный столб в выровненном положении. Если основа из мускулов развита достаточно, позвоночник будет стабилен.
Гармоничное совместное функционирование позвонков, дисков и мышц обеспечивает здоровье и гибкость хребта. Но если какое-либо звено дает сбой, разрушается весь баланс и появляется разбалансированность шейного отдела позвоночника.

Существуют следующие версии недуга:
- Посттравматический синдром. Проблема прогрессирует после вывиха, перелома либо удара в области шеи. Этот вариант развития болезни возможен у каждого, даже у новорожденных при недостаточной квалификации медперсонала.
- Дегенеративный. Деформации спровоцированы остеохондрозом. Межпозвонковые диски разрушаются, фиброзное кольцо растягивается, крепление позвонков утрачивается.
- После хирургического вмешательства. Образуется из-за неаккуратности врача и требует повторной операции.
- Врожденная патология.
Разрушению стабильности шейных позвонков обычно предшествуют:
- Травмирование в результате аварии либо несчастного случая;
- Остеохондроз позвоночного столба;
- Неудачное оперативное вмешательство.
О серьезных проблемах сигнализируют:
- Постоянно ощущаемые боли, которые могут усиливаться при физической активности;
- Видимые изменения в позвоночной области;
- Ограниченная подвижность шеи либо, наоборот, излишне широкая амплитуда движений;
- Напряженность в мышцах шеи;
- Сильно хрустящие позвонки.
Если обнаружены перечисленные симптомы, нельзя затягивать с обращением к профильному доктору. Чем быстрее приступить к терапии, тем проще избавиться от недуга. Исцеляющая гимнастика при нестабильности позвоночника шейного отдела способствует снятию болевых симптомов, формированию крепкого мышечного корсета, укреплению мускулатуры и связок шеи.
Особенности ЛФК
Нестабильность – это состояние, когда позвонки не удерживаются в анатомически правильном положении. Первопричиной становится слабость и чрезмерная эластичность мышц позвоночника. Следствием недуга могут стать вывихи или смещение дисков. Специальный комплекс упражнений направлен на укрепление связок в мышечном каркасе.
Гимнастика осуществляется под контролем тренера. Продолжительность и нагрузка наращиваются постепенно. Для работы могут использоваться специализированные тренажеры, но вполне реально обойтись и без них.
Занятия терапевтической физкультурой будут иметь эффект, если заниматься регулярно в течение 2 и более месяцев.
Комплекс упражнений для укрепления мышц шеи
 Перед началом лечебной тренировки необходим разогрев. В качестве разминки выполняются простые движения. Повороты и наклоны головы делаются медленно и плавно для предупреждения головокружения и приступов мигрени. Каждое упражнение выполняется по 10 раз в правую и левую стороны. Можно осторожно надавливать на голову ладонями, усиливая растяжение.
Перед началом лечебной тренировки необходим разогрев. В качестве разминки выполняются простые движения. Повороты и наклоны головы делаются медленно и плавно для предупреждения головокружения и приступов мигрени. Каждое упражнение выполняется по 10 раз в правую и левую стороны. Можно осторожно надавливать на голову ладонями, усиливая растяжение.
В точке максимальной растяжки фиксироваться на 2-3 секунды. В завершение следует сделать по 6 круговых движений головой в каждую сторону.
После прогрева шеи нужно проработать плечевые суставы. Плечи медленно тянутся к ушам и плавно возвращаются на место. Повторить 10 раз.
Выполняя разминку, следует тщательно наблюдать за собственными ощущениями.
Если чувствуются усугубление состояния, головокружение или тошнота, надо незамедлительно прекратить тренировку, пройти дополнительное обследование и проконсультироваться со специалистом. Если движения не провоцируют дискомфорта, разрешается приступать к выполнению основных упражнений. Важно не осуществлять ничего, причиняющего неудобство или боль в проблемной области, четко следовать советам врача, работать плавно и бережно.
Базовый комплекс:
- Кивать головой, препятствуя движению ладонями, упирающимися в лоб.
- Отводить шею назад, аналогично противодействуя руками в области затылка.
- Делать наклоны головы в противоположные стороны, также выполняя сопротивление ладонью, положенной на висок.
- Поворачивать шею вправо и влево, пытаясь заглянуть за спину. В крайней точке фиксироваться.
- Перекатывать голову слева направо и обратно, притягивая подбородок к груди. Движения выполняются в очень медленном ритме.
- Попытаться втянуть шею, сдвигая ее назад. При правильном исполнении подбородок подтягивается к груди.
- Руки поставить на талию, плечи подтянуть вверх и отвести назад. При движении нужно стремится коснуться локтями за спиной. После данного действия в шейной зоне и лопатках ощущается легкость.
Каждого упражнения нужно сделать 10 повторов, фиксируя напряжение мышц на 7 секунд. С разрешения тренера продолжительность работы и число повторений можно увеличивать.
Занятия с приспособлениями
Для усиления исцеляющего воздействия ЛФК можно воспользоваться различными приспособлениями.
Упражнения у стены
Пациент старается прижаться верхним отделом позвоночного столба к ровной вертикальной поверхности, затылком надо с усилием давить назад 15 секунд. Повторить нагрузку, прижимаясь к стене лбом, правым и левым виском.
Второе движение – стоя у стены тянуть голову вверх, а плечи стараться опустить вниз. Позвоночник следует постоянно прижимать к поверхности.
Занятия с резиновой лентой
 В любой аптеке можно купить тянущийся бинт. Сложенный вдвое предмет надо прикрепить к стене (шведской стенке), сформировавшаяся петля надевается на лоб или затылок. Больной должен усилием шеи преодолевать давление ленты. Аналогично наклонять голову к плечам, повторяя по 10-15 раз в каждую сторону. Упражнение выполняют сидя или стоя. Крепление бинта должно располагаться на уровне глаз пациента.
В любой аптеке можно купить тянущийся бинт. Сложенный вдвое предмет надо прикрепить к стене (шведской стенке), сформировавшаяся петля надевается на лоб или затылок. Больной должен усилием шеи преодолевать давление ленты. Аналогично наклонять голову к плечам, повторяя по 10-15 раз в каждую сторону. Упражнение выполняют сидя или стоя. Крепление бинта должно располагаться на уровне глаз пациента.
Реализовать основные позиции из лечебного комплекса может каждый. Повторять набор упражнений оптимально по несколько раз в сутки. Такие телодвижения распрямляют позвоночник, избавляют от скованности и бодрят.
Упражнения на тренажерах с нестабильностью позвонков выполняются исключительно в условиях стационара под строгим контролем специалиста.
ЛФК при нестабильности шейного отдела позвоночника у детей
Комплекс состоит из самых элементарных движений:
- Руки на вдохе тянуть к потолку, на выдохе нужно расслабиться и опустить конечности.
- Вдыхая, отводить руку вправо, разворачивая за ней корпус. На выдохе – в исходную позицию. Повторить влево.
- По 5 раз медленно разворачивать голову влево-вправо.
- На вдохе сдвигать лопатки. На выдохе – расслабление.
- Ноги поставить на ширину плеч, выполнять руками широкие круги по направлению к спине, постепенно увеличивая амплитуду.
- Лежа на животе, на вдохе нужно прогнуться и приподнять над полом руки, вытянутые над головой. С выдохом – вернуться на пол.

Советы по восстановлению
Здоровье шейного участка позвоночника принципиально для кровоснабжения мозга и сохранения подвижности головы. Реанимация стабильности сочленений позвоночного столба – процесс небыстрый. Это продолжительная процедура, требующая системного подхода, продумывания деталей и последовательной реализации составленного плана лечения. Необходимо беречь шею от травм, а возможные недуги предупреждать профилактическими действиями. Для этого следует:
- Поддерживать физическую активность – тренировать мышцы и связки шеи, не сидеть долго у монитора или телевизора;
- Не делать резких движений головой;
- Пройти курс лечебного массажа, рекомендованного при нестабильности шейного отдела позвоночника;
- Дополнить комплекс целебных действий физиотерапией (электрофорез, магниты и т.п.);
- Скорректировать рацион, обеспечив организм жизненно важными питательными элементами – белками и кальцием;
- Чаще выходить на открытый воздух, избегая при этом сквозняков и переохлаждения.
После выздоровления необходимо заниматься профилактикой рецидива – соблюдать нормы правильного питания, регулярно выполнять гимнастику для шеи, делать массаж.
Несложные мероприятия предупредят возвращение болезни и избавят от проблем с позвоночником.
Источник
ЛГ ставит задачи: укрепить мышечный корсет шеи, мышцы осанки, рук и верхнего плечевого пояса; снять мышечное напряжение; профилактика плечелопаточного периартроза, индивидуально лечение дефектов стоп, таза и позвоночника. Добиваемся устранения нестабильности шейного отдела позвоночника.
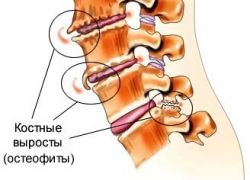
Изменения в позвоночнике при остеохондрозе.
Остеохондроз шейного отдела позвоночника
требует особого подхода со стороны лечебной физкультуры,
так как это заболевание может влиять на мозговое кровообращение и на состояние верхних конечностей.
Мы рассмотрим наиболее часто встречающиеся заболевания шейного отдела позвоночника:
НШОП (нестабильность шейного отдела позвоночника),
ССПА (синдром сдавления позвоночной артерии)
и
подвывих атланта.
Остеохондроз шейного отдела позвоночника.
Это такое же старение и изнашивание позвонков и межпозвонковых дисков шейного отдела, как и поясничного, и грудного. Причинами возникновения являются наследственность, травмы шеи (в том числе и родовые травмы), мануальное «рукоделие» народных целителей, нарушение обмена веществ, гиповитаминоз, гиподинамия, дефекты стоп, сколиоз, разновеликость нижних конечностей, искривление таза (когда одна сторона таза выше другой).
Большое значение в развитии остеохондроза ШОП играет и хронический стресс, так как при стрессе происходит подсознательное защитное напряжение мышц шеи и воротниковой зоны. В это время движения становятся резкими, неаккуратными, позвоночник «сжимается» напряженными мышцами, сдавливаются и межпозвонковые диски, идет нагрузка на связочный аппарат позвоночника. Постепенно появляется нестабильность позвонков шеи.
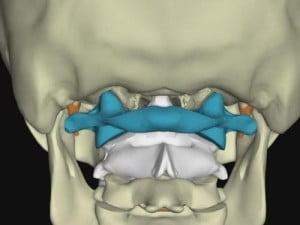
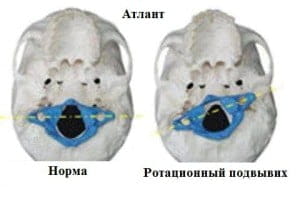
Вид сзади. Атлант и второй (осевой) шейный позвонок.
Нестабильность шейного отдела позвоночника.
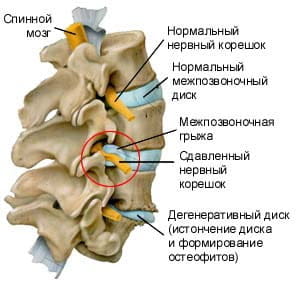
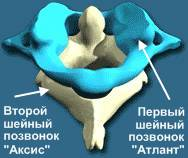
Шейные позвонки испытывают меньшую нагрузку, чем позвонки других отделов. Поэтому их тела относительно небольшой величины. Первые два шейных позвонка отличаются по форме от остальных в связи с тем, что они соединяются с черепом и участвуют в движениях головы. Шейный отдел позвоночника более подвижный, чем грудной и поясничный отделы. Чтобы позвонки не смещались относительно друг друга, существует связочный аппарат позвоночника, играет большую роль и состояние мышечного корсета шеи.
При нестабильности позвонков организм стремится защитить позвонки от сдвижения, и на телах позвонков вырастают остеофиты – костные отростки, которые, цепляясь друг за друга, постепенно сращиваются между собой, обеспечивая неподвижность позвонков.
Позвоночник теряет гибкость. Остеофиты «царапают» при движениях окружающие ткани, сосуды и нервные корешки, что может вызывать боль и напряжение мышц, спазмирование артерий. При наклонах головы в стороны слышится хруст.
При раздражении нервных клеток связочного аппарата позвоночника нестабильными позвонками происходит патологическое изменение физиологических изгибов. В шейном отделе позвоночника — сглаженность лордоза, что приводит к снижению амортизации головного мозга при ходьбе, беге и прыжках.
Смещение (нестабильность) шейных позвонков способствует возникновению ВБН (вертебро-базилярной недостаточности): недостаточности кровообращения в затылочной части мозга.
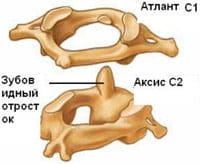 В соединении позвоночника с черепом участвуют две кости: затылочная и атлант (первый шейный позвонок). Но в движениях головы участвует и второй шейный позвонок (осевой).
В соединении позвоночника с черепом участвуют две кости: затылочная и атлант (первый шейный позвонок). Но в движениях головы участвует и второй шейный позвонок (осевой).
Суставы между затылочной костью, атлантом и осевым позвонком характеризуются большой подвижностью, прочностью и сложностью строения. Они обеспечивают движения головы: кивательные, боковые наклоны и вращательные движения головы
(«Да-да», «Нет-нет», «Ай-яй-яй»).
Второй шейный позвонок (осевой) имеет зуб, который находится в костно-фиброзном кольце и во время вращения удерживается связкой верхушки зуба, крыловидными связками и крестообразной связкой атланта. Здесь важно знать, что связки могут растягиваться (например, при подъеме человека (ребенка) за голову). Это может привести к нестабильности шейного отдела позвоночника и подвывиху атланта.
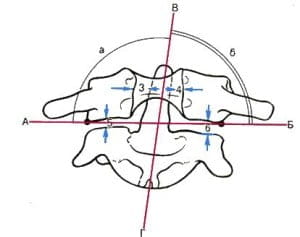
Смещение атланта относительно второго шейного позвонка.
Подвывих атланта.
опасен возникновением кривошеи
и
остеохондроза шейного отдела позвоночника.
К сожалению,
некоторые взрослые
поднимают детей за голову:
за уши,
чтобы «показать Москву».
Это опасно не только появлением нестабильности в шейных позвонках, но и растяжением позвоночной артерии и даже появлением микротрещин на её внутренней стенке, что приводит к образованию рубцов.
Поверхность сосуда становится неровной. Это значит, что в неровных местах происходит завихрение крови, из-за чего появляется предрасположенность в будущем к откладыванию кальция и холестерина в местах завихрений, а также образованию тромбов.
Кривошея при подвывихе верхних шейных позвонков. |
Подвывих верхних шейных позвонков. | Кроме того, у детей может быть патология развития связочного аппарата, строения позвонков, дисплазия суставов и дисков позвоночника, поэтому имеется большая опасность вывиха и подвывиха верхних шейных позвонков. Подвывих атланта может произойти во время родов при неправильном ведении родов и при патологии родовой деятельности. |
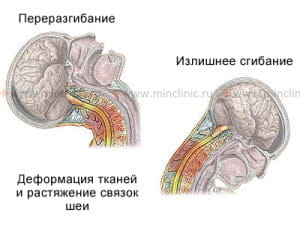 Еще одна причина подвывиха атланта — резкое движение головы назад.
Еще одна причина подвывиха атланта — резкое движение головы назад.
Чаще это происходит при резком торможении транспорта, когда у сидящих пассажиров по инерции голова устремляется сначала глубоко вперед, а затем резко назад.
Это особенно опасно у спящих сидя пассажиров при отсутствии высокой спинки кресла, которая удержала бы голову от резкого наклона назад.
Смотрите видео Доктора Шперлинга о подвывихе и вывихе верхних шейных позвонков.
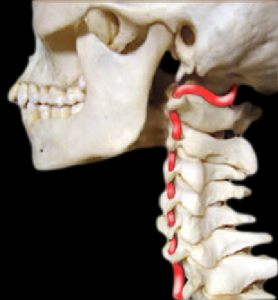
Анатомия позвоночной артерии. Позвоночная артерия проходит внутри отверстий поперечных отростков 6-2 шейных позвонков.
Синдром сдавления позвоночной артерии (ССПА).
ССПА еще называется заднешейным симпатическим синдромом,
он относится и к компрессионному
и к рефлекторному синдрому.
Позвонки, сдвигаясь относительно друг друга при нестабильности
(при слабом мышечном корсете шеи
и при слабости связочного аппарата),
ущемляют позвоночную артерию.
Кроме того, остеофиты — костные отростки,
которые вырастают на позвонках при
остеохондрозе,
образуются и на внутренних поверхностях позвонков.
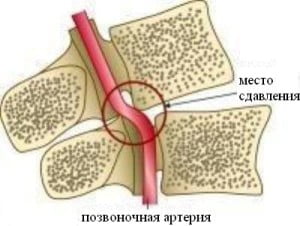
Позвоночная артерия проходит внутри отверстий поперечных отростков 6-2 шейных позвонков. Такая картина при нестабильности позвонков. Это поперечные отростки в разрезе.
Позвоночная артерия ущемляется при сдвижении позвонков и раздражается остеофитами.
Происходит её спазм, и нарушается
мозговое кровообращение в затылочной области головного мозга.
Спасают от инсульта анастомозы артерий вилизиева круга.
Таким образом, делаем вывод:
опасны резкие и объемные движения головой.
Будьте осторожны при переходе через проезжую часть:
бывает потеря сознания на краю дороги,
когда пешеход активно поворачивает голову направо — налево.
При синдроме сдавления позвоночной артерии головные боли различные по характеру, локализующиеся в затылочной области.
Может быть и односторонняя головная боль.
Могут появляться расстройства чувствительности;
вестибулярные нарушения,
которые проявляются в виде шума, гула, треска в голове,
особенно при изменении положения головы;
головокружения (могут быть системными и несистемными); зрительные расстройства.

Остеофиты позвоночника.
Лечебная физкультура при остеохондрозе шейного отдела позвоночника.
Применяются упражнения при остеохондрозе шейного отдела позвоночника изометрические
для укрепления мышечного корсета шеи,
лечебная гимнастика при плечелопаточном периартрозе
для восстановления объема движений в плечевых суставах, улучшения циркуляции крови и укрепления силы мышц верхнего плечевого пояса,
упражнения на растяжку мышц плечевого пояса и расслабление.
Необходимо уделить внимание укреплению осанки (изотонические упражнения)
и индивидуально лечению дефектов стоп.
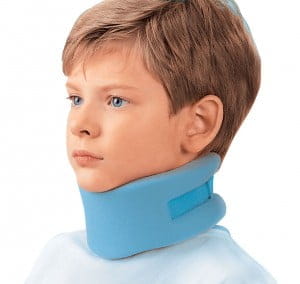 Назначается воротник — бандаж
Назначается воротник — бандаж
для снижения давления головы на шейные позвонки
и для защиты шейного отдела от смещения позвонков.
Воротник предотвращает вероятность резких
неаккуратных движений в шее.
При длительном ношении бандажа мышцы шеи атрофируются.
Поэтому носить лечебный воротник надо дозированно

Надувной воротник для растяжки шейного отдела позвоночника.
по рекомендации врача.
Необходимо выполнять изометрические упражнения
для укрепления мышц шеи.
Кроме этого,
рекомендуются упражнения для глаз,
пальцев рук; на равновесие и координацию движений.
Изометрические упражнения помогают
повысить силу мышц без активных движений мышц.
Создаются условия, когда мышцы сопротивляются
надавливанию на конечность или оттягиванию.
Изометрические упражнения при остеохондрозе шейного отдела позвоночника желательно выполнять перед зеркалом для контроля положения головы. Первое время можно заниматься в воротнике — бандаже.
Лечебная гимнастика при остеохондрозе шейного отдела позвоночника.
Изометрические упражнения.
Начинаем нагрузку с 3-х секунд, постепенно в течение нескольких дней доводим до 7-ми секунд. Каждое упражнение делаем по 3 подхода. Между подходами отдых с расслаблением мышц в 2 раза дольше нагрузки. Так, например, при нагрузке сопротивления 5 секунд отдых между подходами составит 10 секунд, а при максимальной нагрузке 7 секунд отдых 14 секунд. Расслабление происходит лучше на выдохе.
Не следует выполнять нагрузку сопротивления более 7 секунд. Секунды подсчитываем так: » Двадцать один, двадцать два, двадцать три…» — и так далее (для «честности»).
Концентрируйте внимание на своих ощущениях. Думайте о том, что вы выздоравливаете.
Начало и конец упражнений выполняйте плавно, без резких движений.
1). «Руки как веревки». Сначала расслабим напряженные мышцы верхнего плечевого пояса. Стоя, руки вниз. Раскачивать корпусом с небольшими поворотами вправо — влево, руки «болтаются как веревки», мышцы рук и верхнего плечевого пояса расслабляются.
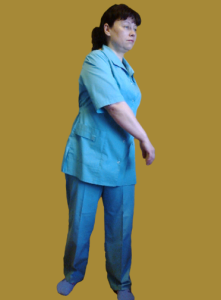
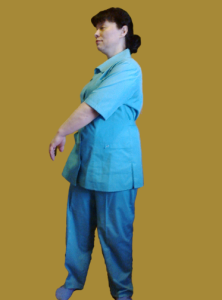
Сядьте на край сиденья стула так, чтобы тяжесть тела распределилась на стопы, контролируйте осанку.
2). Положите кисти на лоб, локти в стороны, не запрокидывайте голову. Плавно надавите руками на лоб, голова сопротивляется надавливанию, оставаясь в исходном положении.
Удержать сопротивление 3 секунды.
Плавно снять руки со лба, опустить вниз, потрясти, расслабиться.
Отдых 6 секунд.

3). Положите кисти друг на друга (в «замок» сцеплять не надо), поставьте их на затылок. Локти разведены в стороны.
Плавно надавите руками на затылок, голова не сдвигается, удержите сопротивление головы 3 секунды и плавно снимите руки, опустив их вниз, расслабьтесь.
Отдых 6 секунд. Выполнить 3 раза.

4). Сидя на стуле, положите правую ладонь на правую половину головы так, чтобы большой палец находился под ухом, а остальные пальцы направлялись вверх. Правая рука при этом отведена в сторону.
Плавно надавите рукой на голову, удержите сопротивление 3 секунды.
Так же плавно уберите руку вниз, отдых и расслабление 6 секунд. Выполните 3 раза.

5). То же повторите с левой стороны.

6). Сидя на стуле, кисти сжать в «кулачки» и поставить их друг на друга. Подбородок положить сверху на кулачки.
Теперь кулачками плавно надавите на подбородок снизу вверх, голова не сдвигается и оказывает сопротивление надавливанию.
Удержите напряжение 3 секунды и плавно уберите руки.
Опустите руки вниз, расслабляясь. Отдых в 2 раза больше времени надавливания. Прислушивайтесь к своим ощущениям. Выполнить 3 раза.

7). «Вагоны». Выпрямленные руки в стороны, пальцы кистей направлены вверх. Имитировать попытку раздвинуть и удержать руками вагоны.
Удержать напряжение 3 секунды. «Уронить» руки вниз, потрясти, расслабляя мышцы.
Отдых в 2 раза дольше нагрузки. 3 раза.

Раздвигаем вагоны в стороны.
8). «Оторваться от стен». Выпрямленные руки в стороны, кисти разогнуты, пальцы вверх. Представьте, что ладони приклеены к стенам. Напрягите мышцы так, как-будто пытаетесь оторваться от стен. Удержать напряжение 3 секунды. «Уронить» руки вниз, потрясти, расслабляя мышцы. Отдых 6 секунд. 3 раза.

Отрываем руки от стен.
9). «Гири». Руки внизу, напряжение мышц, имитируя поднимание тяжелых гирь. Удержать напряжение 3 секунды. «Уронить» руки вниз, потрясти, расслабляя мышцы. Отдых 6 секунд. 3 раза.

Гири.
10). «Вылезти из ямы». Руки вдоль тела, кисти разогнуты. Имитировать попытку оттолкнуться руками от плиты или вылезти из ямы (руки тянутся вниз, плечи — вверх.
Никаких видимых движений нет.
Удержать напряжение 3 секунды. «Уронить» руки вниз, потрясти, расслабляя мышцы.
Отдых 6 секунд. 3 раза.

Вылезаем из ямы.
11). «Толкаем стену». Руки согнуты в локтевых суставах, ладони «упираются» в воображаемую стену. Имитировать толкание или попытку сдвигания стены.
Удержать напряжение 3 секунды. «Уронить» руки вниз, потрясти, расслабляя мышцы.
Отдых 6 секунд. 3 раза.

Толкаем стену.
12). «Оторвать ладони от стены». Руки согнуты в локтевых суставах, ладони «упираются» в воображаемую стену. Мысленно представьте, что ладони приклеены к стене. Имитировать попытку оторвать руки от стены. Почувствуйте, как напрягаются мышцы между лопатками.Удержать напряжение 3 секунды. «Уронить» руки вниз, потрясти, расслабляя мышцы. Отдых 6 секунд. 3 раза.

Оторвать ладони от стены.
13). «Давим на потолок». Руки поднять вверх. Мысленно «упритесь» руками в потолок. Имитируйте поднимание потолка: руки тянутся вверх.
Удержать напряжение 3 секунды. «Уронить» руки вниз, потрясти, расслабляя мышцы.
Отдых 6 секунд. 3 раза.

Давим на потолок.
14). «Дельта – 1». Правая рука приподнята снизу вперед под углом 450, левая рука осуществляет давление на предплечье правой руки, противодействуя её подниманию.
Удержать напряжение 3 секунды. «Уронить» руки вниз, потрясти, расслабляя мышцы. Отдых 6 секунд.
То же выполнить с другой стороны. 3 раза.

Надавливаем на правую руку, правая рука сопротивляется.

Расслабляем мышцы рук.
15). «Дельта – 2». Руки внизу. Правую руку захватить левой кистью за предплечье ближе к лучезапястному суставу.
Правая рука стремится сдвинуться назад, а левая препятствует этому движению. Удержать напряжение 3 секунды.
«Уронить» руки вниз, потрясти, расслабляя мышцы. Отдых 6 секунд.
То же выполнить с другой стороны. 3 раза.
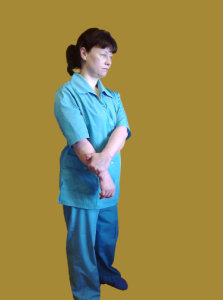
Не даем правой руке сдвинуться назад.