Увеиты у детей при ревматоидном артрите
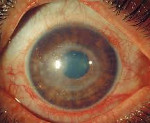

Ревматический увеит – это аутоиммунное поражение структур увеального тракта глазного яблока. Общими симптомами для всех форм являются гиперемия, конъюнктивальная инъекция, боли, фотофобия и слезотечение. Диагностика ревматического увеита включает в себя наружный осмотр, визометрию, тонометрию, биомикроскопию, офтальмоскопию, гониоскопию. При переднем увеите показано местное применение мидриатиков, НПВС, глюкокортикостероидов (ГК). Препаратами второй линии являются производные аминосалициловой кислоты. При поражении задних отделов используются системные ГК и иммуносупрессоры. Анти-ФНО терапия рекомендована при отсутствии эффекта от базовой терапии.
Общие сведения
Ревматический увеит – это острое или хроническое заболевание в офтальмологии, характеризующееся воспалением увеального тракта у пациентов с активными аутоиммунным процессом в анамнезе. В 20% случаев увеит развивается в возрасте 25-35 лет на фоне ревматизма. У детей патологию зачастую диагностируют после достижения 3 лет, при этом серозно-пластический увеит чаще развивается в раннем и дошкольном возрасте. Болеют преимущественно лица женского пола. Для заболевания характерно рецидивирующее течение. Рецидивы возникают в весенне-осенний период. Ревматический увеит представляет собой важную медико-социальную проблему, т. к. поражает молодое трудоспособное население и в 30% случаев приводит к снижению остроты зрения с последующей инвалидизацией.
Ревматический увеит
Причины ревматического увеита
Причиной ревматического увеита является иммуновоспалительное поражение сосудов глазного яблока стрептококкового генеза. Заболевание возникает чаще на фоне хронического, реже острого течения болезни Соколовского-Буйо. При этом поражаются передние отделы увеального тракта, цилиарное тело или сосудистая оболочка. Возможно одновременное вовлечение в патологический процесс всех вышеуказанных структур. Повышают риск развития данной патологии снижение реактивности и резистентности организма, переохлаждение. Провоцирующими факторами рецидивов заболевания могут быть частые ангины. Узелковая форма ревматического увеита, как правило, встречается у пациентов с артритом аутоиммунного происхождения. Также данная патология может быть одним из проявлений таких системных заболеваний, как серонегативный спондилоартрит, ювенильный хронический артрит, болезнь Бехчета.
Симптомы ревматического увеита
В зависимости от поражения того или иного отдела глазного яблока различают передний, задний, периферический увеит и панувеит. Ревматический увеит протекает остро или хронически. Как правило, воспалительный процесс характеризуется преобладанием экссудативного или транссудативного типа секреции. Ревматический пластический увеит развивается остро, часто ему предшествует конъюнктивит. Пациент предъявляет жалобы на ощущение инородного тела в глазу, жжение, повышенное отделение серозного содержимого, мидриаз. Через 3-4 дня присоединяется цилиарная инъекция. При этом расширение зрачков сменяется их сужением. Спустя 2-3 дня после развития первых симптомов нарастает болевой синдром в области глазницы, слезотечение и фотофобия. Больные отмечают изменения в окраске радужки, что вызвано отеком, гиперемией и секрецией экссудата. В результате образования синехий существует высокий риск развития вторичной катаракты или глаукомы.
Клинические проявления серозно-пластического переднего ревматического увеита сохраняются длительное время, но для этой формы характерно более легкое течение. Пациенты отмечают у себя незначительную болезненность и светобоязнь, реже инъекцию сосудов у края радужки. Наиболее частое осложнение – отслойка стекловидного тела. При серозном варианте заболевание имеет латентное течение без внешних проявлений воспалительного процесса. Как правило, хронический серозный увеит трансформируется в серозно-пластический и осложняется вторичной глаукомой или катарактой. Особенностью геморрагической формы ревматического увеита является преобладание экссудативного типа секреции над транссудатом. При этом в экссудате наблюдается примесь крови. В свою очередь при панувеите в патологический процесс вовлекается еще и сосудистая оболочка. Клинические симптомы периферического ревматического увеита представлены появлением «тумана» или «мушек» перед глазами.
Диагностика ревматического увеита
Диагностика ревматического увеита основывается на анамнестических данных, результатах наружного осмотра, визометрии, тонометрии, биомикроскопии, офтальмоскопии, гониоскопии. При наружном осмотре пациента с ревматическим пластическим увеитом определяется покраснение и инъекция сосудов конъюнктивы, незначительное расширение зрачка, отечность век. Методом биомикроскопии визуализируются пигментные и конусовидные синехии по краю зрачка, отек роговицы и исчерченность ее заднего отдела. Специфическим является симптом «решетки», образованной складками десцеметовой оболочки. В передних отделах радужки выявляются расширенные сосуды. С помощью щелевой лампы можно обнаружить сужение пространства позади хрусталика, ярко выраженный феномен Тиндаля. При серозно-пластической форме ревматического увеита визуализируются небольшие округлые преципитаты серого цвета. На длительное течение указывает изменение их контура с ровного на фестончатый.
При гониоскопии определяется опалесцирующая влага передней камеры глаза, желто-серый экссудат. Проведение офтальмоскопии указывает на незначительную гиперемию в зоне диска зрительного нерва. Макроскопическое исследование оптического среза позволяет выявить скопление патологических взвесей в ретролентальном пространстве и витреальные отслойки. При узелковой форме ревматического увеита методом биомикроскопии можно диагностировать розово-серые узелки, диаметр которых составляет 1-3 мм. После их исчезновения на зрачковом поясе радужки образуются участки атрофии, которые сменяются задними синехиями.
При геморрагической форме ревматического увеита методом гониоскопии выявляются скопления экссудата темно-красного цвета. Жидкость также накапливается в углу передней камеры, в области радужки и зрачка. После рассасывания экссудата при биомикроскопии визуализируются задние синехии. Очаги помутнения при вовлечении в патологический процесс сосудистой оболочки определяются в ходе офтальмоскопии. Они представляют собой желтоватые образования с нечетким контуром. Старые очаги имеют белую окраску. Данный метод позволяет выявить гиперемию диска зрительного нерва. При периферическом ревматическом увеите в ходе проведения биомикроскопии можно обнаружить воспалительные взвеси в стекловидном теле и цилиарную отслойку. Дополнительными методами исследования являются визометрия, позволяющая определить степень снижения остроты зрения, и тонометрия, проводимая для измерения ВГД у пациентов с подозрением на вторичную глаукому.
Лечение ревматического увеита
Тактика лечения ревматического увеита зависит от выраженности клинических проявлений и локализации патологического процесса. Основной метод консервативной терапии острого переднего ревматического увеита – местное использование глюкокортикоидов в каплях и инъекциях с циклоплегическими агентами. Также при данной форме показано закапывание мидриатиков. При рецидивирующем течении (больше 3 рецидивов в год или 2 за последние 3 месяца) рекомендовано назначение лекарственных средств из группы производных аминосалициловой кислоты.
Локальное применение глюкокортикостероидов в форме капель при заднем ревматическом увеите и панувеите малоэффективно. При монокулярном поражении гормональные средства следует вводить в виде ретро- или парабульбарных инъекций. Данный способ введения обеспечивает достаточную концентрацию препарата в зоне воспаления. При бинокулярном ревматическом увеите задних отделов проводится системная терапия иммуносупрессорами, цитостатиками и глюкокортикоидами. Анти-ФНО терапия показана при отсутствии эффекта от всех вышеперечисленных методов лечения. Применяемые препараты относятся к биологическим агентам, которые действуют на фактор некроза опухоли α (ФНО α).
Прогноз и профилактика ревматического увеита
Специфических мер по профилактике ревматического увеита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению системных аутоиммунных заболеваний в анамнезе, нормализации режима сна и бодрствования, коррекции рациона. Всем пациентам следует 2 раза в год проходить обследование у офтальмолога с обязательным проведением тонометрии, визометрии и биомикроскопии. Прогноз для жизни и трудоспособности при своевременной диагностике и лечении благоприятный. Прогрессирование ревматического увеита, образование большого количества синехий и развитие вторичных осложнений (катаракта, глаукома) может привести к полной потере зрения и дальнейшей инвалидизации пациента.
Источник
Эпидемиология
Ювенильный ревматоидный артрит (ЮРА) чаще встречается у девочек и манифестирует, как правило, в возрасте до 16 лет (наиболее часто в 2—8 лет).
Классификация
Отсутствует.
Этиология
Этиология заболевания не установлена. Среди возможных факторов, лежащих в основе патологического процесса, обсуждаются инфекционная природа заболевания, травма, иммунологическая предрасположенность, стрессовые состояния.
Патогенез
Механизм возникновения переднего увеита, по-видимому, связан с возникновением аутоиммунной внутриглазной реакции вследствие молекулярной мимикрии.
Клинические признаки и симптомы
Поражение суставов может протекать в виде моно-, олиго- или полиартрита. Фактором риска развития воспалительного процесса в глазу служит наличие моно- или олигоартрита, при полиартрите передний увеит встречается довольно редко. В большинстве случаев определение ревматоидного фактора дает отрицательный результат.
Наиболее часто хронический иридоциклит возникает у девочек с моно- или олигоартритом нижних конечностей и наличием антинуклеарных антител. Вторую группу риска составляют мальчики с моно-или олигоартритом, у которых выявляется рецидивирующий негранулематозный передний увеит, имеющий сходство с таковым при анкилозирующем спондилоартрите. У 75% мальчиков с моно-или олигоартритом имеется антиген HLA-B27; у некоторых из них в дальнейшем развивается анкилозирующий спондилоартрит.
У больных с острыми увеитами заболевание суставов начинается в возрасте 7,5—9 лет, в то время как у больных с хроническими иридоциклитами — в возрасте 4—6,3 лет. Примерно у 50% больных к возрасту 6 лет выявляется хронический увеит. Обычно поражение глаз возникает через несколько лет после поражения суставов, однако известны случаи манифестации заболевания с развития переднего увеита, а поражение суставов возникало спустя 2 мес — 11 лет.
Прогноз при увеите у мальчиков сходен с таковым при увеите, ассоцированном с HLA-B27. У девочек, обычно негативных по HLA-B27 и позитивных по антинуклеарному фактору, хронический увеит в большинстве случаев протекает бессимптомно, поэтому они должны наблюдаться офтальмологом с целью своевременного выявления поражения глаз. Обычно у этих детей обнаруживается неправильная форма зрачка из-за появления задних синехий или даже заращение зрачка. Как правило, клеточная реакция влаги передней камеры не превышает 2+ и уменьшается при местном применении ГКС. Степень тяжести увеита не зависит от активности артрита. По мере роста ребенка активность воспалительных изменений в суставах может уменьшаться и вообще исчезнуть, а воспаление в глазах сохраняется довольно долго, вплоть до взрослого возраста.
К возможным осложнениям хронического увеита относятся развитие лентовидной дистрофии радужки, образование задних синехий, катаракта (в 60% случаев), гипотония глаза, глаукома (в 20% случаев). Глаукома развивается вследствие пупиллярного блока или нарушения оттока в трабекулярной зоне. Примерно в 50% случаев выявляется лентовидная кератопатия, наличие которой существенно снижает зрительные функции. У некоторых больных заболевание протекает с выраженным воспалением в стекловидном теле, отеком макулярной зоны сетчатки и образованием макулярных складок.
Диагноз и рекомендуемые клинические исследования
Диагноз устанавливают на основании особенностей клинической картины поражения глаз и суставов.
Лабораторные методы исследования:
- определение антинуклеарных антител у девочек (положительный результат);
- определение ревматоидного фактора (чаще отрицательный результат);
- общий анализ крови (увеличение СОЭ);
- определение антигена HLA-B27 (положительный результат у мальчиков; у девочек обычно отрицательный).
Дифференциальный диагноз
Наиболее часто поражение глаз при ЮРА приходится дифференцировать с саркоидозом. При последнем выявляются поражение суставов и кожи, реже изменения в легких. Отличительными признаками поражения глаз при ЮРА служат наличие антинуклеарного фактора, изменение суставов, первичное поражение переднего отрезка глаза и отсутствие системных симптомов, характерных для саркоидоза.
Общие принципы лечения
Как правило, лечение проводят в амбулаторных условиях. Больные с ЮРА и хроническим передним увеитом нуждаются в динамическом наблюдении с целью своевременной диагностики латентного воспалительного процесса, служащего фактором риска развития осложнений. Для профилактики образования синехий следует использовать мидриатики.
В активном периоде заболевания показано местное применение ГКС:
Циклопентолат, 1% р-р, в конъюнктивальный мешок по 1 —2 капли 2 р/сут, 5—10 сут
+
Дексаметазон, 0,1% р-р, в конъюнктивальный мешок по 1 —2 капли 3—6 р/сут, 15—30 сут
+
Диклофенак, 0,1% р-р, в конъюнктивальный мешок по 1 —2 капли 3 р/сут, 15—30 сут
+
(при выраженном воспалении)
Фенилэфинефрин, 1% р-р, субконъюнктивально 0,2 мл в сочетании с дексаметазоном 1мг (0,25 мл) 1 р/сут, 5—10 сут.
При неэффективности инстилляций и субконъюнктивального применения ГКС:
Дексаметазон парабульбарно 2—3 мг/сут, 5—10 сут
+
(после окончания курса)
Бетаметазон парабульбарно 1,0 мл 1 р/нед, 3—4 нед или
Метилпреднизолон (депо) парабульбарно 40 мг 1 р/нед, 3—4 нед.
Длительное системное применение ГКС нежелательно, поскольку сопровождается увеличением риска развития побочных эффектов (замедление роста, нарушение формирования костной ткани, атрофия коры надпочечников и др.). При необходимости продолжения лечения рекомендуется прием ГКС короткими курсами или пульс-терапия.
Пульс-терапия:
Дексаметазон, 20—32 мг в 200 мл изотонического р-ра натрия хлорида, в/в капельно в течение 30 мин утром 1 р/2 сут, 10—12 сут (общая доза 100—180 мг) или
Метилпреднизолон, 250—500 мг в 200 мл изотонического р-ра натрия хлорида, в/в капельно в течение 30 мин утром 1 р/2 сут, 10—12 сут (общая доза 1,5—3 г ) или
Дексаметазон внутрь 0,025—0,05 мг/кг 1—2 р/сут в первой половине дня, до полного исчезновения симптомов воспаления переднего отрезка глаза, с последующей постепенной отменой в течение 2—2,5 мес или
Метилпреднизолон внутрь 0,2—0,4 мг/кг 1—2 р/сут в первой половине дня, до полного исчезновения симптомов воспаления переднего отрезка глаза, с последующей постепенной отменой в течение 2—2,5 мес или
Преднизолон внутрь 0,25—0,5 мг/кг 1— 2 р/сут в первой половине дня, до полного исчезновения симптомов воспаления переднего отрезка глаза, с последующей постепенной отменой в течение 2— 2,5 мес.
В неактивном периоде заболевания использование ГКС нецелесообразно, поскольку сопровождается увеличением риска появления помутнений хрусталика и повышения внутриглазного давления.
При образовании катаракты показано ее удаление. Предпочтительнее проводить ленсвитрэктомию на фоне противорецидивной терапии. Поскольку само по себе заболевание протекает с пролиферативным компонентом, а после операции наблюдается выраженная экссудативная реакция, не следует прибегать к имплантации линзы.
Значительные трудности представляет собой лечение глаукомы; нередко требуются повторные оперативные вмешательства.
Оценка эффективности лечения
Адекватная терапия способствует исчезновению симптомов воспаления, однако возможно развитие рецидивов.
Осложнения и побочные эффекты
Длительное системное применение ГКС у детей сопровождается увеличением риска развития побочных эффектов (замедление роста, нарушение формирования костной ткани, атрофия коры надпочечников).
Ошибки и необоснованные назначения
Использование антибиотиков, неэффективных при этом заболевании.
Прогноз
Прогноз заболевания различен у девочек и мальчиков. У девочек вследствие бессимптомного течения нередко значительное снижение зрительных функций из-за развития осложнений (катаракта и/или глаукома). У мальчиков прогноз более благоприятный, так как адекватная терапия обычно способствует быстрому исчезновению симптомов воспаления, хотя возможны рецидивы заболевания, а по мере роста ребенка появление анкилозирующего спондилоартрита.
Шток В.Н.
Опубликовал Константин Моканов
Источник
Из этой статьи вы узнаете про ревматоидный артрит у детей, в два, три года и в другом возрасте. Причины, диагностика, симптомы и лечение суставной формы болезни у ребенка.

Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
Дата публикации статьи: 03.07.2019
Дата обновления статьи: 16.01.2020
Содержание статьи:
- Причины ревматоидного артрита у детей
- Характерные симптомы
- Три формы ювенильного ревматоидного артрита, возможные осложнения
- Диагностика
- Методы лечения
- Прогноз при заболевании
- Первоисточники информации, научные материалы по теме
Любой вид артрита у детей называют ювенильным (детским). Ювенильный ревматоидный артрит (сокращенно ЮРА) – это длительное воспаление суставов (не менее 5 недель) у детей в возрасте до 16 лет, имеющее аутоиммунное происхождение.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
ЮРА – самое распространенное ревматологическое заболевание у детей, которое преимущественно развивается в возрасте от 1–3 до 5 лет. Примерная распространенность этого заболевания – 14 случаев на 100 000 детей в год. Чаще возникает у девочек.
Ювенильный ревматоидный артрит резко ухудшает качество жизни пациента. При этом заболевании могут развиваться тяжелые осложнения, которые иногда приводят к смерти ребенка. Примерная смертность составляет 0,5–1,0 % от всех заболевших детей.
Полностью устранить эту патологию нельзя, хотя современные методы лечения способны замедлить или приостановить его прогрессирование.
У многих детей ЮРА проходит самостоятельно по мере взросления. Именно это качество отличает детский ревматоидный артрит от аналогичного заболевания у взрослых.
Диагностикой и лечением этой болезни, а также ревматизма и других ревматических патологий занимаются детские ревматологи.
Причины ревматоидного артрита у детей
Точная причина развития ЮРА остается неизвестной. Однако считается, что это заболевание имеет аутоиммунные механизмы развития: это означает, что патологию вызывают нарушения в работе собственной иммунной системы организма, которая по неизвестным причинам начинает атаковать здоровые ткани.
Ученые и врачи считают, что спровоцировать иммунную систему могут внешние факторы, особенно при сочетании их воздействия с наличием определенной генетической предрасположенности.
Факторы, связанные с возникновением или ухудшением ЮРА:
- Генетическая предрасположенность. Чаще заболевают дети, имеющие близких родственников с этим или другим аутоиммунным заболеванием.
- Женский пол. Девочки и женщины чаще болеют ревматоидным артритом, чем мальчики и мужчины.
- Психологический стресс. Сильное эмоциональное перенапряжение, согласно имеющимся данным, может ухудшить симптомы или вызвать обострение ревматоидного артрита.
- Бактериальные или вирусные инфекции. Многие ученые считают, что пусковым фактором развития ЮРА могут быть перенесенные бактериальные или вирусные инфекции (например, корь, паротит, краснуха, энтеровирусная инфекция). Они приводят к выработке клетками иммунной системы веществ, которые могут повреждать здоровые ткани, вызывая воспаление и боль.
 Предрасполагающие факторы к возникновению ЮРА: 1 – наследственность; 2 – женский пол; 3 – стрессы; 4 – инфекции
Предрасполагающие факторы к возникновению ЮРА: 1 – наследственность; 2 – женский пол; 3 – стрессы; 4 – инфекции
Характерные симптомы
Маленькие дети часто страдают от различных заболеваний или простой усталости, начиная от острых респираторных инфекций, подхваченных в детском саду, и заканчивая болью в руке, вызванной падением на игровой площадке.
Порой родителям очень тяжело отличить эти симптомы от признаков ювенильного ревматоидного артрита.
Главные симптомы ювенильного артрита:
- Скованность движений. Ревматоидный артрит у детей может привести к скованности движений в пораженных суставах, особенно по утрам. Ребенок может держать руку или ногу в одном и том же положении, хромать.
Очень маленькие дети (до двух лет) могут выполнять обычные для них движения (например, держать игрушку) с трудом. Скованность проходит по мере того, как ребенок начинает двигаться.
- Боль в суставах. Дети часто говорят о боли в суставах или мышцах, особенно после длительной физической активности. Но ребенок с ревматоидным артритом может жаловаться на боль по утрам или сразу же после дневного сна.
Воспаление чаще всего поражает колени, стопы и кисти, состояние малыша облегчается после физической активности. В отличие от травм или других заболеваний, ЮРА вызывает боль, которая развивается постепенно и поражает симметричные суставы.
- Воспаление, которое проявляется в виде отека и покраснения кожи над суставами. Кожа над суставами может становиться горячей на ощупь.
- Снижение веса. Здоровый, активный ребенок может отказываться от еды, говоря, что пища ему не нравится, или что он не голоден. Другие дети могут переедать и набирать вес.
Но если ребенок кажется усталым, имеет плохой аппетит и теряет вес, это может быть признаком наличия системного заболевания.
- Повышение температуры тела (до 37,5–38,5 градусов), сопровождающееся общей слабостью и усталостью. Гипертермия может возникать внезапно, иногда – в одно и то же время суток, а затем исчезать.
- Сыпь. Многие формы ЮРА вызывают кожную сыпь. У многих детей сыпь может быть вызвана различными причинами – от ожога крапивой до аллергии или экземы (хроническое аллергическое поражение кожи с появлением сыпи, шелушения).
Но светло-розовая сыпь, которая появляется над суставами, на щеках и переносице, может быть сигналом о серьезном ревматологическом заболевании. Эти высыпания не зудят, они могут сохраняться в течение нескольких дней или недель.
- Проблемы с глазами. У детей достаточно часто встречаются глазные инфекции (например, конъюнктивит – воспаление слизистой оболочки глаза), так как они легко передают бактерии и вирусы друг другу во время игр или в школе.
Но постоянное покраснение глаза, боль или нарушение зрения могут быть признаком более серьезного заболевания.
У некоторых детей может развиваться ирит (воспаление радужки) или увеит (воспаление сосудистой оболочки глаза), поэтому им нужны регулярные осмотры офтальмолога.
 Отек кожи над коленным суставом
Отек кожи над коленным суставом
 Сыпь на коже у детей может свидетельствовать о ревматоидном артрите
Сыпь на коже у детей может свидетельствовать о ревматоидном артрите
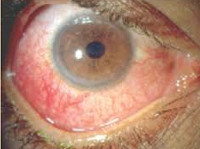
 Увеит при ЮРА
Увеит при ЮРА
Хотя многие симптомы ювенильного ревматоидного артрита можно ошибочно принять за признаки других детских заболеваний или травм, очень важно, чтобы родители при их появлении обратились с ребенком к врачу.
Три формы ювенильного ревматоидного артрита, возможные осложнения
Форм ЮРА существует три:
- Системная. Кроме поражения суставов, наблюдаются повышение температуры тела, сыпь на коже. Также могут поражаться внутренние органы. Иногда эту форму называют болезнью Стилла. Она наблюдается у 20 % случаев ЮРА – с одинаковой частотой у мальчиков и девочек.
- Олигоартрит – воспаление не более 4 суставов. Это самая частая форма ЮРА, которая наблюдается примерно у 50 % детей с этим заболеванием. Обычно при олигоартрите воспаляются крупные суставы – например, колени. Этот вид ЮРА чаще развивается у девочек в возрасте до 8 лет. Примерно у 20–30 % детей с олигоартритом возникают осложнения со стороны глаз.
- Полиартрит – воспаление не менее 5 суставов. Этот вид ЮРА наблюдается у 30 % детей с этим заболеванием. При полиартрите воспаляются небольшие суставы пальцев, кистей и стоп, их поражение носит симметричный характер. Полиартрит также чаще наблюдается у девочек.

Возможные осложнения
При отсутствии должного лечения ЮРА может привести к серьезным осложнениям.
Воспаление в глазном яблоке может стать причиной развития глаукомы (повышение внутриглазного давления), катаракты (помутнение хрусталика глаза) и даже слепоты.
У детей с ЮРА часто наблюдается отставание в росте (на 1–3 года по сравнению со сверстниками). Также на физическое развитие негативно влияют и некоторые препараты (например, кортикостероиды – препараты на основе гормонов коры надпочечников), которые применяют для лечения ЮРА.
Другие проблемы с опорно-двигательным аппаратом могут включать мышечную слабость, контрактуру (ограничение движений) суставов и остеопороз.
У детей, не получающих должного лечения и имеющих тяжелые формы болезни, часто развивается деформация суставов пальцев и кисти, артроз.
 Деформация суставов пальцев рук при ЮРА
Деформация суставов пальцев рук при ЮРА
Со временем, если болезнь не лечат, это резко ограничивает функциональные возможности сустава, которые восстановить практически невозможно.
Диагностика
Раннее выявление и агрессивное лечение ЮРА – ключевые факторы в предотвращении или замедлении повреждения суставов и в сохранении их функционирования.
Методы, которые помогают врачам диагностировать ревматоидный артрит у ребенка:
- Выяснение жалоб и сбор анамнеза (истории заболевания) – врач выясняет время и условия появления симптомов болезни, определяет их длительность и интенсивность. Это помогает исключить наличие у ребенка других возможных заболеваний. Также врач расспрашивает о наличии подобных болезней у близких родственников.
- Осмотр – доктор определяет наличие признаков воспаления суставов (отек, покраснение кожи) и ограничения их подвижности.
- Лабораторное обследование. Врач может назначить анализы крови, определяющие уровень веществ, которые могут обнаруживаться у ребенка с ЮРА. Они могут включать скорость оседания эритроцитов, антинуклеарные антитела, ревматоидный фактор, генетические маркеры (HLA-B27).
- Инструментальное обследование. Для выявления повреждения суставов могут понадобиться рентгенография, УЗИ, компьютерная томография (КТ) или МРТ. Эти методы позволяют оценить состояние хряща сустава, выявить остеофиты (костные выросты), деформацию органа.
Диагноз устанавливается при наличии воспаления хотя бы одного сустава в течение не менее 1,5 месяцев после исключения других возможных заболеваний.
 Процедура магнитно-резонансной томографии
Процедура магнитно-резонансной томографии
Методы лечения
ЮРА вылечить нельзя. Однако в случае ранней диагностики и своевременного начала агрессивной терапии возможно достижение ремиссии.
Цель лечения:
- ослабление воспаления;
- уменьшение боли;
- улучшение качества жизни.
План лечения может включать медикаментозную терапию, ЛФК, полноценное и рациональное питание.
В редких случаях может понадобиться хирургическое вмешательство. Оно применяется для коррекции разной длины конечностей, исправления деформации суставов или их замены.
Медикаментозная терапия
Краткосрочные цели медикаментозной терапии – уменьшение воспаления и облегчение боли. Долгосрочные – предотвращение прогрессирования артрита и разрушения суставов, костей, хрящей, мышц, сухожилий и суставных капсул.
Чаще всего врачи назначают несколько лекарственных средств, стараясь быстро подавить болезнь.
Преимущественно применяются препараты из следующих групп:
- Нестероидные противовоспалительные средства (НПВС): например, Ибупрофен и Напроксен. Эти препараты снимают воспаление и боль, вызванные ЮРА, но не предотвращают повреждение суставов.
- Модификаторы биологических реакций: детям чаще всего назначают Абатацепт, Адалимумаб, Этанерцепт и Тоцилизумаб. Эти лекарственные средства являются одним из подвидов болезнь-модифицирующих противоревматических препаратов. Они применяются при различных аутоиммунных заболеваниях, включая ревматоидный артрит у детей.
Биологические препараты помогают исправить неправильные реакции иммунной системы, вызывающие воспаление в суставах.
- Болезнь-модифицирующие противоревматические препараты – это средства, обладающие сильным противовоспалительным действием. Чаще всего врачи назначают Метотрексат, реже – Сульфасалазин, Лефлуномид, Гидроксихлорохин. Они могут предотвратить повреждение суставов, но их эффекты развиваются очень медленно.
- Кортикостероиды (например, Преднизолон). Эти средства обладают быстрым и сильным противовоспалительным эффектом. Их назначают в небольших дозах, чтобы быстро ослабить воспаление в ожидании действия болезнь-модифицирующих противоревматических препаратов.


 Болезнь-модифицирующий противоревматический препарат Метотрексат
Болезнь-модифицирующий противоревматический препарат Метотрексат
Эти препараты часто применяются в сочетании с НПВС, кортикостероидами или биологическими средствами.

Каждый из применяемых для лечения ЮРА препаратов обладает серьезными побочными эффектами, за появлением которых нужно постоянное наблюдение:
- НПВС часто приводят к обострению язвенной болезни желудка и двенадцатиперстной кишки, кровотечениям, повышению артериального давления.
- Кортикостероиды снижают иммунитет, провоцируют частые инфекционные заболевания, увеличение веса, нарушение обмена глюкозы.
- Болезнь-модифицирующие препараты подавляют активность иммунитета и провоцируют развитие инфекционных заболеваний, повышают риск возникновения тромбозов, часто вызывают аллергические реакции.
- Модификаторы биологических реакций увеличивают риск развития опухолей, кровотечений, депрессии.
Лечебная физкультура
Физическая активность и упражнения – одна из самых важных составляющих частей в лечении ЮРА. Они помогают поддерживать силу и прочность костей и мышц, а также сохраняют подвижность в суставах.
Физическая активность также способствует поддержанию нормального веса у ребенка, уменьшает давление на суставы.
Наибольшей эффективностью в сохранении подвижности и силы обладают упражнения лечебной физкультуры, программу которых составляет опытный врач. Комплекс сочетает силовые упражнения и растяжки:
- Исходное положение – стоя или сидя на стуле. Руки вытянуть перед собой. Развести пальцы веером, держать 5 секунд, вернуться в исходное положение. Повторить 6–8 раз.
- Исходное положение – стоя, ноги на ширине плеч. Выполнить перекаты с носка на пятку и обратно. Повторить 6–8 раз.
- Исходное положение – лежа на спине. Подтянуть колени к груди, обхватить стопы руками, удерживая их 5 секунд. Медленно выпрямить ноги. Повторить 4–6 раз.
 Лечебная физкультура в детской группе
Лечебная физкультура в детской группе
Физиотерапия
При ЮРА показано физиотерапевтическое лечение. Как лечить болезнь с помощью физиопроцедур:
- Ультразвуковая терапия – воздействие высокочастотными ультразвуковыми волнами.
- Амплипульс – лечение модулированными токами высокой частоты.
- Магнитотерапия – воздействие электромагнитными волнами.
- Парафинолечение – наложение повязок с нагретым парафином.
Физиотерапия назначается после стихания острого процесса – при снятии отека суставов, уменьшении болей. Ожидаемые эффекты:
- уменьшение и полное исчезновение болей в суставе;
- увеличение объема движений в конечности;
- профилактика рецидива болезни.
 Приборы для физиотерапии: 1 – аппарат ультразвуковой терапии; 2 – амплипульс; 3 – аппарат магнитотерапии; 4 – медицинский парафин
Приборы для физиотерапии: 1 – аппарат ультразвуковой терапии; 2 – амплипульс; 3 – аппарат магнитотерапии; 4 – медицинский парафин
Рациональное и полноценное питание
Любому ребенку нужна здоровая диета. Дети с ЮРА – не исключение. Их рацион питания должен содержать большое количество фруктов, овощей, рыбы, орехов и бобовых.
Однако у больных детей может быть ухудшен аппетит. В таком случае ребенку нужны более частые приемы пищи (5–6 раз в день) в небольшом количестве (1/2–2/3 от привычной порции).
Прогноз при заболевании
Большинство детей с олигоартритом перерастают свое заболевание, тогда как в случае полиартрита болезнь продолжается и во взрослом возрасте.
Точный прогноз зависит от степени развития и формы болезни.
Первоисточники информации, научные материалы по теме
- Ревматоидный артрит. Клинические рекомендации Ассоциации ревматологов России, 2018.
https://cr.rosminzdrav.ru/#!/schema/173 - Ювенильные артриты: диагностика и лечение. Игишева Л. Н. и соавт.
https://cyberleninka.ru/article/n/yuvenilnye-artrity-diagnostika-i-lechenie - Юношеский артрит. Союз педиатров России, 2017.
https://www.pediatr-russia.ru/sites/default/files/file/kr_yua.pdf - Ревматоидный артрит: клинические ситуации и алгоритмы лечения. Мурадянц А. А., Шостак Н. А. «РМЖ» №2 от 05.04.2016.
https://www.rmj.ru/articles/revmatologiya/Revmatoidnyy_artrit_klinicheskie_situaciii_algoritmy_lecheniya/ - Руководство по лечению ревматоидного артрита. Американский колледж ревматологии. American College of Rheumatology. Guideline for the Treatment of Rheumatoid Arthritis.
https://www.rheumatology.org/Portals/0/Files/ACR%202015%20RA%20Guideline.pdf - Ювенильный идиопатический артрит. Juvenile Idiopathic Arthritis.
https://kidshealth.org/en/parents/jra.html - Ювенильный артрит: ранние симптомы и признаки. Juvenile Arthritis: Early Signs and Symptoms.
https://www.kidsgetarthritistoo
