Узи бурсита коленного сустава
Дата публикации 9 октября 2019Обновлено 9 октября 2019
Определение болезни. Причины заболевания
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
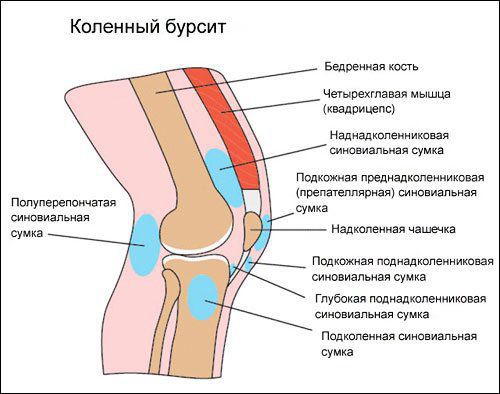
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
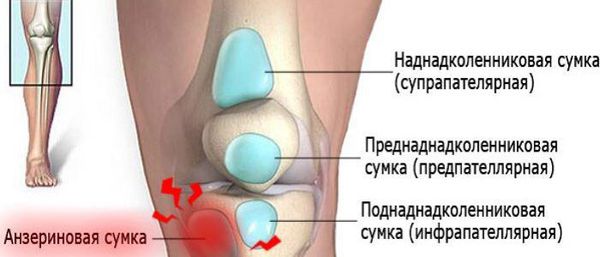
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
- наднадколенниковая (супрапателлярная);
- преднадколенниковая (препателлярная);
- поднадколенниковые поверхностная и глубокая (инфрапателярные);
- сумка гусиной лапки (анзериновая);
- сумка медиальной (внутренней) боковой связки;
- сумка латеральной (наружной) боковой связки;
- сумка илиотибиального тракта;
- сумка сухожилия полуперепончатой мышцы (полуперепончатая);
- сумка медиальной (внутренней) головки икроножной мышцы — икроножная сумка;
- сумка подколенной мышцы — подколенная.
Бурсит может возникнуть в любой из этих видов сумок [10].

Причины возникновения бурсита коленного сустава могут быть различными [5]:
- травмы единократные или хроническое микротравмирование при постоянных перегрузках часто вызывают бурсит у спортсменов или у людей, занятых физическим трудом. К однократным травмам можно отнести падение на колено, удары в область коленного сустава, частичные или полные разрывы связочного аппарата и сухожилий коленного сустава. Хроническая перегрузка возможна также при избыточной массе тела и длительном ношении тяжестей.
- микрокристаллические артропатии — ещё одна причина бурсита. Это заболевания суставов, при которых в них откладываются микрокристаллы солей различного состава. К таким болезням относится подагрическая артропатия (отложение в суставах солей мочевой кислоты) и пирофосфатная артропатия (образование в суставах пирофосфата кальция).
- воспалительный артрит различных видов, например ревматоидный артрит (аутоиммунное системное заболевание, вызывающее воспаление в суставах, в том числе в суставной сумке), псориатический артрит, подагрический артрит.
- бактериальная инфекция, вызванная гноеродными микроорганизмами (например Staphylococcus aureus), является ещё одной причиной возникновения бурсита.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
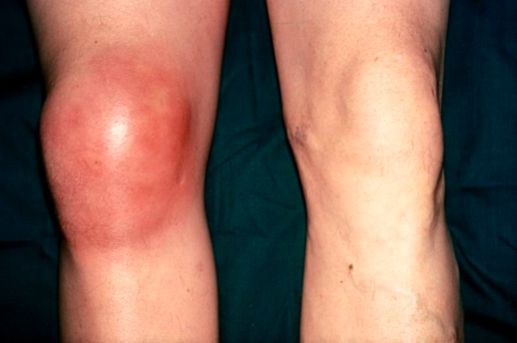
К общим проявлениям для бурсита любой локализации относятся [1][5]:
- болевой синдром;
- отёк (припухлость) в области сумки или всего сустава;
- покраснение в области сумки;
- гиперемия (при острых бурситах);
- повышение температуры в области воспаления, в некоторых случаях — общее повышение температуры тела;
- ограничение движений в суставе разной степени выраженности, начиная от незначительного ограничения сгибания и разгибания и заканчивая полной невозможностью совершить движения, невозможностью встать на больную ногу;
- симптомы интоксикации (слабость, головные боли, тошнота) появляются при присоединении инфекции и нагноении воспалённой сумки.
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
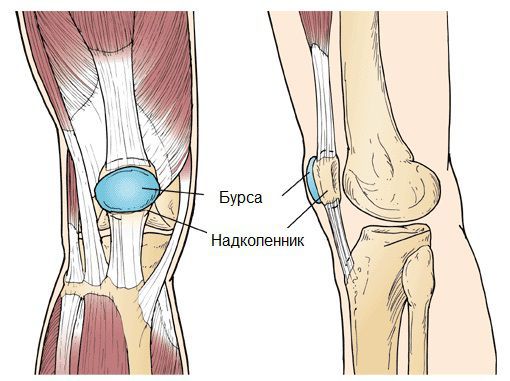
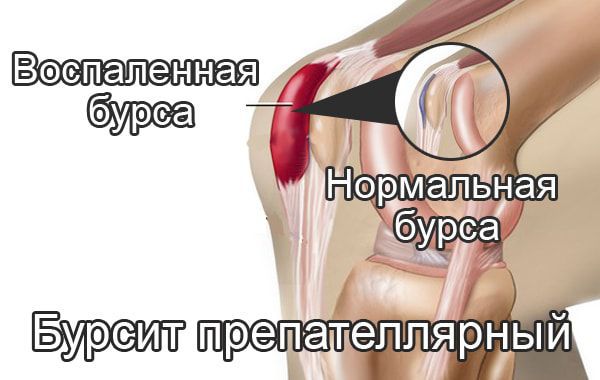
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
В основе механизма развития бурсита лежит реакция синовиальной оболочки [1]. Синовиальная оболочка в норме как продуцирует жидкость, так и абсорбирует её. При нарушении баланса продукции и абсорбции происходит накопление избыточной жидкости в полости сумки [5][8]. К нарушению этого баланса могут привести:
- травмы в области синовиальной сумки с повреждениями синовиальной оболочки;
- аутоиммунные процессы — организм начинает воспринимать свои ткани как чужеродные, что приводит к воспалению;
- инфекционные агенты — бактерии и вирусы, которые вызывают воспаление синовиальной оболочки. Инфекционные агенты могут проникать в сумку несколькими путями: извне через повреждённые мягкие ткани или изнутри с током крови (гематогенный путь) и лимфы (лимфогенный путь).
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1][2][5][7]:
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
- асептический, в том числе и травматический бурсит. Причиной могут быть самые разные факторы, аутоиммунные, дисметаболические, например подагра и другие кристаллические артропатии;
- инфекционный, или септический, бурсит. В зависимости от возбудителя, вызвавшего воспаление, септические бурситы подразделяются на неспецифические (вызваны стафиллококком, стрептококком и другими бактериями) и специфические (туберкулёзные, гонококковые, бруцеллёзные, сифилитические).
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
- поверхностный — синовиальная сумка расположена поверхностно, под кожей. К ним относится препателлярный или преднадколенниковый бурсит, поверхностный инфрапателлярный бурсит;
- глубокий (подсухожильный, подмышечный) — синовиальная сумка расположена под достаточно большим слоем мягких тканей. И иногда воспаление такой сумки имитирует патологию сустава, около которого она расположена.
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
- несвоевременное лечение;
- незавершённое лечение или недостаточный объём лечебных мероприятий;
- изменения в иммунной системе (снижение иммунитета, в том числе иммунодефицит различной этиологии, или чрезмерная напряжённость иммунной системы);
- сопутствующая онкологическая патология, химиотерапия или ближайший после химиотерапии период;
- тяжёлые поражения внутренних органов (почек, печени), в том числе и алкогольное поражение;
- сахарный диабет, подагра, ревматоидный артрит, патология щитовидной и паращитовидных желёз.
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
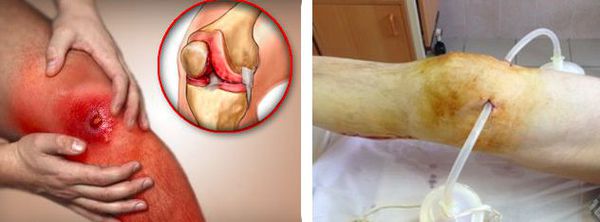
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
- Сбор жалоб и анамнеза.
- Осмотр зоны поражения и противоположного сустава.
- Пальпация (ощупывание), в ходе которой определяются зона наибольшей болезненности, температура кожи в зоне поражения на предмет локальной гипертермии, наличие/отсутствие объёмных образований.
- Тесты для определения объёма движений и выявления наиболее болезненных движений.
- Инструментальная диагностика [8].
В инструментальную диагностику входит:
УЗИ — позволяет оценить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер жидкости и её приблизительный объём. Ультразвуковое исследование позволяет с точностью до 100 % определить локализацию, степень выраженности и распространённость бурсита в том числе [4][9].
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
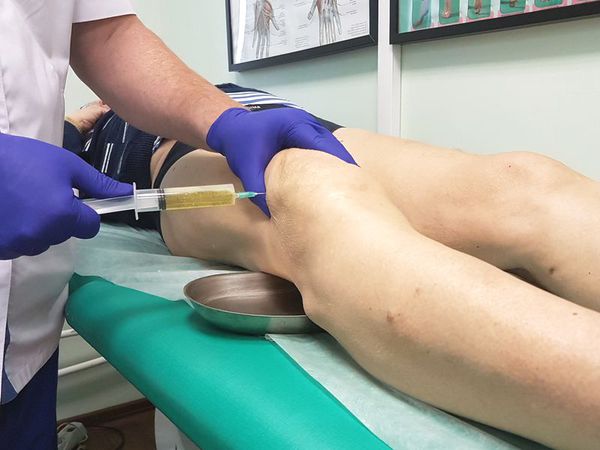
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
- анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С;
- биохимический анализ крови: обязательно определение уровня глюкозы (сахара) в крови, по показаниям проверяется печёночный профиль (АлАТ, АсАТ, билирубин с фракциями, щелочная фосфатаза, ГГТ), мочевина, креатинин;
- при подозрении на аутоиммунную природу заболевания проводятся анализы крови на С-реактивный белок, ревматоидный фактор, АЦЦП;
- иммунологическое обследование (в тяжёлых случаях);
- микроскопический, бактериологический, серологический анализ жидкости, полученной из сустава при пункции [1][2][7].
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При развитии гнойного процесса, формировании абсцесса или флегмоны назначается хирургическое лечение (бурсэктомию) — гнойник вскрывается под местной или общей анестезией. При отсутствии эффекта прибегают к иссечению поражённой бурсы [6].
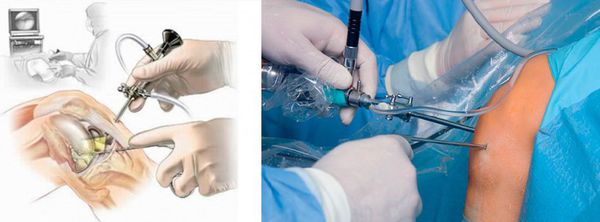
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Прогноз при своевременном адекватном лечении бурсита благоприятный, в большинстве случаев воспалительный процесс сходит на нет. Но при наличии ряда факторов, которые были освещены в разделе «осложнения», возможна хронизация процесса и ограничение объёма движений в суставе вплоть до контрактуры (состояние, при котором нога не может быть полностью согнута или разогнута). В более сложных случаях это может привести к нарушению опорной функции конечности [1].
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1][5][7]:
- Устранение хронической перегрузки: поддержание нормальной массы тела, избегание чрезмерных физических нагрузок. Полностью исключать физические нагрузки также не рекомендуется — гиподинамия отрицательно сказывается на здоровье, поэтому важно соблюдать баланс.
- Правильное питание, которое бы не допускало нарушения обмена веществ. При сбоях в обмене веществ могут развиться подагра, кристаллические артропатии, избыточный вес, сахарный диабет, поражения печени и почек.
- При получении травмы с повреждением мягких тканей необходимо своевременно обрабатывать раны.
- При наличии сахарного диабета, ревматоидного артрита, подагры, псориаза необходимо адекватное лечение, так как они могут сопровождаться развитием суставного синдрома и бурсита.
- Своевременное обращение к врачу (ревматологу, терапевту, травматологу) при появлении первых признаков бурсита.
Источник
Воспалительный процесс в области синовиальной сумки называют бурситом. Частой считается локализация патологии в зоне коленного соединения. Из-за воспаления синовиальной жидкости продуцируется больше, чем в норме. Подобная патология провоцирует болезненный синдром, ограниченность функциональности соединения. Важно знать особенности такой болезни, как бурсит коленного сустава, симптомы и лечение этой патологии. Она в хронической форме способствует развитию артроза сочленения.
Коленное соединение намного крупнее других суставов. На него оказывается наибольшая нагрузка при повседневной активности. Есть высокий риск травмирования, развития патологий каждого элемента сложного сочленения.

Это соединение включает 3 бурсы:
- Надколенная. Присутствует поверх колена;
- анзериновая. Локализована в зоне изгиба под коленом;
- инфрапателлярная. Фиксируется под надколенным мешочком.
Анзериновое воспаление. Эту патологию именуют бурсит гусиной лапки коленного сустава. В мед. практике болезнь фиксируется редко. Согласно МКБ-10 ей присвоено 2 кода:
- М70.4.
- М70.5.
Возникает воспаление данной зоны из-за расположения указанной бурсы, где соединены сухожилия 3-х мышечных волокон (тонкое, полусухожильное, портняжное). Эти мышцы крепятся к большеберцовой кости. Соединение указанных мышц подобно лапке гуся. Сумка подвергается из-за своей формы постоянному трению. Поэтому начинается воспаление. Когда процесс затрагивает сухожилия, патологию называют уже тендобурситом.
Бурсит гусиной лапки коленного сустава сопровождается скоплением внутри полости жидкости, содержащей примесь крови, гноя. Развитие патологии сопровождается микротравмами тканей. Возникает припухлость, из-за которой движения становятся болезненными.
Дальше рассмотрим причины, симптомы болезни. Узнаем, как лечить бурсит коленного сустава в домашних условиях.
Причины
Бурсит гусиной лапки может развиваться в виде сопутствующей болезни разных заболеваний. Его могут спровоцировать деформации, проявляющиеся при коленном остеоартрозе. Также болезнь может быть следствием травмирования колена.
Причин развития бурсита несколько. Укажем семь основных:
- Травмирование. Это могут быть переломы внутрисуставных поверхностей костей, растяжения, разрывы связок, повреждения мениска, ушибы чашечки;
- травмирование эпидермиса в зоне колена, последующее инфицирование раны;
- повышенные нагрузки на колено, которые вызваны профессиональной деятельностью, спортом;
- сепсис;
- проникновение внутрь сочленения болезнетворной микрофлоры. Такими могут оказаться стафилококки, кишечная палочка, стрептококки. Инфекция способна проникать и с других очагов инфекции (пиелонефрит, тонзиллит, холецистит);
- аутоиммунная патология. К подобным нарушениям включены: псориаз, артрит реактивной, ревматоидной природы;
- сбои обмена веществ. Подобными патологиями считаются ожирение, подагра, диабет.
Симптомы
Рассматриваемая болезнь имеет признаки, которые отличаются по локализации, виду патологии. Из общих проявлений врачи отмечают нижеприведенные:
- Отечность пораженной зоны;
- рост температуры местный;
- сбои двигательной активности сочленением;
- покраснение эпидермиса поверх зоны сустава.
Теперь укажем симптомы патологии разных типов болезни. Начнем с препателлярного вида. Ему свойственны:
- Наличие болезненного овального образования, мягкого на ощупь. Оно определяется при прощупывании зоны поражения;
- припухлость надколенника;
- краснота дермы колена, рост температуры;
- болевой синдром;
- скованность движений после длительного пребывания в позе сидя.
Инфрапателлярная форма проявляется такими признаками:
- Краснота эпидермиса воспаленного участка;
- увеличение сочленения. Оно наблюдается в зоне надколенника;
- усиленные боли колена;
- скованность сочленения, которая проявляется после длительного пребывания на ногах.
Кисту Бейкера отличают следующие признаки:
- Наличие образования, которое мягкое на ощупь;
- внутри подколенной ямки появляется выпячивание. Его форма округлая;
- скованность, болезненность при ходьбе по лестнице.
Врачи отмечают некоторые отличия в проявлении патологии, которые зависят от выпота:
- Гнойный процесс сопровождается ростом температуры тела, сонливостью, понижением работоспособности.
- Серозный процесс не вызывает нарушений общего самочувствия.
- Геморрагический выпот вызывает сильные боли, что ограничивает существенно движения больным соединением.
Виды бурсита
Локализация бурс разная. Поэтому врачи выделили несколько разновидностей бурсита. Всего выделили 3:
- Препателлярный. Развивается процесс внутри надколенной бурсы. Это верхняя часть колена. Провокатором воспаления считаются травмы, усиленные нагрузки;
- супрапателлярный бурсит коленного сустава. Особенность патологии в припухлости верхней зоны колена. Опухоль не болит, мягкая. Супрапателлярный бурсит коленного сустава редко сопровождается болью колена, общим недомоганием;
- инфрапателлярный. Локализован процесс под надколенником. Это зона крепления сухожилий четырехглавого мышечного волокна бедра. Провоцируют воспаление артриты колена, вызванные профессиональным спортом.
Отдельно рассматривают кисту Бейкера. При этой патологии воспаление фиксируют внутри подколенной ямки. Чаще диагностируют у людей с ожирением, лишним весом.
Степени бурсита
Рассматриваемая патология развивается в несколько этапов. Всего степеней болезни 4, они идут одна за другой:
- Острая. Обычно именно с нее начинается болезнь. Воспаление бурсы сопровождается ростом температуры (местной), болевым синдромом, деформацией.
- Подострая. Этот этап сопровождается понижением температуры, уменьшением выраженности внешних проявлений патологии. Болезненность перестает быть интенсивной. Она носит тупой, ноющий характер.
- Хроническая. Развитию указанного этапа способствует длительное раздражение бурсы. Обычно оно начинается из-за непролеченного острого воспаления. Болевой синдром дополняет ограниченность подвижности. Ухудшается качество жизни.
- Рецидивирующая. Наблюдается смена острого воспаления стадией стихания обострения. Новое обострение может возникать из-за понижения иммунитета, травмирования.
Классификация
Есть классификация рассматриваемой болезни с учетом характера течения. По этому признаку различают 2 типа:
- Острый. Отличительной особенностью считаются яркие клинические проявления;
- хронический. Наблюдаются чередования периодов обострения с периодами затихания патологии.
Также есть отличие бурситов с учетом характера выпота. На основе этого показателя различают следующие типы болезни:
- Гнойный. Причиной такого процесса считается проникновение патогенной микрофлоры внутрь сочленения;
- серозный. Развивается этот вид воспаления без вирусов, бактерий;
- геморрагический. Причиной такого воспаления считается разрыв сосудов из-за травмирования.
Диагностика
Для постановки точного диагноза врачу изначально понадобятся:
- Сбор анамнеза;
- опрос пациента.
Затем он направляет больного на сдачу анализов. Обязательными считаются:
- Общий анализ крови. Спец. маркеры указывают на возможные воспалительные процессы;
- рентгенография;
- УЗИ;
- МРТ;
- пункция синовиальной жидкости. Она дает возможность определить возбудителя воспаления, устанавливает резистентность к антибиотикам;
- эндоскопия коленного соединения.
Лечение
Чтобы знать, как лечить бурсит колена, врачу нужно определить вид патологии. Когда болезнь носит инфекционный характер, без антибиотиков не обойтись. В таком случае необходимыми процедурами считаются: пункция, дренаж сочленения колена. Когда серозная жидкость в коленном суставе, лечение проводится с использованием обезболивающих медпрепаратов, лекарств с противовоспалительным эффектом. Обязательным этапом лечения считается физиотерапия.



Есть много способов, как лечить бурсит в домашних условиях. Но проводить процедуры стоит после консультации с врачом.
Первая помощь
При обнаружении такой патологии, как бурсит колена, понадобится лечение бурсита коленного сустава в домашних условиях до оказания квалифицированной помощи:
- Воспаленному соединению обязательно стоит обеспечить покой.
- Рекомендовано расположить ногу в возвышенном положении.
- Требуется ограничение объема движений.
- Наложение фиксирующей повязки, применение специального ортеза на колено обязательно.
Медикаментозное лечение
Чем лечить бурсит? Тактику терапии врачи определяют после уточнения причины развития болезни. изучения характера выпота из бурсы. Медикаментозное лечение предполагает следующие действия:
- Наличие открытых ран, повреждений эпидермиса, гнойного выпота, сепсиса требует выполнения пункции. Затем выполняют дренирование соединения. Пациенту назначают антибиотики. Обычно используют Амоксиклав, Цефтриаксон, Линкомицин, Доксициклин. Длительность терапевтического курса около 10 – 14 дн.
- Когда наблюдается геморрагический выпот, спровоцированный закрытой травмой колена, выписывают кровоостанавливающие медпрепараты. Самыми распространенными считают Контрикал, Викасол, Дицинон. Желательно прикладывать холод к пораженному участку 4 раза за день. Выдерживать компресс следует 20 мин.
- Применение нестероидных противовоспалительных медпрепаратов показано при асептических воспалениях. Такие воспаления возникают при аутоиммунных процессах, растяжении связок, сбоях метаболизма. Из лекарств назначают Кеторолак, Диклофенак, Мовалис.
- Наличие больших объемов выпота, сильного болевого синдрома требует введения внутрь полости соединения глюкокортикоидов. Из этой группы используют Дипроспан, Кеналог.
Народные способы лечения
При патологии бурсит коленного сустава, лечение народными средствами тоже используют. Лечение коленного сустава в домашних условиях выполняют такими средствами:
- Кора ивы белой;
- почки березы;
- семена льна;
- черная смородина (листья).
Лечение бурсита коленного сустава в домашних условиях предполагает использование:
- Ванны с сенной трухой;
- компрессов с медом, листьями березы, сырым картофелем, листьями капусты;
- ванны с цветами, плодами можжевельника;
- растирания настойкой почек березы.
Лечение в домашних условиях должно контролироваться врачом. Даже зная, как лечить бурсит коленного сустава в домашних условиях, можно нанести вред. В любом случае нужна консультация специалиста.
Физиотерапия
Физиотерапевтические процедуры показаны при затихании острого воспаления:
- УВЧ.
- Электрофорез с гиброкортизоном.
- Магнитотерапия.
- Парафинолечение.
Хирургия
Лечение бурсита в домашних условиях возможно, если нет осложнений, показаний к операции. В наиболее сложных случаях нарушается функционирование сустава. Обычно это наблюдается при хронической форме болезни. Происходит формирование утолщений, отложений солей кальция внутри бурсы. Полностью восстановить движения соединением может оперативное вмешательство. Операция предполагает удаление патологических образований.
Реабилитация после операции
После проведенной операции обязательно требуется реабилитационный период. Это время следует выполнять все указания реабилитолога. Только так можно полностью восстановить функциональность больной конечности. Даже правильно спланированная, проведенная операция не окажет должного эффекта без реабилитации.
Запрещается нарушать реабилитационные сроки. В это время стоит придерживаться конкретного двигательного режима. От соблюдения правил, указания лечащего врача зависит качество жизни пациента.
После операции скапливается выпот внутри тканей, отекает ткани вокруг надколенника. Это последствие операции идет на спад после 3-х суток после процедуры. Чтобы убрать отечность, боль в ранний период выполняют дренирование, асептическую обработку. Также назначают:
- Иммобилизацию конечности;
- обеспечение приподнятости конечности;
- сухие компрессы (холодные);
- антибактериальные медпрепараты;
- противовоспалительные средства;
- обезболивающее.
После оперативного вмешательства высокий риск формирование грубых спаек, рубцов. Чтобы предотвратить спаечный процесс на второй день после процедуры начинают комплекс специальной лечебной физкультуры. Упражнения направлены на профилактику контрактур, мышечной атрофии. Они не мешают заживлению колена.
Физиотерапия и ЛФК необходимы для достижения нижеуказанных целей:
- Активация микроциркуляции, кровотока ноги;
- устранение спазмов мышц;
- купирование боли;
- повышение тонуса атрофированных мышечных волокон;
- стимуляция метаболизма структур соединения;
- купирование отеков.
Комплекс упражнений
Нормализовать двигательно-опорный потенциал ноги можно благодаря ЛФК, другим оздоровительным процедурам, назначенным пациенту лечащим врачом. Весь курс реабилитации займет примерно 2 – 6 мес. Каждый случай индивидуален.
Для разработки колена после оперативной терапии (по прошествии 12 – 24 часов) рекомендованы облегченные упражнения. Их выполняют из положения лежа. Частоту тренировок, суточное количество определяет тренер. Наиболее эффективными упражнениями считаются нижеприведенные:
- Подъемы ноги от постели (выполняют их осторожно) на 20 см. Здоровую конечность стоит согнуть в колене. Принятое положение удерживать 5 сек. Потом выполняйте возврат в исходную позу.
- Напряжение мышечных волокон бедра. Ноги согнуты (обе). Опора на пятки. Досчитав до 10-ти, расслабьтесь.
- Сокращение мышц ягодицы (изометрическое). Удерживать напряжение нужно около 5 – 8 сек.
- Выполнение движений стопами к себе, от себя. Из положения лежа, пятки не отрывайте. Ноги следует раздвигать в разные стороны.
Затем уже назначается комплекс более сложных упражнений из положения стоя:
- Подъем выпрямленной конечности вперед (угол 45 град.). Задержка на 5 сек., расслабление.
- То же самое. Только стопа обращена кнаружи.
- Отведение конечности в сторону (плавно) на небольшое расстояние.
- Полуприседы возле стула.
Массаж
Этот вид манипуляций довольно эффективен в терапии бурситов. При поражении колена массаж выполняют в положении лежа. Пациент должен лежать на животе. Специалисты изначально массируют мышечные волокна задней поверхности бедра. После этого переходят на переднюю.
Обязательно выполняют попеременные, комбинированные движения:
- Поглаживания;
- выжимания ребром ладони;
- растирания.



