Врожденный вывих бедра турнера

Дисплазия тазобедренных суставов – это врожденная патология, развивающаяся в результате эндогенных и экзогенных факторов во время беременности, приводящая к замедленному развитию вертлужной впадины и проксимального отдела бедра.
Клинически проявляется ограничением отведения бедер, асимметрией складок, избыточной наружной ротацией бедер и избыточным разведением бедер при гипермобильности.

Факторы риска дисплазии тазобедренных суставов:
1. Токсикоз первой половины беременности у матери.
2. Угроза выкидыша.
3. Вирусная или бактериальная инфекция в период с 10 по 15 неделю беременности.
4. Ягодичное прилежание плода.
5. Наследственность по врожденной патологии тазобедренного сустава.
6. Экологическая обстановка в регионе.

Клиника дисплазии тазобедренных суставов:
Асимметричное расположение сладок бедер.
Асимметричное расположение ягодично-бедренных сладок бедер.

Клиника дисплазии тазобедренных суставов:
Ограничение отведения бедра.
Избыточная наружная ротация бедра.

Рентгенологическое исследование детей с дисплазией тазобедренных суставов:
Схема соотношений в тазобедренном суставе в норме и при дисплазии.

Рентгенологическое исследование детей с дисплазией тазобедренных суставов:
Схема Hilgyenreiner и рентгенограмма тазобедренных суставов.
Производится измерение углов и расстояния h1 и h; d1 и d

Рентгенологическое исследование детей с дисплазией тазобедренных суставов:
Определение взаимоотношений проксимального отдела бедренной кости
и вертлужной впадины по четырехугольнику Копича

Алгоритмы лечения детей с дисплазией тазобедренных суставов в возрастных группах:
- от 0 до 1 месяца — неонатальная группа;
- от 1 до 3 месяцев — ранний грудной возраст;
- от 4 до 6 месяцев — средний грудной возраст;
- от 7 месяцев до года — поздний грудной возраст.

Симптомы дисплазии тазобедренных суставов у детей возрастной неонатальной группы — от 0 до 1 месяца:
- Наружная ротация бедер.
- Асимметричное расположение ягодичных и бедренных складок.
- Ограничение отведения бедер.

Лечение детей возрастной неонатальной группы с дисплазией тазобедренных суставов — от 0 до 1 месяца.
- Функциональная шина, разработанная в НИДОИ им. Г.И.Турнера.
- Подушка Фрейка.

Алгоритм и этапы лечения детей возрастной неонатальной группы с дисплазией тазобедренных суставов — от 0 до 1 месяца (рентгеновское исследование).
- На рентгенограмме тазобедренных суставов – ацетабулярные углы более 32-33 градусов шина Мирзоевой.
- На рентгенограмме тазобедренных суставов – ацетабулярные углы менее 32-33 градусов шина Виленского.
- На рентгенограмме тазобедренных суставов – ацетабулярные углы более 40 градусов функциональная шина, разработанная в НИДОИ им. Г.И. Турнера.

Симптомы дисплазии тазобедренных суставов у детей ранний грудной возраста — от 1 до 3 месяцев:
- Асимметричное расположение ягодичных и бедренных складок.
- Избыточная ротация бедер.
- Ограничение отведения бедер или резко избыточная гипермобильность на отведение.
Чаще всего в 75-80% в этот период происходит первичный ортопедический осмотр.

Лечение детей раннего грудного возраста с дисплазией тазобедренных суставов — от 1 до 3 месяцев.
- Функциональная шина, разработанная в НИДОИ им. Г.И.Турнера.
- Подушка Фрейка.

Алгоритм и этапы лечения детей грудного возраста с дисплазией тазобедренных суставов — от 1 до 3 месяцев (рентгеновское исследование).
- На рентгенограмме тазобедренных суставов – ацетабулярные углы более 32-33 градусов шина Мирзоевой.
- На рентгенограмме тазобедренных суставов – ацетабулярные углы менее 32-33 градусов шина Виленского.
- На рентгенограмме тазобедренных суставов – ацетабулярные углы более 40 градусов функциональная шина, разработанная в НИДОИ им. Г.И. Турнера.

Симптомы дисплазии тазобедренных суставов у детей среднего грудного возраста — от 4 до 6 месяцев:
- Асимметричное расположение ягодичных и бедренных складок.
- Избыточная ротация бедер.
- Ограничение отведения бедер или резко избыточная гипермобильность на отведение.

Алгоритм и этапы лечения детей среднего грудного возраста с дисплазией тазобедренных суставов — от 4 до полугода (рентгеновское исследование).
- На рентгенограмме тазобедренных суставов – ацетабулярные углы более 32-33 градусов шина Мирзоевой.
- На рентгенограмме тазобедренных суставов – ацетабулярные углы менее 32-33 градусов шина Виленского.
- На рентгенограмме тазобедренных суставов – ацетабулярные углы более 40 градусов функциональная шина, разработанная в НИДОИ им. Г.И. Турнера.

Алгоритм лечения детей позднего грудного возраста с дисплазией тазобедренных суставов — от 7 месяцев до года.
Диагностика – поздняя и соответственно тактика ведения – с учетом рентгенографических показателей – отличается от других возрастных групп

Симптомы дисплазии тазобедренных суставов у детей позднего грудного возраста — от 7 месяцев до года:
- Асимметричное расположение ягодичных и бедренных складок.
- Избыточная ротация бедер.
- Ограничение отведения бедер или резко избыточная гипермобильность на отведение.

Алгоритм и этапы лечения детей позднего грудного возраста с дисплазией тазобедренных суставов — от 7 месяцев до года (рентгеновское исследование).
- На рентгенограмме тазобедренных суставов – ацетабулярные углы более 32-33 градусов Шина Мирзоевой.
- На рентгенограмме тазобедренных суставов – ацетабулярные углы менее 32-33 градусов Шина Виленского.

Выводы:
Правильно выбранная тактика функционального лечения дисплазии тазобедренных суставов в неонатальном и грудном возрасте позволяет существенно сократить сроки лечения, избежать возможных осложнений и адаптировать ребенка к ранней осевой нагрузке.

Клинико-рентгенологическая диагностика врожденного вывиха бедра у новорожденных и детей первого года жизни.

Врожденный вывих бедра у детей грудного возраста 3-4 случая на 1000 нормальных родов.

Клинический метод исследования детей с дисплазией тазобедренных суставов.
1. Ограничение отведения ног, согнутых под прямым углом в тазобедренных и коленных суставах (Г).
2. Ассиметричное расположение кожных складок на бедрах (А).
3. Ассиметричное расположение ягодичных складок на бедрах.
4. Укорочение нижних конечностей.
5. Избыточная ротация бедра (Б).
6. Симптомы «соскальзывания» или «щелчка» в тазобедренном суставе.
7. Наружная ротация стоп (А).
8. Пальпация головки бедренной кости за задним краем впадины.
9. Косое расположение пловой щели у девочек (А).

Рентгенологическое исследование детей с дисплазией тазобедренных суставов. Рентгенограммы тазобедренных суставов:
- В среднем положении (передне-задняя проекция).
- В положении отведения и внутренней ротации.
- В положении разведения бедер (в шине).

Результаты рентгенологического исследования детей с дисплазией тазобедренных суставов. Схема соотношений в тазобедренном суставе в норме и при вывихе.

Рентгенологическое исследование детей с дисплазией тазобедренных суставов.
Определение взаимоотношения проксимального конца бедренной кости и суставной впадины (схема Hilgyenreiner)
Определение изменений эпифиза, наличия ядра оссификации (1) его размеров (2) и формы (3)

Рентгенологическое исследование детей с дисплазией тазобедренных суставов.
По схеме Putti определяли признаки врожденного вывиха бедра
Определение степени смещения головки бедренной кости (линия Ombredann`s)

Рентгенологическое исследование детей с дисплазией тазобедренных суставов.
Положение продольной оси шейки бедренной кости:
а — норма;
б — при децентрации;
в — при подвывихе;
г — при вывихе (схема по Каленову-Садофьевой).

Рентгенологическое исследование детей с дисплазией тазобедренных суставов.
Определение взаимоотношений проксимального отдела бедренной кости и вертлужной впадины по четырехугольнику Копича

Возрастные группы:
- от 0 до 3 месяцев;
- от 4 до 6 месяцев;
- от 7 до 12 месяцев.

Цель лечения детей с врожденным вывихом бедра ВВБ от 0 до 3 месяцев:
- Подготовка структур тазобедренного сустава к новым условиям функционирования.
- Адаптация ребенка к длительному вынужденному положению.

Методика консервативного метода лечения врожденного вывиха бедра ВВБ (предрепозиционная подготовка, функциональное лечение)
А.С. № 2179001 от 10.02.2002.
- Использование аппарата для лечения ВВБ у детей грудного возраста.
- Выполнение массажа.
- Лечебная гимнастика.
- Физиотерапевтическое лечение.

Методика консервативного метода лечения врожденного вывиха бедра ВВБ
А.С. № 2152193 от 10.07.2000
- Использование функциональной шины.

Цель лечения детей с врожденным вывихом бедра ВВБ от 4 до 6 месяцев:
- Подготовка структур тазобедренного сустава к новым условиям функционирования.
- Адаптация ребенка к длительному вынужденному положению.
- Миотомия аддукторов.

Методика консервативного метода лечения врожденного вывиха бедра ВВБ (предрепозиционная подготовка, функциональное лечение).
Проведение артрографического исследования и миотомия аддукторов.

Методика консервативного метода лечения детей с врожденным вывихом бедра ВВБ (предрепозиционная подготовка, функциональное лечение).
А.С. № 2152193 от 10.07.2000.
- Использование функциональных шин.
- Выполнение массажа.
- Лечебная гимнастика.
- Физиотерапевтическое лечение.
- УЗИ и рентгенологический контроль.

Цель лечения детей с врожденным вывихом бедра ВВБ от 7 месяцев до года
- Подготовка структур тазобедренного сустава к новым условиям функционирования.
- Адаптация ребенка к длительному вынужденному положению.
- Миотомия аддукторов.

Алгоритм лечения детей с врожденным вывихом бедра ВВБ в возрастной группе от 0 до 3 месяцев.
Клинико-ультрасонографическая и рентгенографическая постановка диагноза >
Предрепозиционная подготовка (достигнуто полное разведение бедер) >
Иммобилизация в разводящей функциональной шине (круглосуточно) >
Через 1 месяц от начала ПРП клинико-ультрасонографический контроль >
Рентгенконтроль в шине через 2,5-3 месяца >
Иммобилизация в функциональной шине 2,5-3 месяца >
Иммобилизация в функциональной шине на отведение и внутреннюю ротацию >
УЗИ >
Иммобилизация в шине от 3 до 4 месяцев >
Рентгенконтроль через 3-4 месяца >
При анатомическом восстановлении сустава — дозированная постановка на ноги в течение 1,5 — 2 месяцев >
Через 1 месяц послед начала ходьбы рентгено-ультрасонографический контроль тазобедренных суставов >

Алгоритм лечения детей с врожденным вывихом бедра ВВБ в возрастной группе от 4 до 6 месяцев.
Клинико-ультрасонографическая и рентгенографическая постановка диагноза >
Предрепозиционная подготовка в течении 7-10 дней и иммобилизация в шине >
Сохраняется напряжение аддукторов, головка бедренной кости вне впадины >
Миотомия ретротированных аддукторов и иммобилизация в шине >
При достижении вправления круглосуточная иммобилизация 3-4 месяца.
ИЛИ
Клинико-ультрасонографическая и рентгенографическая постановка диагноза >
Предрепозиционная подготовка в течении 7-10 дней и иммобилизация в шине >
Вправление достигнуто >
Круглосуточная иммобилизация в разводящей шине 3-4 месяца >
Перевод в положение отведения и внутренней ротации на функциональной шине и иммобилизация 4-6 месяцев >
Дозированная постановка на ноги через 10-11 месяцев от начала лечения

Алгоритм лечения детей с врожденным вывихом бедра ВВБ в возрастной группе от 7 до года.
Клинико-ультрасонографическая и рентгенографическая постановка диагноза >
Артрографическое и ульрасонографическое исследование тазобедренных суставов для выяснения причин, препятствующих закрытому вправлению >
Миотомия ретротированных аддукторов и иммобилизация в шине круглосуточно 3-4 месяца >
Перевод в положение отведение и внутренней ротации на функциональной шинеи иммобилизация 4-6 месяцев >
Иммобилизация в положении отведения и внутренней ротации 3-5 месяцев.

Исходы нарушения алгоритма функциональго лечения врожденного вывиха бедра ВВБ:
- Врожденный вывих бедра
- Остаточный подвывих
- Маргинальный вывих


Лечение ребенка с врожденным вывихом бедра с использованием одномоментного закрытого вправления (в 1 год,в 6 лет и в 12 лет).

Реконструктивная операция при вывихе бедра
(открытое вправление бедра +
тройная остеотомия таза +
корригирующая укорачивающая остеотомия бедра)
до операции и через 2,5 года после операции

Диспластический маргинальный вывих бедра не является первично-врожденной патологией, а развивается как вторичное осложнение под воздействием вертикальной нагрузки на нестабильный тазобедренный сустав.

Технология транспозиции вертлужной впадины, разработанная в детском ортопедическом институте им Г.И.Турнера

Технология транспозиции вертлужной впадины, разработанная в детском ортопедическом институте им Г.И.Турнера (результат через год после операции)

Классическая триада лечения врожденного вывиха бедра:
- Открытое вправление бедра +
- Операция Солтера +
- Корригирующая укорачивающая остеотомия бедра.
Врожденный вывих бедра в возрасте трех лет и через 2 года после операции

Реконструкция суставов у ребенка 5 лет через 4 года после операции

Реконструктивная операция при подвывихе тазобедренного сустава (тройная остеотомия таза + корригирующая укорачивающая остеотомия бедра).
Результат через 2 года после операции.

Открытое вправление, корригирующая укорачивающая остеотомия правого бедра и транспозиция вертлужной впадины.

Реконструктивные операции у детей старшего возраста и подростков являются «временной альтернативной» эндопротезированию и решают задачи:
- «Продление жизни» сустава за счет восстановления стабильности и улучшение условий функционирования мышц.
- «Подготовка» костной основы для имплантации эндопротеза.

Транспозиция вертлужной впадины после операции Солтера, двойной, тройной остеотомии таза изменяет конфигурацию тазового кольца. Определение формы и размеров малого таза после периацетабулярных остеотомий позволяет избежать родового травматизма (матери и плода) и выбрать адекватный метод будущего родоразрешения у таких пациенток.

За период 2007-2008 год нами было проведено мультиспиральная компьютерная томография (МСКТ) таза у 75 пациенток от 13 до 25 лет с врожденным вывихом бедра, срок после хирургического лечения с применением транспозиции вертлужной впадины (после двойной, тройной остеотомии таза) составил от 2 до 18 лет. Контрольная группа больных состояла из 44 девушек, проведение МСКТ которым не было связано с патологией тазобедренного сустава.

Плоскости и размеры малого таза (В.И. Бодяжина, 1975).
Транспозиция вертлужной впадины, независимо от варианта ее выполнения (вызывает изменения конфигурации тазового кольца. Для установления возможного изменения основных акушерских размеров таза после оперативных вмешательств нами было выполнено изучение классических акушерских размеров таза до и после проведенных оперативных вмешательств.
ПЛОСКОСТЬ ТАЗА | РАЗМЕР (см) | ||
прямой | поперечный | косой | |
| Вход в таз | 11 | 13 | 12 |
| Широкая часть полости таза | 12,5 | 12,5 | 13 (условно) |
| Узкая часть полости таза | 11 | 10,5 | — |
| Выход таза | 9,5-11,5 | 11 | — |

Методика измерения акушерских размеров таза на схемах и томограммах в трехмерном измерении:
А,Б – поперечные размеры входа в таз;
В,Г — поперечные размеры выхода из таза;
Д,Е – размеры таза в сагиттальной плоскости.

Акушерские характеристики таза были определены только анатомически, с относительной характеристикой формы сужения (общеравномерносуженный, поперечносуженный, кососмещенный, плоскорахитический – тенденция формы таза к периоду половозрелости) ввиду незавершенного формирования и окостенения тазового кольца у пациенток основной группы.

Выявлена прямая зависимость изменений акушерских размеров таза (с тенденцией к формированию анатомически узких форм I степени) от сроков проведения реконструктивно- восстановительных операций. При транспозиции вертлужной впадины у детей младшей возрастной группы (до синостозирования Y-образного хряща, лонно-седалищного синхондроза) на фоне восстановления стабильности тазобедренного сустава в отдаленные сроки послеоперационного периода существенных отличий от формы и размеров таза девушек контрольной группы выявлено не было (25 больных).

Определение наличия анатомически узкого таза (формы, степени сужения) у исследуемых пациенток (основная группа исследуемых – препубертатного периода) не представляется возможным из-за «незрелости» таза, незавершенности формирования костных структур, но знание исходных размеров таза позволят прогнозировать его форму, соответствие размеров таза головке плода и течение родового процесса у таких пациенток в будущем. Таким образом, МСКТ-пельвиометрия является объективной, точной и достоверной методикой оценки формы и размеров малого таза после реконструктивно- восстановительных операций на тазобедренных суставах у детей и подростков.

Результат неадекватного оперативного лечения
6 лет
8 лет
12 лет
Источник
Над статьей доктора
Николенко Виталия Александровича
работали
научный редактор
Сергей Федосов
и
шеф-редактор
Лада Родчанина
Дата публикации 20 сентября 2019Обновлено 7 октября 2019
Определение болезни. Причины заболевания
Врожденный вывих бедра — патология тазобедренных суставов, связанная с их врожденным нетипичным строением. Заболевание начинает развиваться с первых дней жизни и диагностируется обычно в детском возрасте. Для врожденного вывиха бедра характерны скудные проявления в самом начале, неуклонное прогрессирование и полное разрушение тазобедренных суставов при отсутствии своевременного лечения [1].
Сустав — это подвижное сочленение двух костей, его нормальная работа возможна лишь при полном соответствии всех его компонентов друг другу. В тазобедренном суставе головка бедренной кости должна по форме подходить к суставной поверхности таза (вертлужной впадине). Разобщение »шарнира» соединяющихся сегментов (суставных поверхностей костей) называется вывихом. [4]. При внезапном вывихе в результате травмы возникает растяжение мягких тканей вокруг сустава, под кожей надрываются связки, мышцы и сухожилия.
Врожденный вывих бедра — процесс аналогичный, только протекает он медленно. Врождённый вывих никак не связан с травмой: для его развития достаточно обычной бытовой нагрузки: ходьбы, бега, прыжков и активных игр ребёнка. Сустав в данном случае становится уязвим из-за нарушенной анатомии [1].
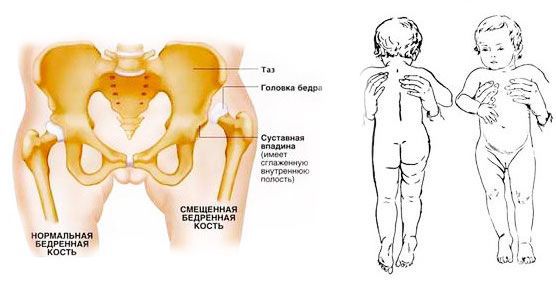
Изменение суставных элементов называют дисплазией тазобедренного сустава. О дисплазии идёт речь, когда:
- глубина суставной впадины оказывается слишком малой;
- края сустовной впадины избыточно покатые;
- соотношение углов сустава нарушается;
- хрящевые элементы, стабилизирующие сустав, недостаточно выполняют свою стабилизирующую функцию.
Специалисты иногда называют подобные суставы «диспластичными». Такой сустав развивается слишком медленно, он «мягче» здорового сустава, характерного для этого возраста. Не соответствуют норме и характеристики второй части сустава — суставной головки. Она в этом случае недостаточно твердая, нетипичной, овальной формы, плохо переносит нагрузки и принимает их лишь частично, а не равномерно по всей поверхности.
Все перечисленное вызывает нестабильность сустава: подобная анатомия тазобедренного сустава не способна выдерживать предназначенные для него нагрузки [20]. Дисплазия тазобедренных суставов создаёт благоприятный фон и неизбежное (при отсутствии лечения) перетекание в вывих тазобедренного сустава [6]. Сочленяющиеся поверхности не удерживаются в нужном положении и постепенно разобщаются по мере роста ребёнка, вывих прогрессирует. Особенно быстро это происходит в критичные периоды: когда ребёнок начинает садиться, вставать и ходить, создавая нагрузку на суставы.
Основная причина формирования врожденного вывиха бедра — нарушение правильного формирования сустава (дисплазия), в результате которой изменяются анатомия и биомеханика сустава. Точные причины сбоев в формировании тазобедренных суставов неизвестны. Выдвигаются версии о внутриутробных нарушениях развития, связанных с неблагоприятными факторами во время беременности:
- курение, употребление алкоголя или наркотиков;
- вирусные заболевания;
- неполноценное питание;
- акушерские инфекции;
- тазовое предлежание плода.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы врожденного вывиха бедра
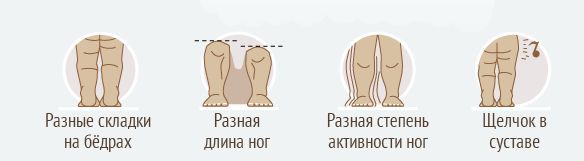
Симптоматика при врожденном вывихе бедра сводится к асимметрии сустава и его функций (в сравнении со здоровым суставом). Первые визуальные проявления замечает мать ребёнка во время ухода за ним, например, асимметрия кожных складок косвенно говорит о неравномерном развитии суставов.
Различие амплитуды движений в бёдрах — ещё один признак: нога с больной стороны ограничена в подвижности в суставе, это заметно по тугому сопротивлению при попытке отвести ногу в сторону [4]. Ограничение может быть хорошо заметно во время купания и переодевания ребёнка.
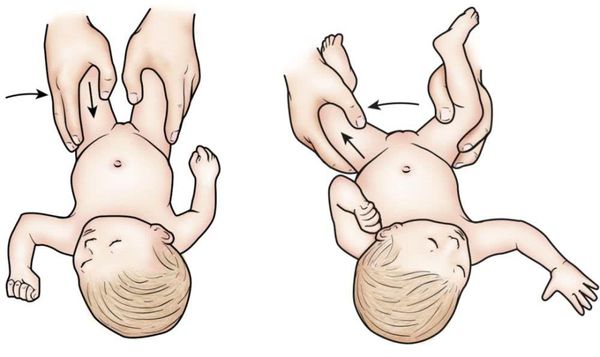
Укорочение ноги хорошо видно в положении ребенка лёжа на спине с выпрямленными ножками.
Врач определяет указанные симптомы осмотром и клиническими тестами, а точное укорочение узнаёт сравнительным измерением длины конечностей.
Особого внимания заслуживает симптом «щелчка». Дома этот симптом может обнаружиться случайно, в виде пощёлкивания сустава в случае сгибания бёдер к животу. При осмотре врач специально провоцирует щелчок сустава, выполняя клинический тест. Щелчки могут свидетельствовать о несостоятельности тазобедренного сустава и подвывихе — частичном разобщении суставных поверхностей [1].
Перечисленная симптоматика не всегда очевидна и наглядна, а достоверность указанных симптомов может оказаться невысокой. Отдельный симптом не обязательно указывает на дисплазию или вывих тазобедренного сустава. Часть симптомов могут встречаться в норме в первые месяцы жизни ребёнка [10].
Патогенез врожденного вывиха бедра
Врожденному вывиху бедра всегда сопутствует дисплазия сустава — ряд врожденных анатомических нарушений в тазобедренном суставе. Сустав оказывается не адаптирован к обычным нагрузкам, например, к ходьбе. Компоненты сустава теряют правильное расположение: под опорной нагрузкой головка бедренной кости начинает вывихиваться. Вертлужная впадина таза, которая в норме служит вместилищем для головки бедра, запустевает. Свободное место замещается рубцовой тканью [21]. При этом головка бедра начинает опираться на новое, неправильное место на тазовой кости, формируется подобие новой суставной впадины.
Перемены затрагивают весь организм: изменяется тонус ягодичных мышц и мышц спины, наступает перекос таза, искривляется позвоночник в попытках придать телу баланс. Двусторонний вывих тазобедренных суставов ведёт к формированию неправильной походки, патологические изменения нарастают симметрично.
Цепочка подобных перемен ведёт к катастрофическим для ребёнка последствиям — нарушается возможность беспрепятственного передвижения. Ходьба становится затруднительной, зачастую дети отстают в показателях, согласно возрастным нормам [4].
В дальнейшем заболевание прогрессирует: сустав грубо деформируется, полностью утрачивает формы и соотношения. Возникает тугоподвижность (контрактура) в суставе, вплоть до полной потери движений. Ребёнок не может опереться на больную ногу из-за боли в суставе.
Классификация и стадии развития врожденного вывиха бедра
Врожденный вывих бедра подразделяют по тяжести течения:
- Первая степень — предвывих. Сочленение компонентов сустава правильное и относительно стабильное, но присутствующая дисплазия не даёт суставу нормально развиваться дальше.
- Вторая степень — подвывих. Подвывих тазобедренного сустава — это несоответствие головки бедренной кости и вертлужной впадины, прогнозируемый этап для диспластичного тазобедренного сустава. На этой стадии частичный контакт суставных поверхностей всё же сохраняется. Продолжающийся рост ребенка и расширение двигательного режима приводит к прогрессированию болезни.
- Третья степень — вывих тазобедренного сустава. Полная потеря контакта головки бедренной кости и вертлужной впадины.
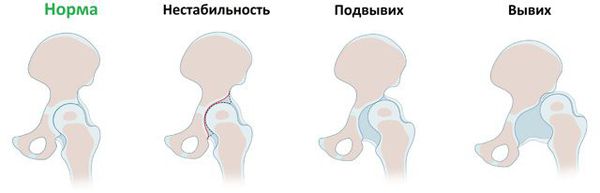
Выделяют также односторонний врожденный вывих бедра и двусторонний.
В зависимости от наиболее видоизмененных компонентов сустава, отличают:
- дисплазию вертлужной впадины (ацетабулярную дисплазию);
- дисплазию проксимального отдела бедренной кости;
- поражение одновременно тазового и бедренного компонентов;
- многоплоскостную деформацию.
Для удобства визуальной оценки при диагностике разработана рентгенологическая классификация, которая включает пять степеней заболевания. Градация основана на положении головки бедренной кости относительно вертлужной впадины [14].
- 1 степень: головка соответствует уровню вертлужной впадины, но смещена к наружной части впадины;
- 2 степень: головка локализована выше горизонтального уровня у-образных хрящей;
- 3 степень: головка находится над верхним краем вертлужной впадины;
- 4 степень: головка проецируется на тело подвздошной кости;
- 5 степень: головка находится у края гребня подвздошной кости.
Вне зависимости от типа классификации врожденного вывиха бедра в её задачи входит оценка прогноза заболевания и косвенное указание на рациональную лечебную тактику.
Осложнения врожденного вывиха бедра
Врожденный вывих бедра изначально рассматривается как осложнение дисплазии тазобедренного сустава. Своевременная и адекватная диагностика предполагает, что проблема будет определена на уровне дисплазии, когда есть возможность эффективно лечить заболевание и не допустить вывиха бедра [9].
Тяжелые осложнения возникают при отсутствии диагностических осмотров ребёнка. Течение заболевания без вмешательства приводит к тяжелому осложнению — деформирующему остеоартриту тазобедренного сустава [3][23]. В этом случае тазобедренный сустав деформируется и разрушается, утрачивая свою функцию полностью. Подобное состояние сопровождается интенсивной болью не только в пораженном суставе, но и других сегментах скелета из-за перераспределения нагрузок.
Возникшая значительная разница в длине нижних конечностей при врождённом вывихе бедра не дает возможности правильно развиваться другим суставам. Для ребёнка эти осложнения становятся критичными, затрудняя или вовсе прекращая процесс обучения ходьбе.
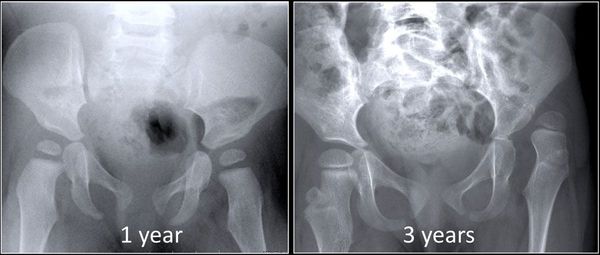
Осложнения врожденного вывиха бедра характеризуются трудной коррекцией. В большинстве случаев требуется хирургическое лечение, отличающееся масштабностью, травматичностью, многоэтапностью и неоднозначным прогнозом [2]. Отставание пораженной конечности в росте усугубляет ситуацию даже после успешно выполненного оперативного лечения, требуя длительного реабилитационного периода.
Цепочка осложнений врожденного вывиха бедра может продолжаться уже в другом качестве, например, после выполненного лечения в виде эндопротезирования тазобедренного сустава. Остаются риски нестабильности эндопротеза, шанс его вывиха и различные нарушения походки.
Диагностика врожденного вывиха бедра
Выявление врожденного вывиха бедра не представляет трудностей, но диагностика уже состоявшегося вывиха считается запоздалой. Если у пациента обнаружены признаки врожденного вывиха бедра (не дисплазии), лечение будет продолжительным, тяжелым и менее эффективным. Современный уровень медицины требует диагностики не врожденного вывиха, а его предвестников [11].
Дисплазия тазобедренных суставов не отличается изобилием симптомов, к тому же большинство из них несут условную ценность в диагностике. Большую эффективность для выявления показывает скрининг — мероприятия, призванные выявить заболевание обязательным инструментальным обследованием каждого ребенка. В скрининг включен двухкратный осмотр ребенка ортопедом и ультразвуковое исследование тазобедренных суставов. Первый раз ребенок осматривается в роддоме. При отсутствии патологии повторный осмотр проводят на третьем месяце жизни вместе с УЗИ тазобедренных суставов [7][10].
Необходима комплексность и скрупулезность в диагностике. Обязательно уточняются данные о протекании беременности и всех возможных факторах риска дисплазии — тазовом предлежании, внутриутробных инфекциях, маловодии, задержке внутриутробного развития [18].
Для врачей важна информация от матери, которая наблюдает ежедневное развитие ребенка и впервые замечает незначительные диагностические признаки. В данном случае достаточно придерживаться тактики активного поиска — при любом подозрении расценить ситуацию как дисплазию бедра и исключить диагноз при обследовани [4][1].
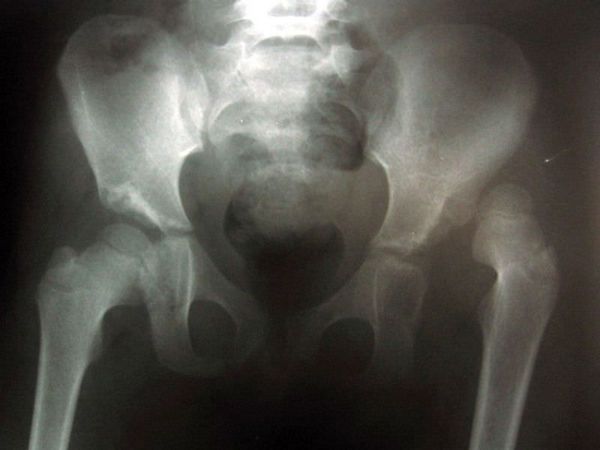
Особое затруднение в диагностике может представлять двустороннее поражение суставов. В этом случае нет асимметрии суставов, которую родители способны заметить самостоятельно. Остается ориентироваться л
