Вывих хрусталика с контузией

Вывих хрусталика — патология, характеризующаяся полным смещением хрусталика в витреальную полость или переднюю камеру глаза. Клинические проявления заболевания: резкое ухудшение зрения, болезненность и дискомфорт в области глазницы, факодонез и иридодонез. Для постановки диагноза применяются визометрия, УЗИ глаза, биомикроскопия, ОКТ, бесконтактная тонометрия, гониоскопия. Тактика лечения сводится к проведению ленсэктомии, витрэктомии и имплантации интраокулярной линзы. В послеоперационном периоде рекомендовано назначение глюкокортикостероидов и антибактериальной терапии коротким курсом.
Общие сведения
Вывих хрусталика (эктопия, дислокация) — нарушение анатомо-топографического расположения биологической линзы, причиной которого является несостоятельность связочного аппарата. Согласно статистическим данным, распространенность врожденной формы эктопии составляет 7-10 случаев на 100 000 человек. При наследственной предрасположенности у 85% больных удается обнаружить генетические мутации. У 15% пациентов заболевание возникает спорадически. Травмирование глаз в 33% случаев является причиной приобретенного варианта патологии. Лица мужского и женского пола болеют с одинаковой частотой. Болезнь распространена повсеместно.
Вывих хрусталика
Причины вывиха хрусталика
Эктопия хрусталика представляет собой полиэтиологическую патологию. К развитию спонтанной формы приводят дегенеративно-дистрофические изменения волокон цилиарной связки, которые чаще выявляются у лиц преклонного возраста. Главный предрасполагающий фактор — хроническое воспаление структур увеального тракта или поражение стекловидного тела. Основные причины вывиха:
- Генетическая предрасположенность. Риску развития врожденной эктопии наиболее подвержены пациенты с синдромом Марфана, Элерса-Данлоса, Книста. Болезнь часто возникает при наследственной гиперлизинемии и дефиците сульфитоксидазы.
- Травматические повреждения. Данное заболевание — одно из распространенных осложнений тупой травмы или проникающего ранения глазного яблока, сопровождающегося повреждением связочного аппарата. В редких случаях вывих происходит при контузии глаз.
- Катаракта. Патологические изменения капсулы, капсулярного эпителия или основного вещества, которые наблюдаются при катаракте — значимые факторы риска эктопии. Причиной выступает нарушение прилегания передних и задних зонулярных волокон.
- Высокая степень гиперметропии. Для дальнозоркости характерно увеличение продольного размера глазного яблока. Это приводит к натяжению и образованию микроразрывов связки, что способствует эктопии.
- Аплазия ресничного пояска. Это врожденный порок развития, при котором связочный аппарат полностью отсутствует. Агенезия ресничного пояска выявляется при синдроме амниотических перетяжек.
Патогенез
В механизме развития врожденного варианта заболевания ведущая роль отводится слабости, частичному или полному отсутствию цилиарной связки. Для преимущественного большинства больных с генетической предрасположенностью характерен дефект синтеза коллагена или эластина, нарушение обмена белка. При частичном разрыве ресничного пояска хрусталик остается фиксированным к пристеночным слоям стекловидного тела, при полном — свободно перемещается в витреальной полости. Расширение зрачкового отверстия становится причиной дислокации в область передней камеры, обычно возникающей в положении «лицом вниз».
Нарушение крепления биологической линзы к ресничному пояску при катаракте влечет за собой дисфункцию связочного аппарата. При дальнозоркости перерастяжение цинновой связки ведет к ее частичному повреждению. Повышение офтальмотонуса или выполнение незначительной нагрузки потенцирует разрыв ресничного пояска и возникновение эктопии. При травмировании глазного яблока ресничный поясок является наиболее «слабым» местом, уязвимым к повреждениям. Это обусловлено тем, что ударная волна приводит не к разрыву капсулы, а к деформации и напряжению волокон цинновой связки. Инволюционные изменения хрусталиковых масс и связочного аппарата провоцируют эктопию у пациентов старческого возраста.
Классификация
Различают врожденную и приобретенную, полную и неполную формы дислокации. Приобретенную эктопию классифицируют на травматическую и спонтанную. При неполном вывихе возникает разрыв связки на 1/2-3/4 окружности. Хрусталик отклоняется в сторону витреальной полости. В клинической классификации выделяют следующие варианты полного вывиха:
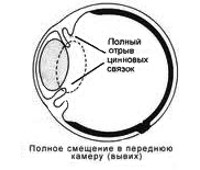
- В камеру глаза. Дислокация обуславливает повреждение роговицы, радужки и угла передней камеры. Наблюдается резкий подъем внутриглазного давления (ВГД) и прогрессирующее снижение зрения. Данное состояние требует ургентного вмешательства.
- В стекловидное тело. При данном варианте эктопии хрусталик может быть фиксированным или подвижным. Фиксации способствует формирование спаек к сетчатой оболочке или диску зрительного нерва (ДЗН). При подвижной форме линза может свободно смещаться.
- Мигрирующий. При мигрирующем вывихе хрусталик небольшого размера обладает высокой подвижностью. Он может свободно перемещаться из полости стекловидного тела в камеру, ограниченную радужкой и роговицей, и обратно. О дисклокации свидетельствует развитие болевого синдрома.
Симптомы вывиха хрусталика
Патология характеризуется тяжелым течением. При врожденной форме заболевания родители отмечают белесовато-серое помутнение переднего отдела глазного яблока у ребёнка. Наблюдается выраженная зрительная дисфункция, сохранена только способность к светоощущению. При генетической предрасположенности симптоматика может развиваться и в более зрелом возрасте. Пациенты связывают возникновение клинических проявлений с незначительной физической нагрузкой или легкой травмой. Резко нарушена аккомодационная способность. Попытки фиксировать взгляд приводят к быстрой утомляемости, головной боли.
Больные с приобретенной формой отмечают, что момент вывиха сопровождается выраженной приступообразной болью и резким снижением остроты зрения. Интенсивность болевого синдрома со временем нарастает. Пациенты предъявляют жалобы на чувство «дрожания» глаза, покраснение конъюнктивы, выраженный дискомфорт в периорбитальной области. Развитие факодонеза в комбинации с иридодонезом провоцирует движения глазными яблоками. Выявляется ограниченный участок отделения радужки от цилиарного тела (иридодиализ). Больные отмечают неровность контура зрачка и зону «расщепления» радужной оболочки.
Осложнения
У большинства пациентов наблюдаются признаки офтальмогипертензии. В 52-76% случаев эктопия провоцирует возникновение вторичной глаукомы. Больные подвержены высокому риску присоединения воспалительных осложнений (иридоциклит, ретинит, кератоконъюнктивит). Фиксированная форма сопровождается отслойкой и разрывами сетчатки, дегенерацией роговой оболочки. Развиваются выраженные деструктивные изменения или грыжи стекловидного тела. Образование спаек с ДЗН предрасполагает к невриту зрительного нерва. Наиболее тяжелым осложнением болезни является полная слепота, сопровождающаяся болевым синдромом.
Диагностика
При физикальном обследовании выявляется снижение прозрачности переднего сегмента глаз, которое может сочетаться с признаками травматического повреждения. При движении глаз развивается факодонез, обнаруживающийся офтальмологом при фокальном освещении. При проведении пробы с мидриатиками реакции зрачков не наблюдается. Специальные методы диагностики включают использование:
- Бесконтактной тонометрии. При измерении внутриглазного давления удается диагностировать его повышение. ВГД достигает критических значений только при нарушении оттока водянистой влаги. Подвижный вывих обуславливает незначительное повышение офтальмотонуса.
- Визометрии. Острота зрения резко снижается вне зависимости от степени прозрачности хрусталика. При дополнительном применении компьютерной рефрактометрии удается диагностировать миопический тип клинической рефракции.
- УЗИ глаза. При ультразвуковом исследовании выявляется дислокация в зону передней камеры или стекловидное тело. Определяется одно- или двухсторонний разрыв цинновой связки. Витреальная полость имеет негомогенную структуру. При фиксации хрусталика к сетчатке возникает её отслойка. Переднезадняя ось смещена. При полном разрыве капсула с основным веществом приобретают шаровидную форму.
- Биомикроскопии глаза. При травматическом генезе заболевания визуализируется инъекция сосудов конъюнктивы, очаги кровоизлияния. Прозрачность оптических сред снижена. Вторичные изменения роговицы представлены микроэрозивными дефектами.
- Гониоскопии. При направлении вектора смещения кпереди объем камеры глаза резко снижен. У пациентов с неполной формой патологии пространство, ограниченное радужной и роговой оболочками, глубокое, без патологических изменений. Угол передней камеры (УПК) имеет неравномерную структуру.
- Оптической когерентной томографии (ОКТ). Исследование дает возможность определить характер расположения люксированного хрусталика, тип повреждения цинновой связки. ОКТ применяется непосредственно перед операцией для выбора оптимальной хирургической тактики.
- Ультразвуковой биомикроскопии. При врожденном варианте болезни методика позволяет обнаружить дефекты цилиарной связки на протяжении от 60° до 260°. Хрусталик смещен в горизонтальной и вертикальной плоскостях. Измеряется глубина повреждения роговицы.
В случае травматического происхождения заболевания пациентам дополнительно назначается рентгенография орбит в прямой и боковой проекции. В раннем послеоперационном периоде показано измерение ВГД бесконтактным методом. Для изучения характера циркуляции ВГЖ спустя 5-7 дней после операции применяется электронная тонография. В ходе исследования определяется риск развития глаукомы.
Лечение вывиха хрусталика
При полном смещении биологической линзы показана ленсэктомия. С целью профилактики тракций накануне хирургического вмешательства выполняется витрэктомия. Основной этап операции — поднятие хрусталика с глазного дна и выведение его в переднюю камеру. Для этого применяется методика введения перфторорганических соединений (ПФОС) в полость стекловидного тела. Из-за большого удельного веса ПФОС опускаются на глазное дно и вытесняют патологически измененную субстанцию наружу. Следующий этап после ленсэктомии — имплантация интраокулярной линзы (ИОЛ). Возможные места фиксации ИОЛ — УПК, цилиарное тело, радужка, капсула.
При высокой плотности ядра для удаления люксированного хрусталика применяется ультразвуковая или лазерная факоэмульсификация. Все остатки стекловидного тела, крови и обрывки задней капсулы должны быть полностью извлечены. Пациентам детского возраста проводится имплантация искусственной линзы в сочетании с капсульным мешком и кольцом. В современной офтальмологии применяются методики, которые позволяют фиксировать ИОЛ интрасклерально или интракорнеально с использованием шовной техники. В конце операции показано субконъюнктивальное введение антибактериальных средств и кортикостероидов. При необходимости после вмешательства назначают инстилляции гипотензивных средств.
Прогноз и профилактика
Своевременная ленсэктомия в 2/3 случаев дает возможность полностью восстановить остроту зрения и нормализировать циркуляцию внутриглазной жидкости. У 30% больных развиваются тяжелые послеоперационные осложнения. Специфические методы профилактики не разработаны. Неспецифические превентивные меры включают использование средств индивидуальной защиты при работе в условиях производства (очки, маски). Для снижения вероятности вывиха пациентам с гиперметропической рефракцией показана коррекция зрительной дисфункции при помощи очков или контактных линз.
Источник
Вывих хрусталика считается одной из наиболее серьезных офтальмологических проблем. Хрусталик является важной составляющей глаза, которая отвечает за светопреломление. Это, естественная биологическая линза. В норме, он прочно удерживается на постоянном месте, укрепленный волокнами цилиарного тела, которое окружает его с разных сторон. Задней своей частью он прилегает к прозрачному веществу, заполняющему пустоты органа зрения — стекловидному телу.
Перед хрусталиком расположена радужка (радужная оболочка), представляющая собой подвижную диафрагму. Там же локализованы два ограниченных пространства, внутри которых скапливается глазная жидкость — передняя и задняя камеры глаза.
Вывихи бывают врожденными или полученными в результате глазной травмы. Они проявляется полным либо неполным смещением хрусталика относительно места его постоянной локализации. При этом, в первом случае, речь идет, собственно, о самом вывихе, а во втором — о подвывихе хрусталика.
Причины патологии и ее виды
Изменение положения хрусталика, как правило может наступить по двум основным причинам:
- Врожденный вывих. Это врожденная патология — результат генетически обусловленного дефекта соединительных тканей.
- Приобретенный вывих. Это патология, связана с получением травмы, сопровождающейся разрывом тканей глаза. Кроме того, нередко он происходит в результате дегенерации тканей глаза, вызванной различными заболеваниями.
Смещение хрусталика может происходить в двух направлениях:
- В сторону стекловидного тела. При этом, биологическая линза оказывается в области зрачка, занимая его меньшую или большую часть. В процессе вывиха, хрусталик может помутнеть и стать заметным, а может остаться прозрачным. Полный вывих, встречается довольно редко, как правило, происходит подвывих. При нем наблюдается значимое понижение остроты зрения, нередко развиваются серьезные глазные болезни.
- В одну из глазных камер: это может быть и передняя, и задняя камеры. Хрусталик, при этом сдавливает радужку, что в итоге вызывает острый воспалительный процесс. Роговица повреждается, развивается глаукома, которая обусловлена перекрытием оттока внутриглазной жидкости телом хрусталика. В случае полного вывиха, хрусталик занимает все пространство камеры. Зрачок деформируется. Происходит резкое ухудшение зрения.
Причинами патологии, при отсутствии травмы, по утверждению специалистов, являются изменения, обусловленные возрастом — ослабление эластичности связок, отвечающих за фиксирование хрусталика в определенном природой месте. При наличии у больного катаракты либо приобретенной глаукомы, это становится еще большим провоцирующим фактором.
Симптомы и диагностика вывиха хрусталика
Основным симптомом вывиха хрусталика считается иридодонез, проявляющийся дрожанием радужной оболочки. Ткань радужки очень нежная. И при соприкосновении с хрусталиком, который начинает подрагивать при вывихе, она тоже начинает дрожать — вот почему возникает иридодонез.
Зачастую, его наблюдают без применения офтальмологических инструментов. В некоторых случаях, применяют щелевую лампу.
Но дрожание радужки, проявляется не всегда. Это происходит лишь при разрыве связки и одновременном появлении дефекта в области стекловидного тела. При отсутствии подобного состояния, патологию распознают по симптомам, выявляемым во время биомикроскопии.
Так может быть обнаружена разная глубина камер глаза — задняя увеличивается, передняя становится мельче. Глубину задней камеры, при этом определяют по расстоянию между хрусталиком и зрачком.
Для определения тактики лечения вывиха хрусталика, врач также должен определить остроту зрения пациента, протестировать состояние зрительного поля. Подвергнуть тщательной инспекции роговицу и зрачок пациента, положение глазных щелей и их размеры. Провести осмотр век и их положения. Внимательно обследовать центральный и придаточный аппараты органа зрения. Провести тест зрачка на свет.
Методы лечения вывиха хрусталика
Вывих хрусталика требует строго индивидуального подхода. Для определения тактики лечения, учитывается множество факторов: характер изменения положения и степень смещения, острота зрения и показатели давления внутри глаза, общее состояние глазного яблока.
Срочное хирургическое вмешательство с удалением хрусталика, необходимо в том случае, когда диагностируется вывих в переднюю камеру. Также требуется оперативное вмешательство, когда определяется мигрирующий вывих.
Если подвывих не вызывает значительного ухудшения зрения и повышения внутриглазного давления, удаления хрусталика не требуется. В этом случае, врач назначает лечение корригирующими линзами и динамическое наблюдение за патологией.
Если повреждение значительно ухудшило зрение, но врач уверен, что после удаления хрусталика, острота зрения повысится, операция рекомендована даже при нормальном ВГД.
При возникшей после вывиха хрусталика глаукомы, также рекомендовано его удаление. Однако, когда в подобной ситуации зрение остается в нормальным, то вместо удаления специалисты рекомендуют проведение противоглаукомной операции.
Удаление хрусталика при вывихе в переднюю камеру, осуществляют посредством выполнения разреза в роговице. Если произошел вывих в стекловидное тело, в качестве пути подхода используют ресничное тело.
Прогноз восстановления зрения очень индивидуален и может зависеть от многих факторов, не последним из которых, является состояние здоровья пациента.
Возможные осложнения
Возникновение осложнений данной патологии нередко обусловлено несвоевременным проведением диагностических процедур и назначением адекватного лечения. В запущенной форме, вывих хрусталика, довольно часто приводит к частичной или полной утрате зрительных функций.
Наиболее опасными считаются последствия вывиха хрусталика в переднюю камеру. Внутриглазная жидкость, в этом случае перестает нормально циркулировать, так как хрусталик этому препятствует. Развивается глаукома с повышением внутриглазного давления, что негативным образом отражается на сетчатке и глазном нерве. Самым опасным в данной ситуации, является особая скоротечность процесса. При этом, нередко наступает отек роговицы, с повреждением внутреннего ее слоя и пр.
Последствия вывиха хрусталика могу проявляться и после выполнения операции. Хирургическое вмешательство, имеет положительный результат далеко не во всех случаях.
В большей степени, это касается вывихов хрусталика, которые вызваны травматизацией глаза, после чего, произошло смещение в стекловидное тело. Подобные операции отличаются особой сложностью. Возникающие после них осложнения могут касаться, как хрусталика, так и органа зрения в целом.
Лечения подобного вывиха не всегда гарантирует положительный эффект. Не исключено развитие различных глазных болезней, вплоть до отслойки сетчатки и потери стекловидного тела.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам — получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий. Опытные рефракционные хирурги, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов позволяют обеспечить максимально благоприятный результат для пациента.
Ознакомиться с ценами на лечение и операции можно здесь.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Источник
