Вывих кубовидной кости фото

Опорой тела служат ноги, а опорой для ног являются ступни. Зачастую, спортсмены недооценивают значимость здоровой стопы и голеностопного сустава в достижении оптимальных спортивных результатов, не говоря уже об общем хорошем самочувствии и состоянии здоровья. Самое неприятное, что даже незначительные травмы стопы и голеностопа могут иметь весьма нехорошие отдаленные последствия для здоровья в будущем. Как происходят травмы стопы, что такое вывих стопы и как его распознать, предотвратить и вылечить – расскажем в этой статье.
Строение стопы
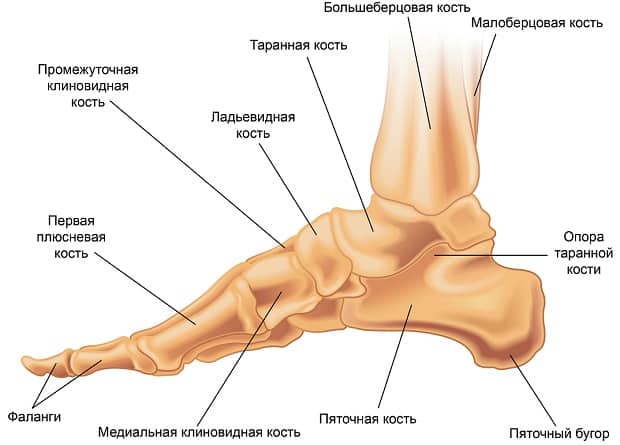
Стопа представляет из себя сложное анатомическое образование. В ее основе лежит костный каркас, представленный таранной, пяточной, ладьевидной, кубовидной и клиновидной костями (комплекс предплюсны), костями плюсны и пальцев.
Костная основа
- Таранная кость служит своеобразным “переходником” между стопой и голенью, за счет своей формы обеспечивая подвижность голеностопному сочленению. Она лежит непосредственно на пяточной кости.
- Пяточная кость является наиболее крупной из образующих стопу. Также она является важным костным ориентиром и местом крепления сухожилий мышц и апоневроза стопы. В функциональном отношении выполняет опорную функцию при ходьбе. Спереди соприкасается с кубовидной костью.
- Кубовидная кость образует латеральный край предплюсневой части стопы, непосредственно к ней прилегают 3 и 4 плюсневые кости. Своим медиальным краем описываемая кость соприкасается с ладьевидной костью.
- Ладьевидная кость образует медиальную часть предплюсневого отдела стопы. Лежит спереди и медиально от пяточной кости. Спереди ладьевидная кость соприкасается с клиновидными костями – латеральной, медиальной и серединной. Вместе они образуют костную основу для крепления костей плюсны.
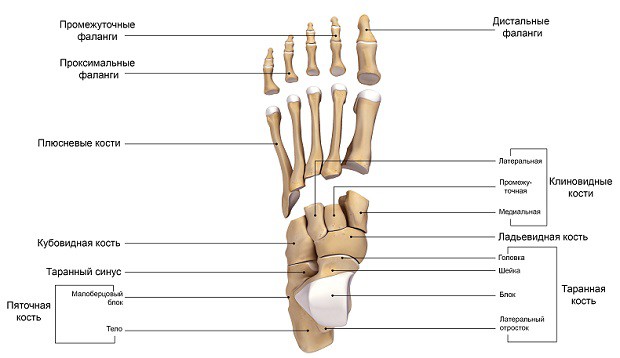
- Плюсневые кости относятся по форме к так называемым трубчатым костям. С одной стороны они неподвижно соединены с костями предплюсны, с другой – образуют подвижные сочленения с пальцами стопы.
© rob3000 — stock.adobe.com
Пальцев стопы пять, четыре из них (со второго по пятый) имеют три короткие фаланги, первый – только две. Забегая вперед, скажем, что пальцы стопы выполняют важную функцию в паттерне ходьбы: финальная стадия отталкивания стопы от земли возможна только благодаря первому и второму пальцам ноги.
© 7activestudio — stock.adobe.com
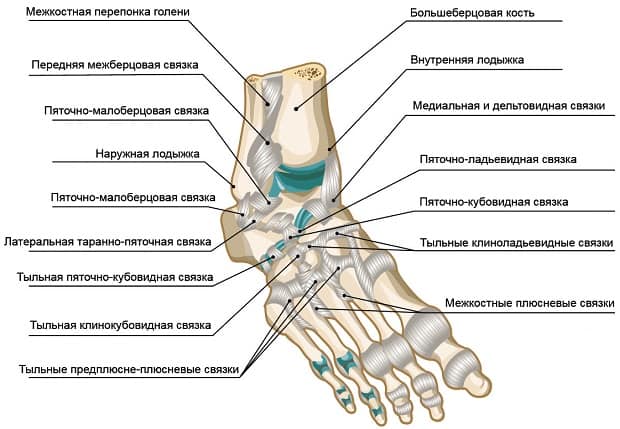
Связочный аппарат
Перечисленные кости укреплены связочным аппаратом, они образуют между собой следующие суставы:
- Подтаранный – между таранной и пяточной костями. Легко травмируется при растяжении связок голеностопа, с формированием подвывиха.
- Таранно-пяточно-ладьевидный – вокруг оси данного сустава возможно выполнение пронации и супинации стопы.
- Помимо этого, важно отметить предплюсне-плюсневые, межплюсневые и межфаланговые суставы стопы.
© p6m5 — stock.adobe.com
Наиболее значимыми для формирования правильного свода голени являются мышцы, расположенные с подошвенной стороны голени. Они делятся на три группы:
- наружные;
- внутренние;
- средние.
Первая группа обслуживает мизинец, вторая группа – большой палец (ответственны за сгибание и приведение). Средняя группа мышц отвечает за сгибание второго, третьего и четвертого пальцев стопы.
Биомеханически стопа устроена таким образом, что при правильном мышечном тонусе ее подошвенная поверхность образует несколько сводов:
- наружный продольный свод – проходит через мысленно проведенную черту между пяточным бугром и дистальной головкой пятой фаланговой кости;
- внутренний продольный свод – проходит через мысленно проведенную линию между пяточным бугром и дистальной головкой первой плюсневой кости;
- поперечный продольный свод – проходит через мысленно проведенную линию между дистальными головками первой и пятой плюсневых костей.
Помимо мышц, в формировании такой конструкции принимает участие мощный подошвенный апоневроз, упомянутый несколько выше.
© AlienCat — stock.adobe.com
Виды вывихов стопы
Вывихи стопы можно разделить на три разновидности:
Подтаранные вывихи стопы
При таком виде травмы стопы, таранная кость остается на месте, а прилегающие к ней пяточная, ладьевидная и кубовидная, как бы расходятся. При этом происходит значительная травматизация мягких тканей сустава, с повреждением кровеносных сосудов. Полость сустава и околосуставные ткани заполняются обширной гематомой. Это приводит к значительному отеку, болевым ощущениям и, что является самым опасным фактором, к нарушению доставки крови к конечности. Последнее обстоятельство может служить пусковым механизмом для развития гангрены стопы.
Вывих поперечного сустава предплюсны
Такой вид травмы стопы возникает при прямом травмирующем воздействии. Стопа имеет характерный вид- она развернута кнутри, кожа, по тыльной стороне стопы, натянута, При пальпации сустава отчетливо прощупывается смещенная кнутри ладьевидная кость. Отек выражен столь же значительно, как и в предыдущем случае.
Вывих плюсневого сочленения
Достаточно редкая травма стопы. Чаще всего возникает при непосредственной травме переднего края стопы. Наиболее вероятный механизм травмы- приземление с возвышения на подушечки пальцев ноги. Сместиться при этом могут изолированно первая или пятая фаланговые кости, либо все пять сразу. Клинически, при этом отмечается ступенеобразная деформация стопы, отек, невозможность наступить на ногу. Значительно затруднены произвольные движения пальцами ног.
Вывихи пальцев ног
Наиболее часто вывих происходит в плюснефаланговом суставе первого пальца стопы. При этом палец смещается внутрь, либо наружу, с одновременной флексией. Травма сопровождается болью, значительными болезненными ощущениями при попытке оттолкнуться от земли поврежденной ногой. Ношение обуви затруднено, часто- невозможно.

© caluian — stock.adobe.com
Признаки и симптомы вывиха
Основными симптомами вывиха стопы являются:
- Боль, которая возникает резко, непосредственно после воздействия травмирующего фактора на стопу. При этом после прекращения воздействия боль сохраняется. Усиление ее происходит при попытке опереться на поврежденную конечность.
- Отек. Область поврежденного сустава увеличивается в объеме, кожные покровы натягиваются. Присутствует ощущение распирания сустава изнутри. Данное обстоятельство связано с сопутствующей травмой мягкотканных образований, в частности- сосудов.
- Утеря функции. Невозможно совершить произвольное движение в поврежденном суставе, попытка это сделать приносит значительные болезненные ощущения.
- Вынужденное положение стопы – часть стопы или вся стопа имеют неестественное положение.
Будьте осторожны и внимательны! Отличить вывих стопы от растяжения и перелома стопы визуально, не имея рентгеновского аппарата, невозможно.
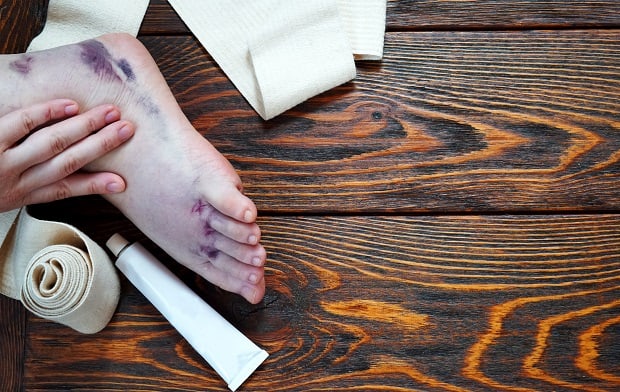
© irinashamanaeva — stock.adobe.com
Первая помощь при вывихе
Первая помощь при вывихе стопы заключается в следующем алгоритме действий:
- Пострадавшего необходимо уложить на удобную ровную поверхность.
- Далее следует придать поврежденной конечности возвышенное положение (стопа должна находиться выше коленного и тазобедренного суставов), подложив под неё подушку, куртку или любое подходящее подручное средство.
- Чтобы уменьшить посттравматический отёк, нужно охладить место повреждения. Для этого подойдёт лёд или любой замороженный в морозилке продукт (например, пачка пельменей).
- При повреждении кожных покровов необходимо наложить на рану асептическую повязку.
- После всех описанных выше действий нужно как можно скорее доставить пострадавшего в медицинское учреждение, где есть травматолог и рентгеновский аппарат.
Лечение вывиха
Лечение вывиха заключается в процедуре вправления ноги и придания ей естественного положения. Вправление может быть закрытым – без оперативного вмешательства, и открытым, то есть – через оперативный разрез.
Дать какой-то конкретный совет по поводу того,чем и как лечить вывих стопы в домашних условиях, невозможно, поскольку без помощи опытного травматолога тут никак не обойтись. Вправив вывих, он может дать вам несколько рекомендаций по поводу того, что делать при вывихе стопы для скорейшего восстановления двигательной функции.
После процедур вправления следует наложение фиксирующей повязки, на срок от четырех недель до двух месяцев. Не стоит удивляться, что при фиксации голени, лонгетка будет наложена до нижней трети бедра- с фиксацией коленного сустава. Это необходимое условие, так как процесс ходьбы с неподвижным голеностопом весьма опасен для коленного сустава.
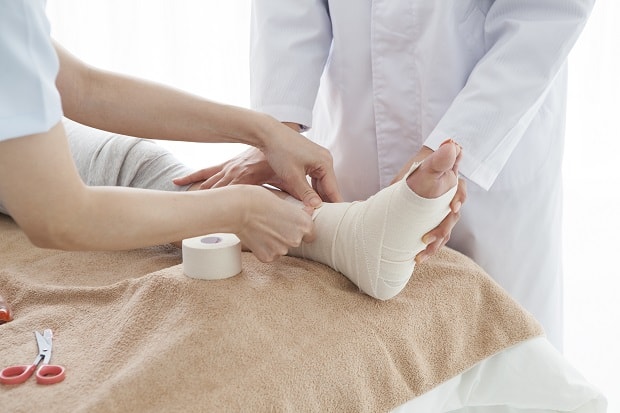
© Monet — stock.adobe.com
Восстановление после вывиха
После снятия иммобилизации начинается процесс реабилитации – постепенного включения в работу мышц обездвиженной конечности. Начинать следует с активных движений, но без опоры на поврежденную конечность.
Для восстановления костной плотности в месте травмы каждый день нужно проходить небольшую дистанцию, ступенчато ее увеличивая.
Для более активного восстановления подвижности конечности предлагаем несколько эффективных упражнений. Для их выполнения понадобится манжета с фиксационным кольцом и хлястиком для крепления в области ахиллова сухожилия. Манжету надеваем на область проекции плюсневых костей. Фиксируем хлястик через ахиллово сухожилие немного выше уровня пятки. Ложимся на коврик, голени кладем на гимнастическую скамью. Далее следует три варианта действий:
- Становимся ягодицами вплотную к блочному устройству. Крепим с нижнего блока небольшое отягощение (не более 10 кг) к фиксационному кольцу. Выполняем сгибание в голеностопном суставе до ощущения сильного жжения в передней части голени.
- Становимся боком к блочному устройству (блок должен располагаться со стороны большого пальца). Крепим отягощение (не более 5 кг) и выполняем пронацию стопы. Далее меняем позицию так, чтобы блок был со стороны мизинца и начинаем выполнять супинацию. Вес отягощения аналогичен таковому при выполнении пронации.
- Следующее упражнение – подъём на носки. Может выполняться из положения стоя на полу, стоя на возвышении, либо из положения сидя. В последнем случае колени и тазобедренные суставы должны быть согнуты под углом 90 градусов, стопы стоять на полу. На колени можно положить небольшое отягощение. Выполняем поступательный подъём на носки с отрывом пяток от пола.

© nyul — stock.adobe.com
Помимо описанных упражнений для разрабатывания стопы после травмы в домашних условиях можно использовать и другие методы и подручные средства: катать ногой мячик, выполнять прогибы с полотенцем и прочее.
Медицинский эксперт проекта. 30 лет стажа в практической медицине. с 2006 по 2016 — руководитель службы экспертизы качества медицинской помощи и защиты прав и защиты прав застрахованных в СоГАЗ-мед. с 2018 года научный консультант и медицинский эксперт проекта Cross.Expert.
Редакция cross.expert
Источник
Синдром кубовидной кости (СКК) является источником боли в латеральной части стопы и часто ошибочно диагностируется; возникает из-за незаметных нарушений артрокинематических движений или структурного соответствия пяточно-кубовидного сустава, которые вызывают воспаление суставной капсулы, связочного аппарата и сухожилия длинной малоберцовой мышцы. СКК описан в ортопедической, остеопатической и физиотерапевтической литературе с использованием различных терминов, в частности, подвывих кубовидной кости, синдромы «закрытой» и смещенной вниз кубовидной кости, дефект кубовидной кости, латеральный подошвенный неврит. Из-за противоречивой терминологии, использующейся для этого типа повреждений, СКК не получает должного внимания и остается плохо или неправильно диагностируемым состояни ем среди спортсменов и не только.
СКК составляет приблизительно 4 % от всех повреждений стопы. Примерно в 7 % случаев СКК является следствием подошвенного сгибания и инверсионного вывиха лодыжки. Предположительно, вероятность появления СКК среди профессиональных танцоров балета может повышаться (до 17 % сообщений о повреждениях стопы и голеностопа в пределах данной категории).
Клинически значимая анатомия
Кубовидная кость — пирамидальная,
короткая кость латеральной части стопы с шестью гранями. Она сочленяется спереди
с 4 и 5 плюсневыми костями, медиально с латеральной клиновидной и ладьевидной
костями и сзади с пяточной костью. Функция пяточно-кубовидного сустава зависит
от механики поперечного сустава предплюсны, так как ладьевидная кость и
кубовидная кость двигаются в паре во время ходьбы. Механика пяточно-кубовидного
сустава достаточно разнообразна. Основной тип движения пяточно-кубовидного
сустава – медиальное/латеральное вращение вокруг передней/задней оси с пяточным
бугром, действующим в качестве стержня. Вращение кубовидной кости составляет 25°
во время инверсии/эверсии вокруг оси, проходящей от задненижней до передневерхней
части предплюсны при объеме движений, приблизительно равном 52° (от 43° до 72°),
относительно основания. Вдобавок к инверсии/эверсии, это является свидетельством
того, что заднее-переднее растяжение пяточно-кубовидного сустава также происходит
во время ходьбы.
Совсем скоро состоится семинар Георгия Темичева «Диагностика и терапия проблем нижних конечностей. Анализ ходьбы и бега». Узнать подробнее…
Пяточно-кубовидный сустав, в сущности, не изменяется при согласованности его суставных поверхностей и сухожильном креплении. Пяточно-кубовидный сустав оказывается максимально конгруэнтным рентгенологически, когда пяточная кость находится в вертикальном положении. Задние и плантарные кубовидно-ладьевидная и кубовидно-плюсневая связки, а также клиновидное фиброзно-жировое сухожильное влагалище внутри пяточно-кубовидного и кубовидно-плюсневого суставов способствуют устойчивости и сохранению равновесия. Сухожилие длинной малоберцовой мышцы, плантарно и латерально огибающее кубовидную кость до плантарного соединения с первой плюсневой и медиальной клиновидной костями, также помогает со стабилизацией пяточно-кубовидного сустава. Кубовидная кость представляет собой шкив для сухожилия длинной малоберцовой мышцы; сокращение мышц во время середины опоры цикла ходьбы вызывает эверсию кубовидной кости. Эверсия кубовидной кости через сухожилие длинной малоберцовой мышцы может облегчить перенос нагрузки через переднюю часть стопы по ходу изменения позиции.
Механизм повреждения
Предложено 2 механизма
возникновения повреждений:
- Сгибание подошвы и инверсионные
повреждения: при быстром сгибании стопы и инверсии (механизм латерального
растяжения связок голеностопного сустава) происходит сильное рефлекторное
сокращение длинной малоберцовой мышцы. При этом кубовидная кость действует как
центр вращения, и сухожилие передает нагрузку на кубовидную кость, вызывая нижнемедиальное
смещение, другими словами, подвывих кубовидной кости. - Синдром чрезмерной нагрузки: этот механизм
мало описан и редко встречается, однако есть предложение, что подвывих
кубовидной кости происходит вторично при повторных микротравмах (в случае
возвращения к интенсивной активности).
Предрасполагающие
факторы:
- нестабильность сочленения костей предплюсны между собой;
- излишний вес тела;
- неподходящие или плохо сконструированные ортезы или обувь;
- физические упражнения (интенсивность, продолжительность, частота);
- тренировки на неровной поверхности;
- растяжение стопы или лодыжки;
- синдром кубовидной кости может превалировать у пациентов с пронированной стопой из-за повышенного плеча силы длинной малоберцовой мышцы.
Клинические проявления
Проявления синдрома кубовидной кости напоминают таковые при растяжении связок. Боль часто рассеяна вдоль латеральной части стопы между пяточно-кубовидным суставом и 4 и/или 5 кубовидно-плюсневыми суставами и может распространяться по всей стопе. Невыраженная борозда на тыльной стороне кубовидной кости и/или невыраженная неровность (утолщение) на подошвенной поверхности могут наблюдаться при подвывихе с покраснением кожи, отеком и/или кровоподтеком. Болезненность может проявиться вдоль длинной малоберцовой мышцы, борозды кубовидной кости, заднелатеральной и/или плантарной ориентации кубовидной кости или в точке начала мышцы короткого разгибателя пальцев. Активный или пассивный диапазон движений голеностопного сустава и/или стопы может снижаться при боли. Сопротивление лодыжки/стопы эверсии/инверсии может вызывать боль. При СКК наблюдается анталгическая походка с болью и/или слабостью, наиболее выраженными во время отталкивания или при перемещении из стороны в сторону. Прыжки могут вызвать симптомы, увеличивающиеся при нагрузке на ногу и снижающиеся при снятии нагрузки.
Диагностические процедуры
Несмотря на отсутствие клинически одобренных тестов для диагностики СКК, были описаны два клинических приема: тест на средне-предплюсневое приведение (вращение в средней плоскости) и средне-предплюсневая супинация. Во время теста на приведение предплюсневой сустав пассивно двигается в поперечной плоскости (выше/ниже оси) при стабилизации пяточной кости. В ходе этого приёма происходит сдавливание медиальной части пяточно-кубовидного сустава и расслабление латеральной его части. Супинация является похожим методом с добавлением инверсии (фронтальная плоскость) и сгибания подошвы (сагиттальная плоскость). Боль также может быть вызвана пассивным перемещением кубовидной кости дорсально или плантарно. Такое перемещение снижается, когда кубовидная кость находится в заблокированном положении. Диагностическая точность данных приемов не определена.
Дифференциальная диагностика
- Перелом или дислокация кубовидной кости, пяточной кости или 4 или 5 плюсневых костей.
- Пяточно-ладьевидное сращение.
- Тендинит малоберцовой кости или короткого разгибателя пальцев.
- Подошвенный фасциит.
- Синдром пазухи предплюсны.
- Образование менисковидного тела в лодыжке.
- Подагра.
- Воспаление предплюсневых костей.
- Повреждения сустава Лисфранка.
- Компрессионная невропатия икроножного нерва.
- Защемление латерального подошвенного нерва.
- Импинджмент-синдром голеностопного сустава.
Лечение
Согласно различным
источникам, для начальной стадии лечения синдрома кубовидной кости рекомендуются
процедуры с кубовидной костью, если таковые не противопоказаны (дефекты кости,
воспалительный артрит, подагра, неврологические или сосудистые нарушения, переломы).
Описаны два подхода к лечению: вправление и сжимание кубовидной кости. Для
процедуры вправления кубовидной кости медицинские банки устанавливаются на
тыльную поверхность переднего отдела стопы пациента, размещая большой палец на
планто-медиальную часть кубовидной кости. Колени пациента сгибают до угла 70° —
90° в то время, как голеностопный сустав размещается на угол 0° при тыльном
сгибании. Пока нога пациента находится в покое, врач резко вправляет стопу до
инверсии и плантарного сгибания, сообщая низкоамплитудное высокоскоростное давление
(через большой палец) на кубовидную кость. Хлопок или сдвиг может слышаться
и/или ощущаться врачом и/или пациентом во время процедуры. Во время сжимания
кубовидной кости врач медленно растягивает лодыжку до максимального плантарного
сгибания, стопу и пальцы стопы также до максимального сгибания. Когда врач
чувствует, что мягкие ткани с тыльной стороны расслаблены, кубовидная кость
«сжимается» (нагрузка на тыльную сторону) большими пальцами. Сжимание
кубовидной кости не может назначаться пациентам с соответственным латеральным
вывихом лодыжки, поскольку в таком случае лодыжка максимально плантарно согнута
до начала процедуры. Процедуры с кубовидной костью следует пробовать только при
значительном уменьшении отека и кровоподтека и в том случае, если повреждения лодыжечной
капсулы и связок правильно пролечены (необходима терпимость к стрессу от процедур).
Поднятие пяточного бугра повышает терпимость к стрессу и/или уменьшает
дискомфорт при пассивном дорсально-плантарном перемещении кубовидной кости, что
может быть свидетельством улучшения состояния после процедур.
Пациентам, у которых наблюдаются частичные или неполные симптомы, для хорошего выздоровления могут быть полезны дополнительные процедуры. Наличие взаимосвязи между продолжительностью симптомов и числом процедур обязательно для составления полной симптоматики. Некоторым пациентам, ощущающим незначительный дискомфорт после процедур, могут быть полезны криотерапия, ультразвук (без нагревания), чрескожная электростимуляция или массаж. Пациентам следует избегать физической активности с энергичными нагрузками на ногу (бег) в течение нескольких дней после процедур. После успешного применения процедур можно предупредить повторное появление повреждения, используя тейпирование, ортезы и использование в них мягкой подкладки для кубовидной кости. Различные технологии тейпирования имеют общую цель поддержки медиального продольного свода стопы. При СКК обычно рекомендуется мягкая подкладка для поддержки кубовидной кости снизу. Размеры, толщина и размещение мягкой подкладки внизу медиальной части кубовидной кости регулируют предотвращение эверсии кубовидной кости (ощутимо при размерах 1/8 или 1/4 [3-6 мм]). Латеральный клин под пяточной костью может также помочь уменьшить боль при нагрузке на ногу.
Источник: Physiopedia — Cuboid Syndrome.
Источник
