Вывих в кубовидной кости
Опорой тела служат ноги, а опорой для ног являются ступни. Зачастую, спортсмены недооценивают значимость здоровой стопы и голеностопного сустава в достижении оптимальных спортивных результатов, не говоря уже об общем хорошем самочувствии и состоянии здоровья. Самое неприятное, что даже незначительные травмы стопы и голеностопа могут иметь весьма нехорошие отдаленные последствия для здоровья в будущем. Как происходят травмы стопы, что такое вывих стопы и как его распознать, предотвратить и вылечить – расскажем в этой статье.
Строение стопы
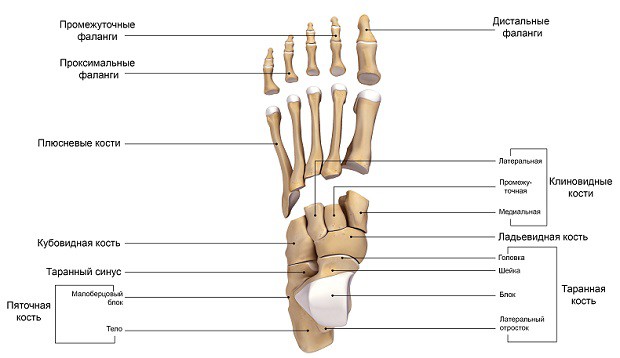
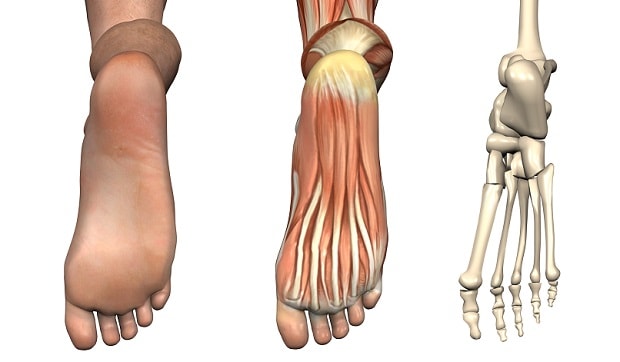
Стопа представляет из себя сложное анатомическое образование. В ее основе лежит костный каркас, представленный таранной, пяточной, ладьевидной, кубовидной и клиновидной костями (комплекс предплюсны), костями плюсны и пальцев.
Костная основа
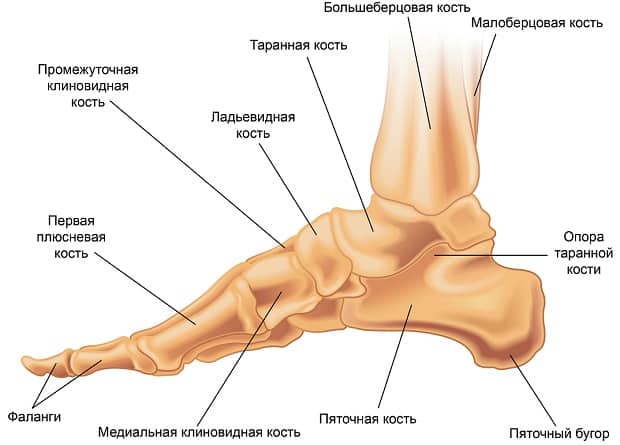
- Таранная кость служит своеобразным “переходником” между стопой и голенью, за счет своей формы обеспечивая подвижность голеностопному сочленению. Она лежит непосредственно на пяточной кости.
- Пяточная кость является наиболее крупной из образующих стопу. Также она является важным костным ориентиром и местом крепления сухожилий мышц и апоневроза стопы. В функциональном отношении выполняет опорную функцию при ходьбе. Спереди соприкасается с кубовидной костью.
- Кубовидная кость образует латеральный край предплюсневой части стопы, непосредственно к ней прилегают 3 и 4 плюсневые кости. Своим медиальным краем описываемая кость соприкасается с ладьевидной костью.
- Ладьевидная кость образует медиальную часть предплюсневого отдела стопы. Лежит спереди и медиально от пяточной кости. Спереди ладьевидная кость соприкасается с клиновидными костями – латеральной, медиальной и серединной. Вместе они образуют костную основу для крепления костей плюсны.
- Плюсневые кости относятся по форме к так называемым трубчатым костям. С одной стороны они неподвижно соединены с костями предплюсны, с другой – образуют подвижные сочленения с пальцами стопы.
© rob3000 — stock.adobe.com
Пальцев стопы пять, четыре из них (со второго по пятый) имеют три короткие фаланги, первый – только две. Забегая вперед, скажем, что пальцы стопы выполняют важную функцию в паттерне ходьбы: финальная стадия отталкивания стопы от земли возможна только благодаря первому и второму пальцам ноги.

© 7activestudio — stock.adobe.com
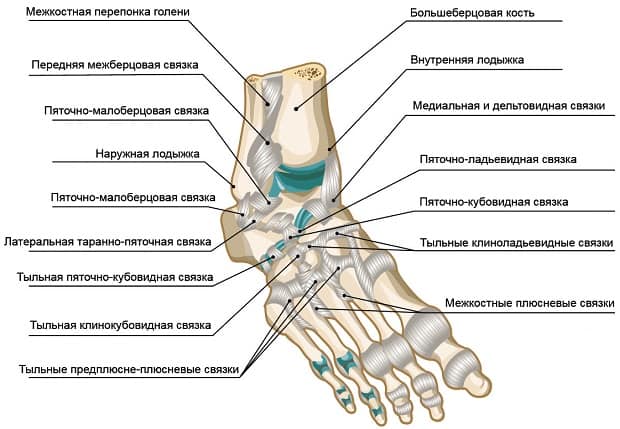
Связочный аппарат
Перечисленные кости укреплены связочным аппаратом, они образуют между собой следующие суставы:
- Подтаранный – между таранной и пяточной костями. Легко травмируется при растяжении связок голеностопа, с формированием подвывиха.
- Таранно-пяточно-ладьевидный – вокруг оси данного сустава возможно выполнение пронации и супинации стопы.
- Помимо этого, важно отметить предплюсне-плюсневые, межплюсневые и межфаланговые суставы стопы.
© p6m5 — stock.adobe.com
Наиболее значимыми для формирования правильного свода голени являются мышцы, расположенные с подошвенной стороны голени. Они делятся на три группы:
- наружные;
- внутренние;
- средние.
Первая группа обслуживает мизинец, вторая группа – большой палец (ответственны за сгибание и приведение). Средняя группа мышц отвечает за сгибание второго, третьего и четвертого пальцев стопы.
Биомеханически стопа устроена таким образом, что при правильном мышечном тонусе ее подошвенная поверхность образует несколько сводов:
- наружный продольный свод – проходит через мысленно проведенную черту между пяточным бугром и дистальной головкой пятой фаланговой кости;
- внутренний продольный свод – проходит через мысленно проведенную линию между пяточным бугром и дистальной головкой первой плюсневой кости;
- поперечный продольный свод – проходит через мысленно проведенную линию между дистальными головками первой и пятой плюсневых костей.
Помимо мышц, в формировании такой конструкции принимает участие мощный подошвенный апоневроз, упомянутый несколько выше.
© AlienCat — stock.adobe.com
Виды вывихов стопы
Вывихи стопы можно разделить на три разновидности:
Подтаранные вывихи стопы
При таком виде травмы стопы, таранная кость остается на месте, а прилегающие к ней пяточная, ладьевидная и кубовидная, как бы расходятся. При этом происходит значительная травматизация мягких тканей сустава, с повреждением кровеносных сосудов. Полость сустава и околосуставные ткани заполняются обширной гематомой. Это приводит к значительному отеку, болевым ощущениям и, что является самым опасным фактором, к нарушению доставки крови к конечности. Последнее обстоятельство может служить пусковым механизмом для развития гангрены стопы.
Вывих поперечного сустава предплюсны
Такой вид травмы стопы возникает при прямом травмирующем воздействии. Стопа имеет характерный вид- она развернута кнутри, кожа, по тыльной стороне стопы, натянута, При пальпации сустава отчетливо прощупывается смещенная кнутри ладьевидная кость. Отек выражен столь же значительно, как и в предыдущем случае.
Вывих плюсневого сочленения
Достаточно редкая травма стопы. Чаще всего возникает при непосредственной травме переднего края стопы. Наиболее вероятный механизм травмы- приземление с возвышения на подушечки пальцев ноги. Сместиться при этом могут изолированно первая или пятая фаланговые кости, либо все пять сразу. Клинически, при этом отмечается ступенеобразная деформация стопы, отек, невозможность наступить на ногу. Значительно затруднены произвольные движения пальцами ног.
Вывихи пальцев ног
Наиболее часто вывих происходит в плюснефаланговом суставе первого пальца стопы. При этом палец смещается внутрь, либо наружу, с одновременной флексией. Травма сопровождается болью, значительными болезненными ощущениями при попытке оттолкнуться от земли поврежденной ногой. Ношение обуви затруднено, часто- невозможно.

© caluian — stock.adobe.com
Признаки и симптомы вывиха
Основными симптомами вывиха стопы являются:
- Боль, которая возникает резко, непосредственно после воздействия травмирующего фактора на стопу. При этом после прекращения воздействия боль сохраняется. Усиление ее происходит при попытке опереться на поврежденную конечность.
- Отек. Область поврежденного сустава увеличивается в объеме, кожные покровы натягиваются. Присутствует ощущение распирания сустава изнутри. Данное обстоятельство связано с сопутствующей травмой мягкотканных образований, в частности- сосудов.
- Утеря функции. Невозможно совершить произвольное движение в поврежденном суставе, попытка это сделать приносит значительные болезненные ощущения.
- Вынужденное положение стопы – часть стопы или вся стопа имеют неестественное положение.
Будьте осторожны и внимательны! Отличить вывих стопы от растяжения и перелома стопы визуально, не имея рентгеновского аппарата, невозможно.
Первая помощь при вывихе
Первая помощь при вывихе стопы заключается в следующем алгоритме действий:
- Пострадавшего необходимо уложить на удобную ровную поверхность.
- Далее следует придать поврежденной конечности возвышенное положение (стопа должна находиться выше коленного и тазобедренного суставов), подложив под неё подушку, куртку или любое подходящее подручное средство.
- Чтобы уменьшить посттравматический отёк, нужно охладить место повреждения. Для этого подойдёт лёд или любой замороженный в морозилке продукт (например, пачка пельменей).
- При повреждении кожных покровов необходимо наложить на рану асептическую повязку.
- После всех описанных выше действий нужно как можно скорее доставить пострадавшего в медицинское учреждение, где есть травматолог и рентгеновский аппарат.
Лечение вывиха
Лечение вывиха заключается в процедуре вправления ноги и придания ей естественного положения. Вправление может быть закрытым – без оперативного вмешательства, и открытым, то есть – через оперативный разрез.
Дать какой-то конкретный совет по поводу того,чем и как лечить вывих стопы в домашних условиях, невозможно, поскольку без помощи опытного травматолога тут никак не обойтись. Вправив вывих, он может дать вам несколько рекомендаций по поводу того, что делать при вывихе стопы для скорейшего восстановления двигательной функции.
После процедур вправления следует наложение фиксирующей повязки, на срок от четырех недель до двух месяцев. Не стоит удивляться, что при фиксации голени, лонгетка будет наложена до нижней трети бедра- с фиксацией коленного сустава. Это необходимое условие, так как процесс ходьбы с неподвижным голеностопом весьма опасен для коленного сустава.
© Monet — stock.adobe.com
Восстановление после вывиха
После снятия иммобилизации начинается процесс реабилитации – постепенного включения в работу мышц обездвиженной конечности. Начинать следует с активных движений, но без опоры на поврежденную конечность.
Для восстановления костной плотности в месте травмы каждый день нужно проходить небольшую дистанцию, ступенчато ее увеличивая.
Для более активного восстановления подвижности конечности предлагаем несколько эффективных упражнений. Для их выполнения понадобится манжета с фиксационным кольцом и хлястиком для крепления в области ахиллова сухожилия. Манжету надеваем на область проекции плюсневых костей. Фиксируем хлястик через ахиллово сухожилие немного выше уровня пятки. Ложимся на коврик, голени кладем на гимнастическую скамью. Далее следует три варианта действий:
- Становимся ягодицами вплотную к блочному устройству. Крепим с нижнего блока небольшое отягощение (не более 10 кг) к фиксационному кольцу. Выполняем сгибание в голеностопном суставе до ощущения сильного жжения в передней части голени.
- Становимся боком к блочному устройству (блок должен располагаться со стороны большого пальца). Крепим отягощение (не более 5 кг) и выполняем пронацию стопы. Далее меняем позицию так, чтобы блок был со стороны мизинца и начинаем выполнять супинацию. Вес отягощения аналогичен таковому при выполнении пронации.
- Следующее упражнение – подъём на носки. Может выполняться из положения стоя на полу, стоя на возвышении, либо из положения сидя. В последнем случае колени и тазобедренные суставы должны быть согнуты под углом 90 градусов, стопы стоять на полу. На колени можно положить небольшое отягощение. Выполняем поступательный подъём на носки с отрывом пяток от пола.

© nyul — stock.adobe.com
Помимо описанных упражнений для разрабатывания стопы после травмы в домашних условиях можно использовать и другие методы и подручные средства: катать ногой мячик, выполнять прогибы с полотенцем и прочее.

Медицинский эксперт проекта. 30 лет стажа в практической медицине. с 2006 по 2016 — руководитель службы экспертизы качества медицинской помощи и защиты прав и защиты прав застрахованных в СоГАЗ-мед. с 2018 года научный консультант и медицинский эксперт проекта Cross.Expert.
Редакция cross.expert
Источник
Синдром кубовидной кости: симптомы и лечениеСиндром кубовидной кости — это состояние, вызванное повреждением сустава и связок, окружающих кубовидную кость. Кубовидная кость — одна из костей стопы.
Синдром кубовидной кости сопровождается болью на боковой стороне стопы со стороны пятого (маленького) пальца. Зачастую пациент ощущает боль в средней части стопы или у основания четвертого и пятого пальцев.
Синдром кубовидной кости является результатом частичного подвывиха поперечного сустава предплюсны. Это наблюдается после внезапно полученной травмы или чрезмерной нагрузки на суставы стопы.
Синдром кубовидной кости — симптомы
Синдром кубовидной кости вызывает боль на боковой стороне стопы. Боль может появиться внезапно или развиваться постепенно.
Симптомы синдрома кубовидной кости
боль на латеральной стороне стопы (со стороны пятого пальца);
боль может быть острой;
очень сложно прыгать;
возможный отек;
боль может усиливаться при стоянии на пятках;
уменьшенная амплитуда движения стопы или голеностопного сустава;
чувствительность нижней части стопы;
боль в пояснице.
Синдром кубовидной кости — причины
Танцоры и спортсмены подвергаются наибольшему риску появления синдрома кубовидной кости.
Наиболее частыми причинами являются чрезмерная нагрузка или травма. Травмы, как правило, развиваются после длительных периодов интенсивной активности, таких как бег.
Травма, которая приводит к синдрому кубовидной кости, представляет собой инверсионное растяжение лодыжки. Исследование показало, что у 40% людей с растяжениями лодыжки может развиться данное состояние.
Синдром кубовидной кости также распространен у людей с приведенными ногами, это значит, что их стопы при ходьбе поворачиваются вовнутрь.
Другие факторы, вызывающие данный синдром:
занятия такими видами спорта, как теннис;
подъем по лестнице;
плохо подобранная обувь;
бег на неровных поверхностях.
Синдром кубовидной кости — диагностика
Стопа представляет собой сложную, гибкую и прочную часть тела. Она содержит около 100 мышц, связок и сухожилий, 28 костей и 30 суставов. Сложная структура стопы и неспецифический характер боли при синдроме кубовидной кости затрудняют ее диагностику. Иногда рентгенография или магнитно-резонансная томография (МРТ) не выявляют никаких признаков данного состояния, даже если присутствует острая боль. Синдром кубовидной кости может имитировать симптомы других заболеваний стоп, таких как перелом или шпоры пятки.
Синдром кубовидной кости может развиваться одновременно с переломом в другой части стопы. Однако переломы самой кубовидной кости случаются редко. Чтобы поставить диагноз и подобрать наиболее эффективное лечение, врач проведет тщательный клинический осмотр и подробно изучит анамнез заболевания.
Синдром кубовидной кости — лечение
Лечение синдрома кубовидной кости начинается с покоя, а также уменьшения или устранения активности.
Дополнительные методы лечения включают:
использование подушки для стабилизации суставов стопы;
ношение ортопедической обуви;
прием противовоспалительных препаратов для уменьшения боли и отеков;
глубокое массирование мышц голени.
Операция редко рекомендуется для этого состояния и производится только тогда, когда другие методы лечения не принесли облегчения.
Продолжительность времени, которое обычно требуется для восстановления после синдрома кубовидной кости, зависит от многих факторов, включая:
как давно у человека была травма;
было ли это вызвано острой травмой или развилось с течением времени;
развивалась ли она как часть другой травмы, такой как растяжение связок стопы.
Если первоначальная травма была небольшой, большинство людей начинают чувствовать облегчение в течение нескольких дней. Однако, если у человека есть другие травмы, такие как растяжение связок стопы, восстановление может занять до нескольких недель.
Лечебная физкультура (ЛФК) может играть важную роль в обеспечении полного восстановления.
ЛФК включает:
укрепление стопы;
растяжение мышц стопы и голени;
упражнения для улучшения баланса.
Литература
Hagino T. et al. A case of cuboid bone stress fracture in a senior high school rugby athlete //Asia-Pacific Journal of Sports Medicine, Arthroscopy, Rehabilitation and Technology. — 2014. — Т. 1. — №. 4. — С. 132-135.
Martin C., Zapf A., Herman D. C. Cuboid Syndrome: Whip It Good! //Current sports medicine reports. — 2017. — Т. 16. — №. 4. — С. 221.
Patterson S. M. Cuboid syndrome: a review of the literature //Journal of sports science & medicine. — 2006. — Т. 5. — №. 4. — С. 597.
Видео дня. Продукты, которые опасно сочетать с кефиром
Источник
Кубовидный синдром — это состояние, вызванное повреждением сустава и связок, окружающих кубовидную кость. Кубовидная кость — одна из семи костей стопы ноги.
Кубовидный синдром вызывает боль сбоку стопы, со стороны маленького пальца. Часто эта боль чувствуется у середины стопы или у основания четвертого и пятого пальцев.
Часто бывает трудно точно сказать, — откуда эта боль идет, что затрудняет диагностику кубовидного синдрома. Синдром можно спутать с переломом, но переломы кубической кости редки.
В этой статье вы узнаете больше о причинах, симптомах, диагностике и лечении кубовидного синдрома.
Что такое кубовидный синдром?
Кубовидный синдром является результатом частичного вывиха костей посередине стопы.
С медицинской точки зрения, это называется подвывихом среднего сустава.
В частности, кубовидный синдром развивается, когда кубическая кость перемещается вниз и выходит из связи с другой костью в суставе, — пяточной костью.
Это может произойти после внезапной травмы или чрезмерной нагрузки суставов стопы.
Насколько распространен кубовидный синдром?
Отчеты показывают, что в то время как кубовидный синдром редко встречается среди населения в целом, он чаще встречается среди спортсменов и танцоров. Исследование 2011 года показало, что у 4% спортсменов, у которых были травмы ног, были проблемы с кубовидной областью. Когда кубовидный синдром правильно идентифицируется и лечится, большинство людей полностью восстанавливаются.
Симптомы и диагностика
Кубовидный синдром вызывает боль сбоку стопы. Боль может возникнуть внезапно или медленно развиваться со временем.
Ниже приведены общие симптомы кубовидного синдрома:
• боль на латеральной стороне стопы, которая является стороной маленького пальца
• боль усиливается при нагрузке
• боль может быть тупой и постоянной или острой
• трудности при ходьбе
• прыгать очень сложно
• возможна опухлость
• боль может быть быть сильнее при поднятии пятки и отведении пальца
• уменьшенный диапазон движения стопы и / или лодыжки
• чувствительность на нижней части стопы
• связанная боль от повреждения лодыжки
Причины
Причины кубовидного синдрома могут быть такими:
Чрезмерная нагрузка
Наиболее частыми причинами кубовидного синдрома являются чрезмерная нагрузка или травма.
Это объясняет, почему кубовидный синдром чаще всего встречается у спортсменов и танцоров. Члены обеих групп часто работают превозмогая боль и активно участвуют в повышенных нагрузках, что увеличивает риск несчастных случаев. Травмы от нагрузок, как правило, развиваются после частых длительных периодов интенсивной активности, таких как бег.
Вывихнутая лодыжка
Травма, которая, скорее всего, приведет к кубовидному синдрому, представляет собой инверсионное растяжение лодыжки. Это случается, когда лодыжка внезапно подворачивается внутрь, хотя внешние подворачивания также, как известно, вызывают это состояние.
Исследование, проведенное в 2006 году, показало, что у 40% людей с инверсионным растяжением лодыжки также может развиться кубовидный синдром.
Пронация стопы
Кубовидный синдром также более распространен у людей с пронацией ноги, что значит, что ноги поворачиваются вовнутрь при ходьбе. Когда мышцы стопы (peroneus longus) особенно сильно напряжены, при пронации ноги они могут вытащить кубическую кость из своего положения.
Другие причины
С этим состоянием связаны и следующие факторы:
• игра в спортивные состязания с быстрыми движениями вбок, такими как теннис
• подъем по лестнице
• ношение плохо подобранных туфель или обуви без соответствующей поддержки
• тренировки на неровных поверхностях
• пренебрежение необходимостью отдыха и восстановления после напряженной деятельности
Лечение
Лечение кубовидного синдрома начинается с режима отдыха, а также с уменьшения или устранения активности, связанной с нагрузкой на стопу. Домашние процедуры включают терапию RICE, которая является акронимом: отдых, лёд, сжатие и возвышение.
Если боль сохраняется или ухудшается, пострадавшие должны обратиться к врачу или физиотерапевту. Обученный специалист может выполнить определенные манипуляции с ногой для снятия синдрома, в том числе:
Кубоидный кнут
• Ложитесь на спину с согнутой травмированной ногой. Терапевт держит поврежденную ногу.
• Выпрямите быстро колено. Терапевт сильно нажимает на кубическую кость со стороны стопы, чтобы вернуть её на место.
Иногда пациент может слышать, как кость возвращается на место, хотя лечение не должно быть слышимым.
Cuboid Whip Manipulation
Кубическое сжатие
Этот способ, кажется, работает лучше, если боль при кубическом синдроме сильнее на ноге.
• Ложитесь расслабленной ногой к краю стола
• Терапевт держит ногу, сгибает ее и нажимает на кубовидную кость сверху.
Вправлять кубовидную кость лучше всего в течение 24 часов после травмы. Если после травмы прошло больше времени, может потребоваться много манипуляций. Однако, согласно учебнику 1997 года, вправление может быть успешным в 90% случаев.
Вправление не рекомендуется, если человек также имеет дело с другими болезнями, такими как артрит, нарушение костной ткани, проблемы с кровообращением или нервами или заболевания костей. Дополнительные методы лечения кубовидного синдрома:
• использование подушки для стабилизации суставов посередине стопы
• ношение ортопедии для поддержки правильного выравнивания
• приём противовоспалительных препаратов для уменьшения боли и отека
• глубокий массаж мышц голени, которые могут тянуть за кубическую кость
При этом состоянии хирургия рекомендуется редко, и только тогда, когда другие варианты лечения не принесли облегчения.
Восстановление
Продолжительность времени, которое обычно требуется для восстановления после кубического синдрома, зависит от многих факторов, таких как:
• продолжительности травмы
• была ли травма острой или развивалась с течением времени
• развилась ли как часть другой травмы, такой как вывих лодыжки.
Если первоначально травма была легкой, большинство людей начинают чувствовать облегчение в течение нескольких дней. Однако, если у человека есть другие травмы, такие как растяжение лодыжки, излечение может потребовать до нескольких недель.
Физиотерапия может играть существенную роль в обеспечении полного выздоровления от эффектов кубовидного синдрома. Она также может помочь предотвратить дальнейшую травматизацию. Меры физиотерапии:
• укрепление стопы
• растяжение мышц стопы и голени
• упражнения для улучшения равновесия
Диагностика
Нога представляет собой сложную, гибкую и прочную часть тела. Она содержит около 100 мышц, связок и сухожилий, 28 костей и 30 суставов.
Сложная структура стопы и неспецифический характер боли при кубическом синдроме затрудняют диагностику этой травмы.
Иногда медицинские методы визуализации, такие как рентген или магнитно-резонансная томография (МРТ), не обнаруживают признаков кубовидного синдрома, даже если состояние присутствует.
Кубовидный синдром может также совпадать с симптомами других проблем стопы, такими как стрессовый перелом или шпоры пятки.
Кубовидный синдром может возникать одновременно со стрессовым переломом в другой части стопы. Однако исследования говорят, что стрессовые переломы самой кубической кости являются редкими.
Чтобы поставить диагноз и найти наиболее эффективное лечение, врач проведет тщательный физический осмотр и изучит историю болезни человека.
Факторы риска
Спортсмены, танцоры и другие люди, которые получают большие нагрузки на ноги из-за напряжённых тренировок с повторяющимся движением, могут подвергаться наибольшему риску развития кубовидного синдрома.
Кроме того, у человека с избыточным весом вероятность развития кубовидного синдрома может возникнуть из-за дополнительного давления на кости стопы.
Резюме
У людей с кубовидным синдромом прогноз, как правило, очень благоприятен. После лечения большинство людей могут вернуться ко всем видам деятельности с очень небольшим риском повторения.
Danielle Dresden
«Медицинские Новости Сегодня»
Источник