Замена голеностопного сустава при артрозе
Остеоартроз голеностопного сустава — тяжелая дегенеративно-дистрофическая патология, для которой характерно постепенное необратимое разрушение хрящей. Для стабилизации сустава во время движения начинают формироваться остеофиты, повреждающие кровеносные сосуды, мышцы, нервы, соединительнотканные структуры. Ведущие симптомы деформирующего артроза — выраженные боли, скованность движений по утрам, анкилоз на конечной стадии. Так как прогрессирование патологии неминуемо приводит к обездвиживанию, инвалидизации, терапия проводится непосредственно после обнаружения заболевания.
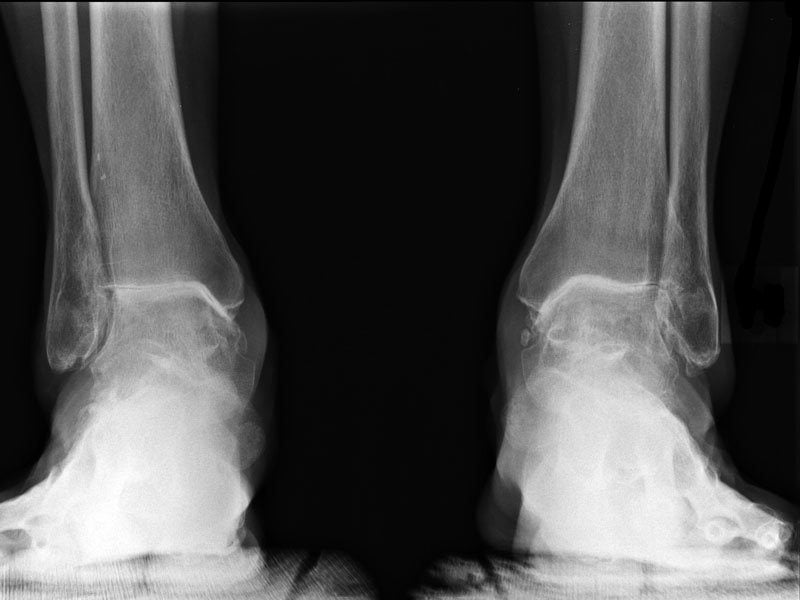
Двухстороннее отсутствие суставной щели.
Признаки артроза хорошо визуализируются на рентгенологических снимках. Наблюдается сужение или сращение суставной щели, объединяющей берцовую и таранную кости. Это свидетельствует о значительном поражении всех хрящевых тканей. Методы консервативной терапии тут безрезультативны. Если сохранить сочленение артроскопическими методами лечения (санацией, трансплантацией хрящевых тканей) невозможно, то проводится эндопротезирование голеностопного сустава — его полная замена искусственным протезом.

Визуальное моделирование.
Характерные особенности операции
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Самый часто используемый метод хирургического вмешательства при деформирующем артрозе — артродез. Но даже при тщательной реконструкции голеностопного сустава велика вероятность развития серьезных осложнений. Во время операции сочленение дополнительно травмируется, а в реабилитационный период ухудшается трофика околосуставных тканей. Все это ведет к возникновению вторичного остеоартроза. Применение артродезирования становится причиной функциональной несостоятельности стопы, утраты ее компенсаторных функций. Развивается постхирургический остеоартроз, поражающий практически все сочленения стопы. Для него характерны контрактуры, интенсивный болевой синдром. Перераспределяются нагрузки на тазобедренные, коленные, подтаранные, плюсневые суставы, что со временем провоцирует стрессовый деформирующий артроз. Возникает необходимость артродезирования и этих поврежденных суставов.
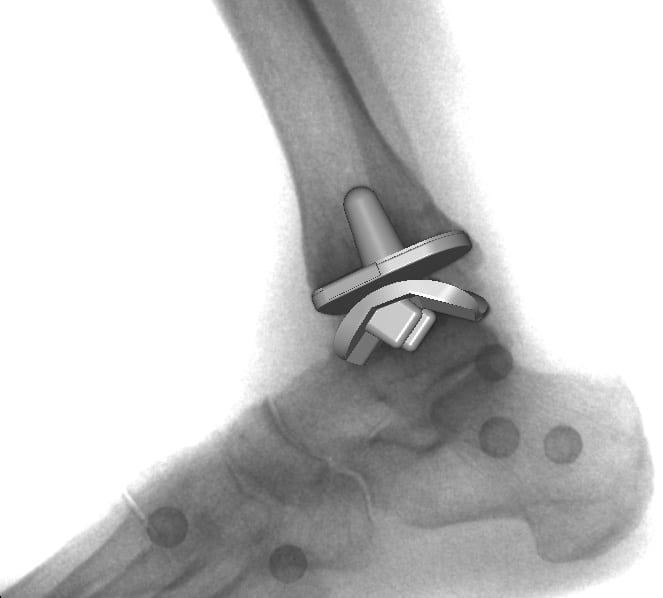
Поэтому травматологи часто сразу проводят эндопротезирование. Это процедура сложная, трудоемкая, но самая результативная. Используются протезы:
- связанные. Не компенсируют механические особенности сочленения, поэтому оно подвергается избыточной физической нагрузке в области фиксации протеза, где цемент контактирует с костными тканями;
- несвязанные. Преимущество этих моделей — стабильность формирующих их элементов. Импиджмент-синдром возникает значительно реже из-за сниженной нагрузки в области крепления.
Сложность их конструкции обусловлена анатомическим строением голеностопного сустава, разнообразием осуществляемых функций. При создании всех моделей учитывались статико-динамические нагрузки, составляющие 3-13% массы тела. При конструировании тотальных имплантатов используются следующие элементы:
- округленные металлические пластины, защищающие поверхность таранной кости;
- металлические пластины для закрытия части большой берцовой кости;
- подвижное ядро из высокомолекулярного полиэтилена.
Иногда применяются керамические эндопротезы или имплантаты из легированных кобальто-хромовых сплавов. Их отличают легкость, прочность, биосовместимость.

Линейка имплантов Zimmer.
Показания и противопоказания
Протезирование голеностопного сустава показано пациентам при деформирующем артрозе 3 степени и на 4 рентгенологической стадии. Но хирурги-ортопеды иногда рекомендуют замену сочленения больным со 2 степенью патологии. Это продиктовано быстрым прогрессированием остеоартроза, несмотря на все применяемые консервативные методы терапии — прием препаратов, ношение ортезов, регулярные занятия лечебной физкультурой. Пациента готовят к эндопротезированию при диагностировании следующих патологий:
- дегенеративная и посттравматическая деструкции костей — разрастание краев костных пластинок, реактивный остеосклероз замыкательных пластин и губчатого вещества тела позвонка, формирование кистовидных образований в суставных концах сочленяющихся костей;
- тяжелый артрит голеностопного сустава, сопровождающийся вялотекущим воспалением с одновременным поражением гиалиновых хрящей;
- развитие контрактуры (ограничение пассивных движений в суставе), анкилоз (частичная или полная неподвижность сочленения), выраженный устойчивый болевой синдром, плохо устраняемый даже внутрисуставным введением глюкокортикостероидов.
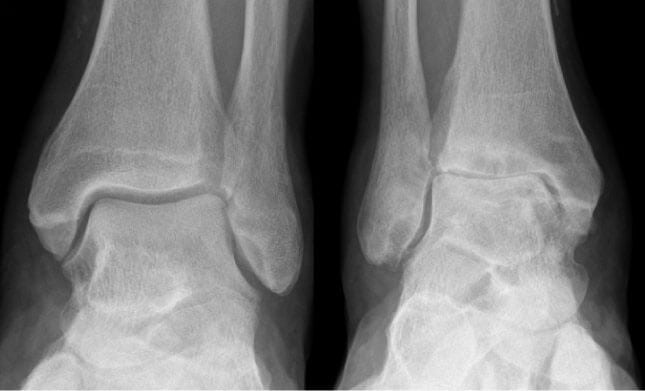
Правый — здоровый, левый — 3-я стадия артроза.
Операция по замене голеностопного сочленения не проводится при остром воспалении, полной деструкции сустава, псевдоартрозе, артропатических изменениях, вирусных, бактериальных, грибковых инфекциях. Противопоказаниями также становятся суставные деформации любой этиологии.
Маленьким детям и подросткам эндопротезирование не проводят. Хирургическое вмешательство возможно только после полного формирования опорно-двигательного аппарата. Остеопороз (снижение костной массы) на начальной стадии — относительное противопоказание. Несмотря на использование фармакологических препаратов, патология может медленно, но уверенно прогрессировать. При истончении костей сочленения существует высокий риск смещения протеза, появления тяжелейших осложнений.
Причиной развития многих суставных заболеваний становится лишний вес. Он провоцирует разрушение хрящей, связочно-сухожильного аппарата, стабилизирующего голеностоп. Поэтому операция может быть ненадолго отложена, пока пациент не избавится от лишних килограммов.
Подготовительный этап
Перед эндопротезированием врач оценивает состояние здоровья больного, выбирает подходящую для него модель протеза. Обязательно проводится осмотр пациента травматологом, ортопедом, при необходимости к обследованию подключаются врачи других узких специализаций: эндокринолог, невропатолог, ревматолог. Они корректируют режим дозирования лекарств, влияющих на биохимические процессы в костных, хрящевых мягких тканях. Показана консультация аллерголога при наличии у больного гиперчувствительности к определенным группам фармакологических препаратов. На основании выданного ими заключения анестезиолог выбирает лекарственные средства для наркоза. Нужный размер, конфигурацию эндопротеза устанавливают после инструментальных исследований:
- контрастная ангиография голеностопного сустава;
- рентгенография в нескольких проекциях;
- УЗИ всех сочленений ног;
- компьютерная и позитронно-эмиссионная томография;
- диагностическое артроскопическое обследование.
Инструментальная диагностика позволяет оценить состояние суставов, связочно-сухожильного аппарата, нервов, мышц, кровеносных и лимфатических сосудов. Результаты биохимических исследований помогают установить наличие или отсутствие в суставных структурах воспалительного процесса, в том числе инфекционной этиологии.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
При выборе эндопротеза учитывают изменение осанки, походки пациента в результате деформации сочленения. По возможности устраняется отечность и болезненные ощущения, купируется воспаление.
Пациент принимает непосредственное участие в подготовке к хирургическому вмешательству. За 1-2 месяца он должен отказаться от употребления алкоголя и курения, ухудшающих кровообращение в голеностопе. Больной направляется к физиотерапевту для выбора костылей и жестких ортезов, необходимых в реабилитационном периоде.
Хирургическое вмешательство
При замене голеностопного сочленения искусственным протезом используется спинномозговой наркоз, или эпидуральная анестезия, при которой лекарственные препараты вводятся в эпидуральное пространство позвоночника через катетер. Суть хирургического вмешательства заключается в ампутации определенных частей таранной и большой берцовой костей. Из-за сложной структуры голеностопного сустава проводится тотальное протезирование, хотя некоторые клиники практикуют и частичную замену сустава. Как хирурги-ортопеды проводят операцию:
- делают разрез вдоль голеностопа;
- открывают сочленение, отодвигая нервы, сухожилия, кровеносные и лимфатические сосуды;
- обнажают суставную чашечку;
- иссекают части сочленения, хрящевые поверхности формирующих его элементов.
Наглядное видео проведения операции:
Такой способ хирургического вмешательства считается щадящим, так как сохраняется значительное количество суставных структур. Ранее при проведении операции могли использоваться длинные стержни. Теперь крепление пластин таранной кости осуществляется штифтами для плотного анатомического облегания костных поверхностей имплантационным покрытием. При его изготовлении применяется особый пористый материал, способствующий прорастанию сосудов и тканей. Это обеспечивает естественную и прочную фиксацию пластины. Короткий дюбель используется для крепления нижней защитной пластины, а вот ядро не закрепляется вовсе. Оно предназначено для обеспечения плавного скольжения между верхней и нижней металлическими пластинами. Верхний элемент имеет ограничитель, предупреждающий смещение ядра.
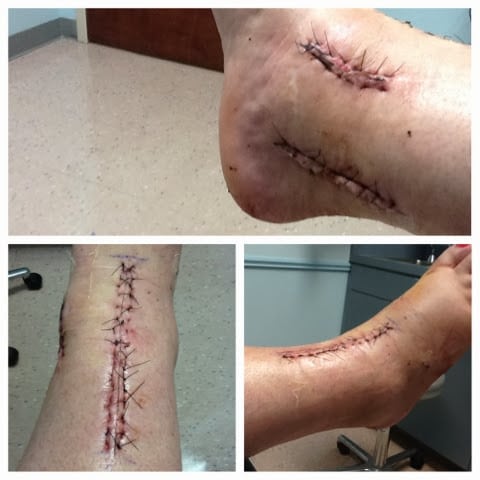
На заключительном этапе операции рассеченные ткани закрепляются в анатомическом положении и накладываются швы.
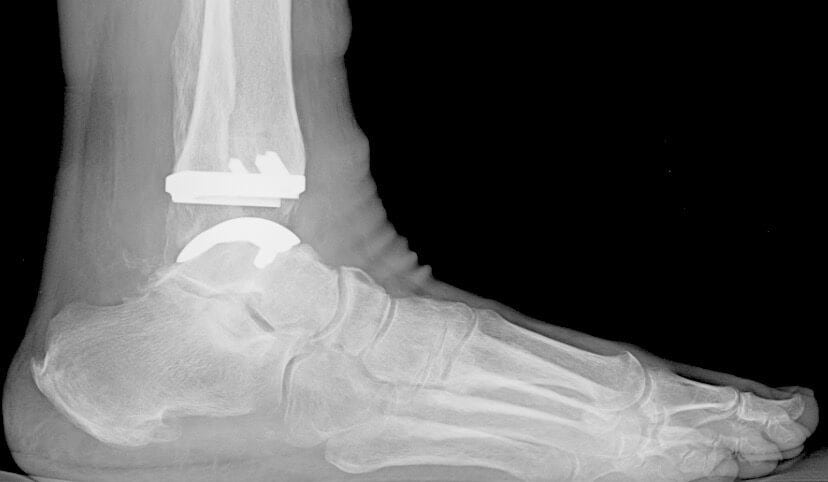
Рентген после операции.
Установленный искусственный протез имеет те же функциональные характеристики, что и голеностопное сочленение. При его вживлении хирурги используют программное обеспечение для контроля баланса и фиксации имплантата. Это способствует длительному сроку службы протеза и отсутствию дискомфортных ощущений во время эксплуатации. Объем движений полностью восстанавливается, а за счет полимерных элементов в конструкции снижается трение, компенсируется нагрузка при соприкосновении собственных костных тканей пациента с имплантатом.
Реабилитационный период
После эндопротезирования пациент в течение нескольких дней остается в стационарных условиях для быстрого выявления медицинским персоналом возможных осложнений и оказания срочной помощи. Проводится регулярный инструментальный мониторинг (обычно рентгенологический) голеностопа для визуализации операционного поля. В терапевтические схемы включаются препараты для устранения болезненных ощущений: анальгетики, нестероидные противовоспалительные средства, миорелаксанты и глюкокортикостероиды. Производится дренаж раны для эвакуации патологического экссудата и промывания ее антисептическими растворами. Прооперированный голеностоп иммобилизуется шиной или жестким ортезом.
Присаживаться пациенту разрешается чрез 2-3 дня, а спустя еще сутки показано дозированное передвижение по больничной палате. Из медицинского учреждения его выписывают при отсутствии негативных последствий хирургического вмешательства. Еще 2 недели голеностоп разрабатывается под контролем врача с помощью лечебной гимнастики.
В течение восстановительного периода пациент соблюдает щадящий режим, исключающий воздействие на прооперированный сустав значительных физических нагрузок. Ему показан прием обезболивающих препаратов, физиотерапевтические процедуры, массаж. А врач ЛФК составляет индивидуальный комплекс упражнений для устранения тугоподвижности голеностопа.
Доклад «Неоперативное лечение артроза голеностопного сустава«, Дмитрий Евгеньевич Каратеев (Москва, Россия).
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Голеностоп занимает третье место по частоте развития в нем остеоартроза (9-25%), уступая только тазобедренному и коленному суставам.
Остеоартроз голеностопного сустава на рентгене.
Основной причиной артроза голеностопного сустава (крузартроза) является травматическое повреждение его анатомических структур — таранной и большеберцовой кости, внутренней или наружной лодыжек. Реже болезнь развивается вследствие поражения голеностопа ревматоидным артритом. И еще реже артроз возникает спонтанно, в результате дегенеративно-дистрофических изменений в хрящевой и костной тканях.
Что такое остеоартроз голеностопного сустава
Артроз (деформирующий остеоартроз, ДОА) — это обобщающее название обширной группы заболеваний, для которых характерно изнашивание голеностопного сустава с прогрессирующей потерей его функций. Причины развития болезней могут быть различными. Однако чаще всего патология возникает вследствие тяжелых травм, сопровождающихся повреждением суставного хряща. В результате нарушается скольжение суставных поверхностей, что приводит к дальнейшему разрушению хрящей и костей. Таким образом развивается остеоартроз.
При ревматоидном артрите сначала возникает синовит — аутоиммунное воспаление синовиальной оболочки голеностопного сустава. Хрящи, кости и периартикулярные ткани поражаются позже.
Остеоартроз левого(справа на снимке) голеностопного сустава
Для артрозов характерны такие изменения в голеностопном суставе:
- дегенерация хрящей и ухудшение их амортизирующей функции;
- асептическое воспаление и отек синовиальной оболочки;
- размягчение и изъязвление хрящей, обнажение подлежащих костей;
- субхондральный склероз костной ткани;
- сужение суставной щели и формирование костных экзостозов;
- гипотрофические и фиброзно-склеротические изменения параартикулярных тканей;
- прогрессирующая деформация сустава с нарушением его функций.
Характерные симптомы крузартрозов:
- «Стартовые» боли. Типичны для начальных стадий болезни. Возникают после периодов покоя, когда человек начинает двигаться. Исчезают через 15-20 минут после начала ходьбы.
- Боли «механического» типа. Могут появляться как на ранних, так и на поздних стадиях. Вызваны нагрузками на голеностоп. Беспокоят человека в течение дня и исчезают ночью.
- Постоянные боли. Возникают на поздних стадиях заболевания, когда развивается реактивный синовит и рефлекторный спазм близрасположенных мышц.
- Уменьшение объема движений в голеностопе. Характерно для поздних стадий, когда сустав деформирован и уже не может справиться со своими функциями.
При сопутствующем синовите больных беспокоит утренняя скованность, локальное повышение температуры, припухлость в области голеностопа. При ревматоидном артрите синовиальная оболочка воспаляется первично, при посттравматическом крузартрозе — вторично, на поздних стадиях болезни. Со временем рецидивы синовита возникают чаще и имеют более выраженную симптоматику.
Стадии деформирующего остеоартроза голеностопа
Всего существует до десяти классификаций заболевания. Рассмотрим основные из них.
Стадии заболевания по объему поражения суставного хряща:
- 1 — < 10%
- 2 — 10-25%
- 3 — 25-50%
- 4 — > 50%
Рентгенологические стадии по Kellgren и Lawrence:
- 0 — полное отсутствие рентгенологических признаков;
- І — кистовидные изменения костной ткани, субхондральный линейный остеосклероз, краевые остеофиты небольшого размера;
- ІІ — сужение суставной щели, более выраженный остеосклероз;
- ІІІ — массивный субхондральный остеосклероз, сильное сужение суставной щели, остеофиты большого размера;
- ІV — массивные остеофиты, деформация эпифизов костей, практически полное отсутствие суставной щели.
Стадии остеоартроза голеностопного сустава
Классификация Н.С. Косинской:
- Начальная стадия. Характеризуется поражением только суставных хрящей. На рентгенограммах может визуализироваться незначительное сужение суставной щели, которое заметно лишь при сравнении с симметричным суставом.
- Стадия выраженных изменений. В дегенеративно-деструктивный процесс вовлекаются кости с развитием субхондрального остеосклероза. При рентгенографии выявляют краевые остеофиты и неравномерное сужение суставной щели как минимум на 50%.
- Стадия ярко выраженных изменений. Проявляется выраженным ограничением подвижности голеностопа. На рентгенограммах видны большие участки остеосклероза, массивные остеофиты, деформация костей и нарушение конгруэнтности суставных поверхностей.
В клинической практике в России и странах СНГ чаще всего используют классификацию Н.С. Косинской.
Диагностика
Для диагностики ДОА используют визуализирующие методы исследования, которые позволяют увидеть патологические изменения голеностопа. При вторичных артрозах, вызванных ревматоидным артритом, подагрой и т.д., дополнительно используют лабораторные методы. С их помощью выявляют причину и природу дегенеративно-воспалительных изменений в суставе.
Инструментальные методы диагностики:
- Рентгенография. Информативна на поздних стадиях заболевания, но не всегда позволяет обнаружить ранние изменения. С помощью рентгенографии можно визуализировать субхондральный остеосклероз, остеофиты, костные деформации, сужение суставной щели.
- Магнитно-резонансная томография (МРТ). Современный высокоинформативный метод исследования, позволяющий выявить практически любые дефекты хрящевой ткани. МРТ информативна на ранних стадиях артроза.
- Артроскопия. Инвазивная процедура, требующая проникновения в суставную полость. Позволяет изучить морфологию хряща и уточнить диагноз при помощи прицельной биопсии. Используется редко.
Можно ли лечить консервативно
На начальных стадиях артроз лечат консервативно, при помощи лекарственных препаратов, внутрисуставных инъекций и ЛФК. Однако болезнь склонна прогрессировать, несмотря на своевременные и эффективные терапевтические мероприятия. Поэтому большинству пациентов рано или поздно приходится ложиться на операционный стол.
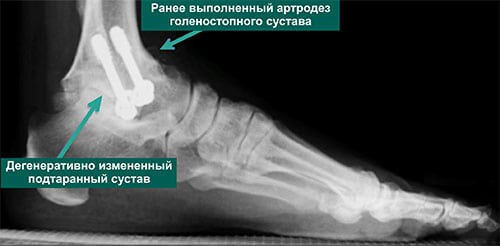
Артродез голеностопного сустава.
Ранее золотым стандартом хирургического лечения был артродез — операция, направленная на полное обездвиживание голеностопа. С одной стороны, она помогала избавиться от хронических болей. С другой — изменяла биомеханику стопы и всей конечности, из-за чего нарушалась динамика ходьбы и нередко возникала хромота. Поэтому от артродеза стали отказываться, а вместо него начали выполнять эндопротезирование.
Эндопротезирование
Эндопротезирование — это сложная высокотехнологичная операция, в ходе которой врачи удаляют разрушенный сустав и заменяют его искусственным эндопротезом. Хирургическое вмешательство позволяет полностью ликвидировать болевой синдром, восстановить подвижность голеностопа и опороспособность конечности. Сегодня эндопротезирование является методом выбора в лечении ДОА.
Сейчас пациентам устанавливают эндопротезы последнего, третьего поколения. Они лишены недостатков своих предшественников, поэтому обеспечивают хорошие функциональные результаты. Их установка сегодня гораздо предпочтительнее традиционного артродеза.
Перспективы восстановления после операции
Замена голеностопа является радикальным методом лечения. В отличие от других методик, операция позволяет купировать болевой синдром и восстановить полный объем движений в суставе. Уже через несколько месяцев после эндопротезирования пациент возвращается к привычному образу жизни. Что касается осложнений, с изобретением протезов нового поколения их частота уменьшилась в несколько раз. А эндопротезирование стало не только эффективным, но и безопасным методом лечения.
Подведем итоги
На поздних стадиях артроза операция является единственным решением проблемы. Сегодня лучшим методом хирургического лечения является тотальное эндопротезирование — замена поврежденного сустава искусственным имплантатом. При успешном выполнении и отсутствии осложнений операция позволяет вернуть подвижность конечности и восстановить трудоспособность. Как правило, уже через 4-6 месяцев человек возвращается к привычному образу жизни.
Эндопротезирование — это высокотехнологичное хирургическое вмешательство, выполнение которого требует применения современного оборудования и инструментария. Поэтому оперироваться лучше в больницах с хорошей материально-технической базой. А доверять свое здоровье следует хирургам высокой квалификации, с большим опытом в эндопротезировании крупных суставов.
Источник