Как лечить бурсит локтевого сустава препараты
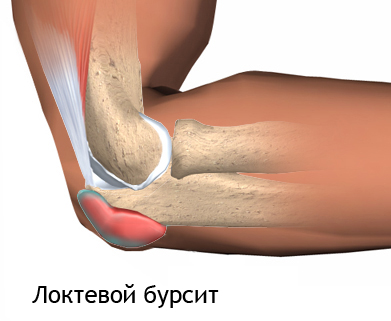
В проекции локтевого отростка имеется слизистая сумка, которая выполняет роль амортизатора и выделяет гелеобразную жидкость для наилучшего скольжения сухожилия трехглавой мышцы по локтевому отростку. Если бы ее не было, то сухожилие бы постоянно воспалялось, травмировалось и, в конце концов, произошел бы его разрыв.
Как правило, сумка локтевого отростка является плоской. Но может увеличиться в несколько раз при воспалении, что ведет к увеличению выработки жидкости, отеку, боли, ограничению движений.
Причина бурсита
- Травма. Прямой удар в область локтевого отростка или падение на локоть;
- Длительное давление. Часто во время работы или учебы люди сидят, опираясь на локоть в течение долгого периода времени. Так же водители часто ставят локоть на подлокотник или оконный выступ двери автомобиля. В результате этого ткани долгое время должным образом не кровоснабжаются и происходит асептическое воспаление. Как правило, этот процесс компенсируется организмом в течение нескольких месяцев, но в какой то момент ткани воспаляются. Люди определенных профессий, особенно подвержены данной патологии: водители, офисные работники;
- Рана локтевой области. Это может быть ссадина, колотая рана, укус насекомого или более серьезные и глубокие ранения. Вследствие повреждения кожного покрова и занесения инфекции слизистая сумка воспаляется, что приводит к образованию экссудата (сукровицы, гноя), покраснению, отек и выраженной боли. Если вовремя не начать лечение, гной будет поражать окружающие ткани.
- Системные заболевания: такие как реактивный, ревматоидный артрит и подагра.
Симптомы бурсита
- Отек
- Боль
- Покраснение
- Ограничение движений
Отек часто является первым симптомом. Кожа на тыльной стороне локтя эластичная и растяжимая, поэтому небольшой отек может быть не заметен сразу.
Пациенты могут ощущать, что при опоре на локоть, что то катается между локтевым отростком и кожей. Это и есть бурса (слизистая сумка).
При нарастании воспаления и отека, слизистая сумка начинает растягиваться, что вызывает боль. Боль усиливается при прямом давлении на локоть или при максимальном сгибании локтя. Отек может быть настолько большим, что физически ограничивает движения в суставе.
Если бурсит носит бактериальный (инфекционный) характер, кожа становится красной и горячей. Если лечение не начать во время, инфекция может распространиться на окружающие ткани.
Диагностика бурсита
В большинстве случаев диагноз ставится на основании жалоб и осмотра пациента. Но могут понадобиться дополнительные методы диагностики.
УЗИ определит объем и плотность жидкости в области локтевого сустава. Кровь это , серозная жидкость или гной.
Пункция локтевой сумки для определения характера отделяемого. Сразу станет видно, серьезная жидкость это или гной. Если гной то необходима срочная операция по вскрытию и дренированию очага инфекции.
Рентгенография используется для исключения нахождения инородного тела в области локтевого отростка. А так же для исключения артроза локтевого сустава, при котором появляются остеофиты по краям суставных поверхностей. Артроз может давать схожую симптоматику с бурситом.
МРТ выполняют в крайнем случае, когда есть сомнения в диагнозе или происходят частые рецидивы (повторы) заболевания.
Лечение
Консервативное лечение
Безоперационное лечение бурсита эффективно в том случае если воспаление носит неинфекционный характер. То есть, отсутствие нагноения.
Если бурсит не инфекционный существует довольно много вариантов лечения ил что еще лучше применять их комплексно (вместе):
- Бандаж на локтевой сустав. Используется для ограничения движений в локтевом сустава и смягчении давления на локтевую сумку во время упора локтем о какую либо поверхность.
- Диета. Если имеет место подагрический бурсит, необходимо скорректировать питание (уменьшить потребление белковой пищи), т.к. продукты распада белка (молочная кислота) в виде кристаллов может откладываться в оболочках суставов. Подробнее о подагре можно прочесть здесь.
- Лекарства. Негормональные противовоспалительные препараты (НПВП), такие как Ибупрофен, Нурофен, Мовалис или другие, могут быть использованы для уменьшения воспаления и боли.
- Компрессы. Димексид 100 мл развести на 300 мл воды, полученным раствором смочить вату или марлевую салфетку и приложить на область локтевого отростка на 2 часа. Выполнять компрессы можно 5-7 дней.
- Если вышеперечисленные консервативные методы оказались неэффективны в течение 2-3 недель, отек и боль сохраняются, доктор может рекомендовать удаление жидкости из бурсы (локтевой сумки) и введение кортикостероидного препарата в область слизистой сумки. Введение подобного препарата достаточно эффективно и быстро приводит к регрессу симптоматики бурсита. Однако необходимо понимать, что симптомы могут вернуться, но часто препарат использовать нельзя.
Если бурсит часто повторяется или носит длительный характер необходимо выполнить анализ отделяемого (скапливающейся жидкости). Который поможет определить возбудителя воспаления и чувствительность его к определенным лекарственным препаратам.
Хирургическое лечение
Если врач диагностирует гнойный бурсит, в таком случае рекомендуется срочная операция. Она заключается в рассечении кожи локтевой сумки для удаления гноя. Выполняется под местной анестезией в перевязочном кабинете или малой операционной. После вскрытия гнойного очага рану обильно промывают растворами антисептиков, устанавливают дренаж, по которому еще пару дней будет оттекать воспалительная жидкость (сукровица, гной). Гнойные раны ни в коем случае не зашиваются, иначе это может спровоцировать повторное нагноение.
После операции назначают антибиотики широкого спектра действия, пока не пришел анализ-посев на возбудителя, далее назначают специфический для данного возбудителя антибиотик, если гнойная рана не заживает. Так же назначают обезболивающие противовоспалительные препараты.
Так же во время операции, возможно, понадобится полное удаление воспаленной и увеличенной слизистой сумки. Бояться этого не нужно, она восстанавливается несколько месяцев. Как правило, подобные операции выполняются амбулаторно, но возможно и нахождение в стационаре при запущенных случаях.
Операция по удалению бурсы (слизистой сумки) возможна и при негнойном бурсите, чтобы остановить хроническое воспаление и постоянное образование серозной жидкости в области локтевого отростка.
Реабилитация.
После операции необходимы ежедневные перевязки и ношение фиксирующей повязки или бандажа локтевого сустава.
Хотя формально физиотерапия после операции не требуется, но врач может назначить ее для ускорения восстановления локтевого сустава, уменьшения отека. Далее, через 3-4 дня, начинается разработка движений в локтевом суставе.
Рана заживает в течение 7-10 дней. Через 3-4 недели врач снимает все ограничения по нагрузке на оперированную руку.
Источник
Что такое бурсит локтевого сустава?
Бурсит — относительно частое заболевание — представляет собой воспаление синовиальной оболочки суставной сумки (бурсы), покрывающей отросток локтевой кости. Бурса уменьшает трение между суставными поверхностями, сухожилиями мышц и кожей во время движения. Поверхностное расположение бурсы между локтевой костью и кожей по задней поверхности локтя делает ее восприимчивой к воспалению в результате острой или повторяющейся травматизации.[6] От чего появляется бурсит локтевого сустава? Воспаление внутренней оболочки бурсы способствует росту ее проницаемость и экссудат накапливается в суставной сумке, вызывая характерную отечность суставной сумки.[1]
Бурсит может быть:[1]
- Асептическим — стерильное воспаление на фоне разных причин.
- Септическим — инфекционное воспаление в результате попадания микроорганизмов, чаще всего, бактерий. В 80-90% случаев септический бурсит вызывается золотистым стафилококком или стрептококком.
Рис. 1 Бурсит локтевого сустава
Гнойный бурсит левого локтевого сустава встречается с такой же частотой, как и правого — факторы, предрасполагающие к развитию инфицированного воспаления суставной сумки включают:[4]
- ранее перенесенную патологию сустава;
- анатомическую склонность к отеку бурсы;
- снижение иммунной защиты, например при приеме глюкокортикоидных гормонов, сахарном диабете, злоупотреблении алкоголем.
Причины бурсита
Бурсит локтевого сустава может возникнуть по ряду причин:[2]
- Прямая травма. Сильный удар по кончику локтя может привести к выделению внутрисуставной жидкости и опуханию бурсы.
- Длительное давление. Если в течение длительного времени опираться локтем на твердую поверхность, это может вызвать отечность в зоне локтевого сустава. Обычно этот вид бурсита развивается в течение нескольких месяцев.
- Инфекция. Если при травме локтя образуется повреждение кожи или колотая рана, внутрь бурсы могут попасть бактерии и вызвать септическое воспаление. При инфицировании происходит образование жидкости, покраснение, отек и боль. Если не проводится своевременное лечение инфицированного бурсита, внутрисуставная жидкость может превратиться в гной. Иногда бурса может инфицироваться без видимого повреждения кожи.
- Сопутствующие заболевания. Определенные болезни, такие как ревматоидный артрит и подагра, связаны с множественным поражением суставов и бурситом локтя.
Наиболее часто бурсит локтевого сустава формируется:[1]
— при выполнении повторяющихся монотонных механических действий, которые характерны для озеленителей, дальнобойщиков, инженеров-механиков, при сантехнических и кровельных работах, а также письме и у лиц, деятельность которых связана с делопроизводством;
— у спортсменов, чьи нагрузки включают повторяющиеся движения, такие как метание или сгибание локтя (бейсболисты, гимнасты, тяжелоатлеты), или падение (футболисты и хоккеисты);
— среди больных хронической легочной патологией, которые часто опираются локтями на твердую поверхность для облегчения вдоха;
— у пациентов на гемодиализе (положение руки при проведении процедуры может способствовать длительному давлению на сустав).
Серозный бурсит локтевого сустава, причины которого установить не удалось, называется идиопатическим — этот вариант воспаления, вместе с травматическим, являются наиболее распространенными формами.[3]
Острый бурсит может быть следствием чрезмерных физических упражнений или перенапряжения и обычно сопровождается накоплением жидкости в бурсальной сумке.[3]
Хронический бурсит развивается после предыдущих обострений или повторной травмы. Стенка бурсальной сумки утолщается, что сопровождается разрастанием синовиальной выстилки — могут развиваться спайки и отложения кальция, что усугубляет боль и ограничение подвижности в суставе.[3]
Симптомы бурсита
Клиника бурсита включает следующие проявления:
- Припухлость. Первым симптомом бурсита локтевого сустава часто является отек. «Шишка» в задней части локтя обычно очень четко отграничена от остальной части сустава — выглядит как гусиное яйцо.[6] Отек может стать достаточно большим и ограничить движение локтя.[2]
- Боль. По мере того как припухлость увеличивается бурса начинает растягиваться и болеть. Болевой синдром часто усиливается при прямом надавливании на область сустава или при сгибании локтя.[2]
- Покраснение и тепло на ощупь. Если бурса инфицирована, кожа становится красной и теплой.[2]
- Ограничение движений. Диапазон движений в локтевом суставе обычно не ограничен, но иногда максимальное сгибание локтя может ограничиваться из-за боли или, в хронических случаях, из-за утолщения бурсальной сумки; уменьшенный диапазон движений может мешать выполнению основных повседневных движений, таких как одевание, купание и косметический уход.[6]
Острый бурсит вызывает боль, особенно когда сумка сустава сжимается или растягивается во время движения. Отек, иногда с другими признаками воспаления (например, покраснение), является обычным явлением.[3]
Хронический бурсит может длиться несколько месяцев и часто рецидивировать. Приступы боли и ограничения движений длятся от нескольких дней до нескольких недель. Если имеет место длительное ограничение подвижности в суставе может развиться атрофия мышц локтевой группы.[3]
При наличии отека или признаках воспаления локтевой бурсы говорят о поверхностном бурсите. Глубокий бурсит проявляется необъяснимой болью, усиливающейся при движении.[3]
Диагностика локтевого бурсита
Методы диагностики бурсита включают:
- Клиническая оценка симптомов и осмотр — основа начальной диагностики бурсита.[3]
- Рентгенография локтевого сустава проводится, чтобы исключить перелом или присутствие инородного тела. На простых рентгеновских снимках также можно обнаружить кальцификаты — отложения солей кальция при хронических заболеваниях.[7]
- Ультразвуковое исследование (УЗИ) — позволяет визуализировать суставную сумку локтя с утолщением стенок и внутрисуставной воспалительной жидкостью.[4]
- Магнитно-резонансная томография (МРТ) проводится для подтверждения диагноза или исключения других вариантов.[3]
- Пункция суставной сумки с аспирацией содержимого в случае наличия жидкости в полости сустава.[3]
- Лабораторные тесты: общий клинический и биохимический анализ крови, общий анализ мочи, уровень С-реактивного белка и ревматологические пробы позволяют оценить степень выраженности воспалительного процесса.[1]
Рис. 2 Рентген бурсита локтевого сустава
К какому врачу обратиться?
Как правило, первый врач, к которому обращаются с бурситом локтевого сустава — это ортопед-травматолог или терапевт, который назначит первичное обследование и направит к узким специалистам.
Консультация ревматолога необходима, если клинические данные соответствуют воспалительной артропатии — при ревматоидном, подагрическом или псориатическом артрите.[6]
Лечение у хирурга-ортопеда потребуется, если вместе с бурситом имеет место суставная трещина, нужно иссечение сумки сустава или дренаж при септическом воспалении.[6]
Показания к госпитализации в стационар:[1]
- Септический бурсит с тяжелой инфекцией, что проявляется: лихорадкой, гнойным абсцессом в области сустава, который требует вскрытия и удаления воспалительной жидкости.
- Периодически повторяющиеся обострения септического бурсита.
- Асептический бурсит, консервативное лечение которого не дает положительного эффекта через 2 месяца от начала терапии.
Основные методы лечения
- Консервативное лечение бурсита локтевого сустава
Местное воздействие. При бурсите локтевого сустава рекомендуется следовать схеме «Покой-холод-компрессия-возвышенное положение».
В остром периоде (2-5 дней) применяют холод на заднюю поверхность локтя по 15-20 минут несколько раз в день.[6]
Нестероидные противовоспалительные препараты (НПВП) уменьшают боль и воспаление при бурсите локтевого отростка, но их приема лучше избегать, если при аспирации сустава выявлен геморрагический бурсит — скопление крови.[6]
Антибиотикотерапия применяется в случае септического бурсита.[1] При подозрении на бактериальную инфекцию вначале назначают антибиотики, эффективные против золотистого стафилококка. Последующий выбор препарата определяется результатами посева. Инфицированный бурсит иногда требует дренирования или внутрисуставного введения антибактериальных препаратов.[3]
- Внутрисуставные инъекции кортикостероидов
Бурсит локтя, симптомы которого долго не устраняются общими мероприятиями и приемом НПВП, лечится аспирацией воспалительной жидкости из полости сустава и внутрисуставной инъекцией депо кортикостероидов объемом 0,5-1 мл в комбинации с анестетиком, например, лидокаином.[3,5]
Рис. 3 Лечение бурсита с помощью инъекций
Кортикостероиды нельзя вводить при подозрении на инфицирование.[6]
- Физиотерапия
Для более быстрого восстановления функции руки могут применяться такие физиотерапевтические методы, как:[7]
- Массаж
- Ультразвук
- Атермический лазер — «холодный лазер»
- Ионофорез и фонофорез
- Электростимуляция[6]
- Хирургическое лечение
В большинстве случаев бурсит локтевого отростка не требует хирургического вмешательства.[6]
Оперативное лечение применяется при отсутствии эффекта от консервативной терапии в течение 2 месяцев или в случае образования свища.[1] Наиболее успешным считается эндоскопическое иссечение бурсальной сумки — метод является эффективной альтернативой открытому разрезу как при асептических, так и при септических воспалениях.[6]
При выполнении оперативного лечения бурсита и назначении обездвиживания локтевого сустава в течение 10-14 дней существует дополнительная рекомендация по проведению суставной механотерапии.[1]
Осложнения, прогноз и профилактика
Последствия бурсита локтевого сустава в большинстве случаев не приводят к серьезным ограничениям подвижности. При отсутствии инфекции бурсит хорошо поддается лечению за 1-2 аспирации (с инъекцией кортикостероидов или без) в сочетании с дополнительной системной противовоспалительной терапией таблетками НПВП.[6]
Однако, у некоторых пациентов может возникнуть рецидив, при котором даже относительно небольшой отек вызывает новое скопление экссудата в локтевом суставе.[6]
Профилактика повторных рецидивов бурсита включает:[6]
- Предотвращение повторной травматизации бурсы локтевого отростка — ключ к выздоровлению и профилактике рецидивов, а также переходу острого бурсита в хронический.
- Ношение компрессионного локтевого рукава (например, неопренового или эластичного) может предотвратить повторное накопление жидкости после ее аспирации из суставной сумки, однако нужно избегать чрезмерного давления на область локтя.
В случаях повторного рецидива локтевого бурсита рекомендуется использовать заднюю гипсовую шину для ограничения движений в суставе в течение 1-2 недель после аспирации.
- Использование мягких налокотников для уменьшения нагрузки на область локтя.
- В тяжелых случаях для профилактики повторных рецидивов возможна операция по иссечению бурсальной сумки.
После окончания курса консервативной терапии или проведения хирургической операции важно динамическое наблюдение не реже 1 раза каждые 3 месяца в течение 1 года.[6]
Список источников
- Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР). Бурсит локтевого сустава — Клинические рекомендации, 2016.
- GS. Athwal, JD. Keener. Elbow (Olecranon) Bursitis. American Academy of Orthopaedic Surgeons: Diseases & Conditions. 2018
- Joseph J. Biundo. Bursitis. MSD Manual: Professional version. 2020
- Амбросенков А.В. Бурсит локтевого сустава: Клинический протокол — Санкт-Петербург, 2013.
- Derrick J Todd. Bursitis: An overview of clinical manifeions, diagnosis, and management. Upto: Professional version. 2020.
- J Michael Wieting. Physical Medicine and Rehabilitation: Olecranon Bursitis. Medscape 2020.
- Flatt AE. Tennis elbow. Proc (Bayl Univ Med Cent). 2008; 21(4):400-402.
Источник
Локтевой бурсит — это воспаление поверхностной слизистой сумки локтевого отростка. Иначе он называется «локоть шахтёра» или «локоть ученика». Он может быть инфицированным и асептическим, острым и хроническим.

В области локтевого сустава расположены три слизистые сумки: одна поверхностная сумка — в области локтевого отростка, другая — между сухожилием трехглавой мышцы и задним отделом суставной капсулы и третья (внутрисухожильная) располагается в толще сухожилий m. Triceps.
У детей до 7 лет слизистой сумки ещё нет, она появляется в 7-10 лет и часто бывает односторонней (на доминирующей руке). Затем происходит увеличение её в размерах по мере роста человека. В норме передняя стенка сумки плотно связана с костью, но уже после первого воспаления она может отделиться от кости и оставаться отделённой в дальнейшем.
Классификация бурсита
- По локализации: подкожной локтевой, лучелоктевой, межкостной локтевой сумки.
- По течению: острые, подострые, хронические.
- По характеру воспалительной жидкости: серозные, геморрагические, фибринозные, гнойные.
- «Септический» бурсит встречается в 1/3 случаев локтевого бурсита. В 10% инфицирование связано с введением стероидов.
Причины развития бурсита
Нередко причиной локтевого бурсита служит первичная травма при падении. Некоторые пациенты отмечают эпизоды длительной компрессии этой области при занятиях за письменным столом или связанные с особенностями труда (шахтёры в забое). При ревматоидном артрите, подагре бурсит развивается как реакция на отложение солей в синовиальной сумке.
Инфицирование возможно при заносе микробов через ранку, ссадину, гнойничок, фурункул в области локтя.
Симптомы бурсита
Клиника острого бурсита достаточно выражена: в области локтевого отростка располагается опухолевидное образование, которое иногда может достигать размера крупного грецкого ореха.
Движения в суставе обычно не сильно ограничены. При максимальном сгибании больной ощущает определённый дискомфорт. При отсутствии воспаления кожа над ним не изменена, но даже при отсутствии выраженного воспаления создаётся впечатление о некотором местном повышении кожной температуры.
При нагноении слизистой сумки признаки воспаления выражены очень чётко: яркая гиперемия, болезненность при пальпации, выраженный отёк, распространяющийся на предплечье, в редких случаях могут быть признаки распространения инфекции по лимфатических сосудам с развитием подмышечного лимфаденита.
При пальпации минимальная болезненность, определяется тестоватая консистенция или флюктуация. В последующем возможны два исхода: выздоровление или переход острого бурсита в хронический.
Хронический бурсит локтевого сустава может быть, как исходом острого процесса, так и развиваться первично, без предшествующего острого воспаления. В первом случае воспалительные явления постепенно снижаются, кожа приобретает нормальную окраску, температура нормализуется. Боли уменьшаются, но беспокоят при физической нагрузке. Ограничение (незначительное) объёма движений сохранено.
Хронический бурсит проявляется в утолщении стенок сумки, образовании грануляций, перегородок, ворсинок. Нередко пальпаторно обнаруживаются плотные узелки, состоящие из фибрина.
При малейшей травме этой области присоединяется геморрагический компонент, являющийся провоцирующей причиной для обострения или инфицирования.
При хроническом бурсите может выявляться костная шпора — остеофит в области верхушки локтевого отростка, которая может служить как механической причиной, поддерживающей воспаление, так и результатом этого воспаления. Инфицирование может происходить через ранку, ссадину или при дерматите. Встречаются разные формы остеофита.
Диагностика бурсита
Подозрение на неспецифический и специфический бурсит является показаниям для пункции бурсы с последующим исследованием пунктата. При пункции в подавляющем большинстве острых случаев удаётся получить вязкую жидкость с геморрагическим компонентом.
При микроскопическом исследовании её обнаруживается высокий процент (до 80%) моноцитов и небольшое число лейкоцитов и эритроцитов. При гнойных процессах определяется чувствительность выделенных возбудителей инфекции к антибиотикам.
При специфическом воспалении выполняются специальные серологические и бактериологические исследования. При подозрении на специфический бурсит пациента направляют на консультацию к венерологу или фтизиатру.
При подозрении на подагру назначают консультацию ревматолога.
В сомнительных случаях выполняют МРТ суставов.
Лечение локтевого бурсита
Лечение острого бурсита: на локтевой сустав накладывают тугую повязку, выписывают противовоспалительные препараты, рекомендуют покой и прикладывание холода к пораженной области. В отдельных случаях выполняют пункцию синовиальной сумки.
Применяется пункция с удалением содержимого, промыванием полости антисептиками, и введением 1 мл гордокса или 20 ед. пролонгированных кортикостероидов. Введение таких гормональных препаратов, как депо-медрол, кеналог при первичной пункции является перспективным.
После пункции на 48 часов накладывается давящая повязка. Иногда эту процедуру повторяют 2-3 раза. При первом посещении можно повременить с производством пункции и наложить компресс с водорастворимой мазью, осмотр больного производиться через день.
Во многих случаях при повторном осмотре все проявления острого неинфицированного бурсита исчезают.
При развитии хронического бурсита могут возникать показания к оперативному лечению. Операция заключается в тщательном иссечении слизистой сумки.
При гнойном бурсите лечение проводится в поликлинике или в условиях хирургического стационара. При инфицированном бурсите после эвакуации гноевидной жидкости, которая при посеве даёт рост патогенной флоры (в 94% случаев — staphylococcus aureus), а при микроскопии — преобладание полиморфно-клеточных лейкоцитов, полость сумки многократно промывают антисептиками и раствором антибиотиков, а перед извлечением иглы полость дополнительно вводят 1 г полусинтетических пенициллинов.
При выраженном отёке и гиперемии с повышением температуры и, тем более, при целлюлите и регионарном лимфадените назначают парентеральный курс антибактериальной терапии в течение 1 недели.
После пункции сустав контролируют на следующий день и при необходимости процедуру повторяют до ликвидации признаков воспаления. Последнее время с успехом пользуются компрессами с водорастворимыми мазями (левасин, левомиколь, диоксиколь), меняя повязки 2 раза в сутки.
При инфицированном (гнойном) бурсите в комплекс лечения во всех случаях включается иммобилизация сустава (задняя лонгета, шины на велькро).
Стремительное развитие артроскопии привело к применению артроскопической бурсэктомии. Хорошо выполненная артроскопическая бурсэктомия более эффективна и безопасна, чем открытое вмешательство. При такой операции проводится иссечение локтевой сумки, а затем для иммобилизации сустава накладывается шина.
В период восстановления в локте формируется новая синовиальная сумка. Сегодня бурсэктомия проводится амбулаторно либо во врачебном кабинете. Однако, если пациент страдает от диабета, тогда врач рекомендует госпитализацию независимо от вида оперативного вмешательства.
При обнаружении кристаллов мочевой кислоты возможно назначение таких противоподагрических препаратов, как аллопуринол, артрикор, колхицин.
Источник
